
h pacientov sa nezistilo, že by vek a porucha funkcie obličiek ovplyvňovali elimináciu trastuzumabu.
Pediatrická populácia
Použitie Herzumy sa netýka pediatrickej populácie. Spôsob podávania
Začiatočná dávka Herzumy sa podáva formou intravenóznej infúzie, ktorá trvá 90 minút. Nemá sa
podávať formou intravenóznej injekcie alebo bolusu. Intravenóznu infúziu Herzumy má podávať zdravotnícky pracovník pripravený zvládnuť anafylaxiu a má byť k dispozícii pohotovostná súprava.
Pacienti sa majú sledovať najmenej šesť hodín po začatí prvej infúzie a dve hodiny po začatí nasledujúcich infúzií na príznaky ako horúčka a triaška alebo iné príznaky súvisiace s infúziou (pozri časti 4.4 a 4.8). Prerušenie alebo spomalenie rýchlosti podávania infúzie môže pomôcť pri kontrole
týchto príznakov. Po ústupe ťažkostí sa môže pokračovať v infúzii.
V prípade dobrej znášanlivosti začiatočnej dávky sa môžu podávať udržiavacie dávky formou
30-minútovej infúzie.
Pokyny na rekonštitúciu Herzumy na intravenózne podanie pred podaním pozri v časti 6.6.
4.3 Kontraindikácie
• Precitlivenosť na trastuzumab, myšie bielkoviny alebo na ktorúkoľvek z pomocných látok uvedených v časti 6.1.
• Závažná dýchavičnosť v pokoji v dôsledku komplikácií pokročilého nádorového ochorenia
alebo pacienti vyžadujúci doplnkovú oxygenoterapiu.
4.4 Osobitné upozornenia a opatrenia pri používaní
Sledovateľnosť
V záujme zlepšenia sledovanosti biologických liekov sa má zreteľne zaznamenávať obchodný názov a
číslo šarže podaného lieku.
Vyšetrenie receptora HER2 sa musí vykonať v špecializovanom laboratóriu, ktoré dokáže zaručiť
primeranú validitu testovacích postupov (pozri časť 5.1).
V súčasnosti nie sú dostupné žiadne údaje z klinických štúdií o opakovanej liečbe u pacientov s
predchádzajúcou expozíciou Herzume v adjuvantnom režime.
Srdcová dysfunkcia
Všeobecné faktory
Pacienti liečení Herzumou sú vystavení zvýšenému riziku rozvoja kongestívneho srdcového zlyhania
(triedy II - IV Newyorkskej srdcovej asociácie [NYHA]) alebo asymptomatickej srdcovej dysfunkcii. Tieto udalosti sa pozorovali u pacientov liečených trastuzumabom samotným alebo v kombinácii s paklitaxelom alebo docetaxelom, predovšetkým po chemoterapii obsahujúcej antracyklín (doxorubicín alebo epirubicín). Môžu mať stredne závažný až závažný priebeh a môžu byť spojené s úmrtím (pozri časť 4.8). Okrem toho sa odporúča opatrnosť pri liečbe pacientov so zvýšeným rizikom srdcového poškodenia napr. hypertenzia, zdokumentovaná choroba koronárnych artérií, kongestívne srdcové zlyhanie, LVEF < 55 %, vyšší vek.
Všetci kandidáti na liečbu Herzumou, najmä pacienti, ktorým predtým podávali antracyklíny a cyklofosfamid (AC), sa musia zúčastniť vstupného vyšetrenia srdca, vrátane anamnézy a fyzikálneho vyšetrenia, elektrokardiogramu (EKG), echokardiogramu a/alebo scintigrafického vyšetrenia (MUGA) alebo vyšetrenia magnetickou rezonanciou. Sledovanie môže pomôcť pri identifikácii pacientov, u ktorých sa vyvinie srdcová dysfunkcia. Vyšetrenie srdca uskutočnené pred začiatkom liečby sa má opakovať každé 3 mesiace počas liečby a každých 6 mesiacov po vysadení liečby až do 24 mesiacov po poslednom podaní Herzumy. Pred rozhodnutím o liečbe Herzumou sa má starostlivo zvážiť pomer rizika a prínosu tejto liečby.
Trastuzumab, ako ukazujú všetky dostupné údaje získané z populačných farmakokinetických (FK) analýz (pozri časť 5.2), môže pretrvávať v obehu až 7 mesiacov po ukončení podávania Herzumy. U pacientov, ktorí dostávajú antracyklíny, po ukončení liečby Herzumou existuje vyššie riziko
srdcovej dysfunkcie. Lekári sa majú podľa možností snažiť vyhnúť podávaniu antracyklínov najmenej
7 mesiacov po ukončení liečby Herzumou. Ak sa antracyklíny použijú, má sa u pacientov pozorne
sledovať funkcia srdca.
Kardiologické vyšetrenie sa má zvážiť u pacientov, u ktorých existujú obavy z kardiovaskulárneho
ochorenia po základnom skríningu. Počas liečby sa má ďalej sledovať funkcia srdca (napr. každých
12 týždňov). Uvedené sledovanie môže pomôcť identifikovať pacientov, u ktorých sa rozvíja porucha funkcie srdca. Pacienti, u ktorých sa rozvíja asymptomatická dysfunkcia srdca, môžu mať úžitok z
častejšieho sledovania (napr. každých 6 až 8 týždňov). U asymptomatických pacientov s progresívnym zhoršovaním funkcie ľavej komory musí lekár zvážiť ukončenie liečby Herzumou, ak liečba nemá žiadny klinický prínos.
Bezpečnosť pokračujúcej alebo znovu začatej liečby Herzumou u pacientov, ktorí prekonali srdcovú
dysfunkciu nebola prospektívne študovaná. Ak percento ejekčnej frakcie (EF) LVEF poklesne viac
ako o 10 bodov od bazálnej hodnoty A pod 50 %, liečba sa má zastaviť a približne do 3 týždňov sa má vykonať opakované hodnotenie LVEF. Ak sa LVEF nezlepší alebo ak sa ešte viac zhorší alebo sa vyvinie symptomatické chronické srdcové zlyhanie (SZ), má sa dôkladne zvážiť ukončenie liečby Herzumou, ak prínos z liečby pre pacienta neprevýši jej riziká. Všetci takýto pacienti sa majú odporučiť na vyšetrenie u kardiológa a naďalej sledovať.
Ak počas liečby Herzumou dôjde k symptomatickému srdcovému zlyhávaniu, má sa liečiť
štandardnými liekmi na srdcové zlyhanie (SZ).
Väčšina pacientov, u ktorých sa vyvinulo chronické SZ alebo asymptomatická srdcová dysfunkcia v pivotných štúdiách, dosiahla zlepšenie štandardnou liečbou SZ pozostávajúcou z inhibítora angiotenzín-konvertujúceho enzýmu (ACE) alebo z blokátora angiotenzínového receptora (ARB) a beta-blokátora. Väčšina pacientov s kardiálnymi príznakmi a preukázateľným klinickým prínosom z liečby trastuzumabom naďalej pokračovala v liečbe bez toho, že by sa u nich objavili ďalšie klinicky významné srdcové príhody.
Metastatický karcinóm prsníka
Herzuma a antracyklíny sa nemajú podávať súčasne v kombinácii v prípade MKP.
Pacienti s MKP, ktorí dostávali predtým antracyklíny, sú tiež vystavení riziku kardiálnej dysfunkcie
pri liečbe Herzumou, hoci riziko je nižšie ako pri súčasnom používaní Herzumy a antracyklínov.
Včasný karcinóm prsníka
U pacientov s VKP sa má vyšetrenie srdca, ktoré sa robilo na začiatku liečby, opakovať každé
3 mesiace počas liečby a každých 6 mesiacov po ukončení liečby až do 24 mesiacov od posledného podania Herzumy. U pacientov, ktorí dostávajú atracyklínovú chemoterapiu sa odporúča ďalšie
sledovanie jedenkrát ročne počas 5-tich rokov od posledného podania Herzumy alebo dlhšie, ak je
pozorovaný kontinuálny pokles LVEF.
U pacientov s anamnézou infarktu myokardu (IM), angínou pectoris vyžadujúcou liečbu, s existujúcim
kongestívnym srdcovým zlyhaním (triedy II - IV NYHA) alebo týmto ochorením v anamnéze, LVEF
< 55 %, inou kardiomyopatiou, srdcovou arytmiou vyžadujúcou liečbu, klinicky významným ochorením srdcových chlopní, slabo kontrolovanou hypertenziou (hypertenzia kontrolovaná štandardnou liečbou) a hemodynamicky významným perikardiálnym výpotkom boli vylúčení z adjuvantných a neoadjuvantných pilotných štúdií VKP s trastuzumabom, a preto nie je možné u týchto pacientov odporúčať liečbu.
Adjuvantná liečba
Herzuma a antracyklíny sa nemajú podávať súčasne v kombinácii v prípade adjuvantnej liečby.
U pacientov s VKP bol pozorovaný zvýšený výskyt symptomatických a asymptomatických srdcových udalostí keď sa trastuzumab podával po chemoterapii, ktorá obsahovala antracyklíny v porovnaní s podaním v režime docetaxel a karboplatina bez antracyklínov a bol výraznejší, keď sa trastuzumab podával súbežne s taxánmi, než keď sa podával sekvenčne. Bez ohľadu na použitý režim, väčšina symptomatických srdcových udalostí sa vyskytla počas prvých 18 mesiacov. V jednej z 3 pivotných klinických štúdií, v ktorej bol medián sledovania 5,5 rokov (BCIRG006), bol pozorovaný kontinuálny nárast kumulatívnej miery výskytu symptomatických srdcových alebo LVEF udalostí u pacientov, ktorým bol trastuzumab podávaný súbežne s taxánmi po liečbe antracyklínmi až 2,37 % v porovnaní s približne 1 % v dvoch porovnávacích ramenách (antracyklíny plus cyklofosfamid nasledované taxánmi a taxány, karboplatina a trastuzumab).
Rizikové faktory pre srdcové príhody identifikované v štyroch veľkých adjuvantných štúdiách zahŕňali vyšší vek (> 50 rokov), nízku východiskovú hodnotu LVEF (< 55 %),pred začiatkom liečby paklitaxelom alebo po jej začatí, zníženie LVEF o 10 - 15 bodov a predchádzajúce alebo súbežné používanie antihypertenzív. U pacientov liečených trastuzumabom po skončení adjuvantnej chemoterapie bolo riziko srdcovej dysfunkcie spojené s vyššou kumulatívnou dávkou antracyklínu podanou pred začatím liečby trastuzumabom a indexom telesnej hmotnosti (BMI) > 25 kg/m2.
Neoadjuvantná-adjuvantná liečba
U pacientov s VKP vhodných pre neoadjuvantnú-adjuvantnú liečbu sa Herzuma môže používať súčasne s antracyklínmi len u pacientov bez predchádzajúcej chemoterapie a len s nízko dávkovými
antracyklínovými režimami napr. maximálne kumulatívne dávky doxorubicínu 180 mg/m2 alebo epirubicínu 360 mg/m2.
Ak boli pacienti liečení súčasne kompletným režimom s nízko dávkovanými antracyklínmi a Herzumou v neoadjuvantnej liečbe, po operácii sa nemá podávať žiadna ďalšia cytotoxická chemoterapia. V ostatných prípadoch sa rozhodnutie o potrebe ďalšej cytotoxickej chemoterapie stanovuje na základe individuálnych faktorov.
Skúsenosti so súčasným podávaním trastuzumabu s nízkymi dávkami antracyklínov sú v súčasnosti limitované na 2 klinické skúšania (MO16432 a BO22227).
V pilotnom klinickom skúšaní MO16432 sa trastuzumab podával súčasne s neoadjuvantnou
chemoterapiou, obsahujúcou tri cykly doxorubicínu (kumulatívna dávka 180 mg/m2).
Incidencia symptomatickej srdcovej dysfunkcie bola v skupinách s trastuzumabom 1,7 %.
V pilotnom klinickom skúšaní BO22227 bol trastuzumab podávaný súbežne s neoadjuvantou chemoterapiou, ktorá zahŕňala 4 cykly epirubicínu (kumulatívna dávka 300 mg/m2); bola incidencia srdcového zlyhávania/kongestívneho srdcového zlyhávania s mediánom následného sledovania (follow-up) viac ako 70 mesiacov v ramene s trastuzumabom podávaným intravenózne 0,3 % .
Klinické skúsenosti u pacientov starších ako 65 rokov sú obmedzené. Reakcie súvisiace s infúziou aprecitlivenosť
Hlásené boli závažné IRR na infúziu Herzumy zahŕňajúce dýchavičnosť, hypotenziu, sipot,
hypertenziu, bronchospazmus, supraventrikulárnu tachyarytmiu, nižšiu saturáciu krvi kyslíkom,
anafylaxiu, respiračnú tieseň, urtikáriu a angioedém (pozri časť 4.8). Na zníženie rizika výskytu
reakcií súvisiacich s podaním sa môže použiť premedikácia. Väčšina z uvedených nežiaducich účinkov sa objavuje počas prvej infúzie alebo do 2,5 hodiny od začiatku prvej infúzie. Ak dôjde k takejto infúznej reakcii, infúzia sa má ukončiť alebo sa má spomaliť a pacienta je potrebné sledovať až do vymiznutia sledovaných príznakov (pozri časť 4.2). Tieto príznaky môžu byť liečené analgetikami/antipyretikami napr. meperidín alebo paracetamol alebo antihistaminikami napr. difenhydramín. U väčšiny pacientov príznaky ustúpili a následne im boli podané ďalšie infúzie trastuzumabu. Závažné reakcie sa úspešne zvládli pomocou podpornej liečby kyslíkom, beta- agonistami a kortikosteroidmi. V zriedkavých prípadoch mali tieto reakcie fatálny koniec. U pacientov s dýchavičnosťou v pokoji v dôsledku komplikácií pokročilého nádorového ochorenia a pridružených ochorení existuje zvýšené riziko fatálnej infúznej reakcie. Z toho dôvodu nesmú byť títo pacienti liečení Herzumou (pozri časť 4.3).
Taktiež sa opísali prípady úvodného zlepšenia, po ktorom nasledovalo zhoršovanie klinického stavu, pričom sa tiež zaznamenali oneskorené reakcie s rýchlym zhoršovaním klinického stavu. K úmrtiam pacientov došlo v priebehu niekoľkých hodín až jedného týždňa po začatí podávania infúzie. Vo veľmi zriedkavých prípadoch sa u pacientov objavili symptómy z podania infúzie a pľúcne symptómy viac ako šesť hodín po začiatku infúzie trastuzumabu. Pacienti sa majú upozorniť na možnosť vzniku neskorších ťažkostí a na nutnosť vyhľadať lekára v prípade spozorovania uvedených príznakov.
Pľúcne príhody
V rámci postmarketingového sledovania sa zaznamenali prípady ťažkých pľúcnych príhod v súvislosti
s používaním trastuzumabu (pozri časť 4.8). Príležitostne boli tieto príhody fatálne. Okrem toho sa zaznamenali prípady intersticiálnej choroby pľúc, vrátane pľúcnych infiltrátov, akútneho syndrómu respiračnej tiesne, pneumónie, pneumonitídy, pleurálnych výpotkov, respiračnej tiesne, akútneho edému pľúc a respiračnej insuficiencie. Rizikové faktory spájané s intersticiálnou chorobou pľúc
zahŕňajú predchádzajúcu alebo konkomitantnú liečbu s inými antineoplastickými terapiami ako taxány,
gemcitabín, vinorelbín a radiačná liečba. Tieto príhody môžu byť súčasťou infúznej reakcie alebo sa
môžu objaviť neskôr. U pacientov s dýchavičnosťou v pokoji v dôsledku komplikácií pokročilého
nádorového ochorenia a pridružených ochorení existuje zvýšené riziko pľúcnych príhod. Preto sa nemajú títo pacienti liečiť Herzumou (pozri časť 4.3). Obozretnosť je potrebná pri pneumonitíde, zvlášť u pacientov, ktorí sa liečia súbežne s taxánmi.
4.5 Liekové a iné interakcie
Neuskutočnili sa žiadne oficiálne liekové interakčné štúdie. V klinických skúšaniach neboli
pozorované klinicky významné interakcie medzi Herzumou a súbežne užívanými liekmi.
Vplyv trastuzumabu na farmakokinetiku iných antineoplastických látok
Farmakokinetické údaje zo štúdií BO15935 a M77004 u žien s HER2-pozitívnym MKP naznačili, že
expozícia paklitaxelu a doxorubicínu (a ich hlavným metabolitom 6-α hydroxyl-paklitaxelu, POH, a doxorubicinolu, DOL) nebola zmenená za prítomnosti trastuzumabu (pri intravenóznej nasycovacej
dávke 8 mg/kg s udržiavacou intravenóznou dávkou 6 mg/kg každé 3 týždne alebo pri intravenóznej
nasycovacej dávke 4 mg/kg s udržiavacou intravenóznou dávkou 2 mg/kg raz týždenne). Trastuzumab
však môže zvýšiť celkovú expozíciu jedného metabolitu doxorubicínu (7-deoxy-13dihydro- doxorubicinónu, D7D). Biologická aktivita D7D a klinický vplyv zvýšenia tohto metabolitu neboli známe.
Údaje zo štúdie JP16003 s jedným ramenom s trastuzumabom (4 mg/kg intravenózna nasycovacia dávka a 2 mg/kg intravenózne raz týždenne) a docetaxelom (60 mg/m2 intravenózne) u japonských žien s HER2-pozitívnym MKP naznačili, že súbežné podávanie trastuzumabu nemalo žiadny vplyv na farmakokinetiku docetaxelu po jednorazovej dávke. Štúdia JP19959 bola podštúdia štúdie BO18255 (ToGA) u mužských a ženských japonských pacientov s pokročilým karcinómom žalúdka, v ktorej sa sledovala farmakokinetika kapecitabínu a cisplatiny používanými s trastuzumabom alebo bez trastuzumabu. Výsledky tejto podštúdie naznačili, že expozícia biologicky aktívnym metabolitom (napr. 5-FU) kapecitabínu nebola ovplyvnená súbežným používaním cisplatiny ani súbežným používaním cisplatiny s trastuzumabom. Samotný kapecitabín však preukázal vyššie koncentrácie a dlhší polčas pri kombinovaní s trastuzumabom. Údaje tiež naznačili, že farmakokinetika cisplatiny nebola ovplyvnená súbežným používaním kapecitabínu ani súbežným používaním kapecitabínu s trastuzumabom.
Farmakokinetické údaje zo štúdie H4613g/GO01305 u pacientov s metastatickým alebo lokálne pokročilým neoperovateľným HER2- pozitívnym karcinómom naznačili, že trastuzumab nemal žiadny vplyv na farmakokinetiku karboplatiny.
Vplyv antineoplastických látok na farmakokinetiku trastuzumabu
Porovnaním simulovaných sérových koncentrácií trastuzumabu po monoterapii trastuzumabom
(4 mg/kg nasycovacia dávka/2 mg/kg raz týždenne intravenózne) a pozorovaných sérových koncentrácií u japonských žien s HER2-pozitívnym MKP (štúdia JP16003) sa nezistil žiadny dôkaz o
FK vplyve súbežného podávania docetaxelu na farmakokinetiku trastuzumabu.
Porovnanie FK výsledkov z dvoch štúdií fázy II (BO15935 a M77004) a jednej štúdie fázy III (H0648g), v ktorých boli pacienti liečení súčasne s trastuzumabom a paklitaxelom, a z dvoch štúdií fázy II, v ktorých bol trastuzumab podávaný v monoterapii (W016229 a MO16982), u žien s HER2- pozitívnym MKP naznačuje, že individuálne a priemerné minimálne sérové koncentrácie trastuzumabu sa odlišujú v rámci štúdií a medzi jednotlivými štúdiami, nezistil sa však žiadny jednoznačný vplyv súbežného podávania paklitaxelu na farmakokinetiku trastuzumabu. Porovnanie FK údajov o trastuzumabe zo štúdie M77004, v ktorej boli ženy s HER2-pozitívnym MKP liečené súbežne trastuzumabom, paklitaxelom a doxorubicínom, s FK údajmi trastuzumabu v štúdiách, kde bol trastuzumab podávaný ako monoterapia (H0649g) alebo v kombinácii s antracyklínom a cyklofosfamidom alebo paklitaxelom (štúdia H0648g), naznačili, že doxorubicín a paklitaxel nemali
na farmakokinetiku trastuzumabu žiadny vplyv.
Farmakokinetické údaje zo štúdie H4613g/GO01305 nasvedčujú tomu, že karboplatina nemala žiadny
vplyv na FK trastuzumabu.
Nezdá sa, že súbežné podávanie anastrozolu ovplyvňuje farmakokinetiku trastuzumabu.
4.6 Fertilita, gravidita a laktácia
Ženy vo fertilnom veku
Ženám vo fertilnom veku sa má odporučiť, aby používali účinnú antikoncepciu počas liečby
Herzumou a 7 mesiacov po ukončení liečby (pozri časť 5.2).
Gravidita
Štúdie reprodukčnej toxicity sa vykonali na opiciach makak cynomolgus, ktoré dostávali až 25-
násobok týždennej udržiavacej dávky trastuzumabu na intravenózne použitie u ľudí 2 mg/kg. U
exponovaných opíc sa nezistila žiadna porucha fertility, ani žiadny škodlivý vplyv na plod. Počas včasného (gestačné dni: 20 až 50) a neskorého (gestačné dni: 120 až 150) obdobia vývoja plodu bol
pozorovaný prestup trastuzumabu cez placentu. Nie je známe, či trastuzumab ovplyvňuje schopnosť
reprodukcie. Keďže na základe reprodukčných štúdií uskutočnených na zvieratách nie je vždy možné predvídať odpoveď u ľudí, trastuzumab sa má podávať počas gravidity iba vtedy, ak jeho možný
úžitok pre matku prevýši jeho riziko pre plod.
V postmarketingovom období boli u gravidných žien užívajúcich trastuzumab hlásené prípady poškodenia fetálneho renálneho rastu a/alebo funkcie obličiek v súvislosti s oligohydramniou, niektoré spojené s fatálnou pľúcnou hypopláziou plodu. Ženy, ktoré otehotnejú, treba informovať o možnosti poškodenia plodu. Ak je tehotná žena liečená Herzumou, alebo ak pacientka, ktorá je liečená Herzumou alebo do 7 mesiacov po poslednej dávke Herzumy otehotnie, je potrebná prísna kontrola multidisciplinárnym tímom.
Dojčenie
V štúdii uskutočnenej na dojčiacich opiciach makak cynomolgus, ktoré dostávali 25-násobok
týždennej udržiavacej dávky trastuzumabu na intravenózne použitie u ľudí 2 mg/kg sa ukázalo, že
trastuzumab sa vylučuje do materského mlieka. Prítomnosť trastuzumabu v sére opičích mláďat
nemala negatívny vplyv na ich rast alebo vývoj v období medzi narodením a prvým mesiacom života. Nie je známe, či sa trastuzumab vylučuje do materského mlieka u ľudí. Keďže ľudský imunoglobulín IgG1 sa vylučuje do materského mlieka u ľudí a možnosť negatívneho ovplyvnenia plodu nie je známa, ženy nesmú dojčiť počas liečby Herzumou a ešte 7 mesiacov po poslednej dávke.
Fertilita
Nie sú dostupné žiadne údaje.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje
Herzuma môže mať malý vplyv na schopnosť viesť vozidlá a obsluhovať stroje (pozri časť 4.8), pacientom, u ktorých sa objavili príznaky súvisiace s podávaním infúzie (pozri časť 4.4) sa neodporúča viesť vozidlá a obsluhovať stroje až do ústupu príznakov.
4.8 Nežiaduce účinky
Súhrn bezpečnostnéhorizika
Medzi najzávažnejšie a/alebo najčastejšie nežiaduce reakcie doteraz hlásené pri používaní
trastuzumabu patria srdcová dysfunkcia, reakcie súvisiace s infúziou, hematotoxicita (najmä
neutropénia), infekcie a pľúcne nežiaduce reakcie.
T
abuľkový súhrn nežiaducich reakcií
V tejto časti boli použité nasledujúce kategórie frekvencie výskytu: veľmi časté (≥ 1/10), časté
(≥ 1/100 až < 1/10), menej časté (≥ 1/1 000 až < 1/100), zriedkavé (≥ 1/10 000 až < 1/1 000), veľmi
zriedkavé (< 1/10 000), neznáme (z dostupných údajov). V rámci jednotlivých skupín frekvencií sú nežiaduce reakcie usporiadané v poradí klesajúcej závažnosti.
V tabuľke 1 sú uvedené nežiaduce reakcie, ktoré boli hlásené v súvislosti s používaním intravenózneho trastuzumabu formou monoterapie alebo v kombinácii s chemoterapiou v pivotných klinických skúšaniach a počas postmarketingového sledovania.
Všetky názvy sú uvedené podľa najvyššieho percenta výskytu v pivotných klinických skúšaniach.
Tabuľka 1: Nežiaduce účinky hlásené v súvislosti s trastuzumabom na intravenózne použitie v monoterapii alebo v kombinácii s chemoterapiou v pivotných klinických štúdiách (N = 8386) a v sledovaní po uvedení lieku na trh
T
rieda orgánových
systémov
N
ežiaduca reakcia Frekvencia
Infekcie a nákazy infekcia veľmi časté nazofaryngitída veľmi časté neutropenická sepsa časté cystitída časté
herpes zoster časté chrípka časté sinusitída časté infekcia kože časté rinitída časté infekcia horných dýchacích ciest časté infekcia močových ciest časté eryzipel časté celulitída časté faryngitída časté
sepsa menej časté
Benígne a malígne nádory, vrátane nešpecifikovaných novotvarov (cysty a polypy) Poruchy krvi a lymfatického systému
Poruchy imunitného systému
Poruchy metabolizmu a výživy
progresia malígneho nádoru neznáme progresia nádorového ochorenia neznáme
febrilná neutropénia veľmi časté anémia veľmi časté neutropénia veľmi časté znížený počet bielych krviniek/leukopénia veľmi časté trombocytopénia veľmi časté hypoprotrombinémia neznáme imunitná trombocytopénia neznáme precitlivenosť časté
+anafylaktická reakcia neznáme
+anafylaktický šok neznáme zníženie hmotnosti/úbytok hmotnosti veľmi časté anorexia veľmi časté hyperkaliémia neznáme
Psychické poruchy insomnia veľmi časté úzkosť časté depresia časté neobvyklé myslenie časté
Poruchy nervového systému 1tremor veľmi časté
závrat veľmi časté
T
rieda orgánových systémov
N
ežiaduca reakcia Frekvencia
bolesť hlavy veľmi časté parestézia veľmi časté dysgeúzia veľmi časté periférna neuropatia časté hypertónia časté somnolencia časté
ataxia časté
paréza zriedkavé edém mozgu neznáme
Poruchy oka konjunktivitída veľmi časté zvýšené slzenie veľmi časté suchosť oka časté
edém papily neznáme
krvácanie do sietnice neznáme
Poruchy ucha a labyrintu hluchota menej časté
Poruchy srdca a srdcovej
činnosti
1znížený krvný tlak veľmi časté
1zvýšený krvný tlak veľmi časté
1nepravidelný tep veľmi časté
1palpitácie veľmi časté
1srdcový flutter veľmi časté znížená ejekčná frakcia* veľmi časté
+kongestívne zlyhanie srdca časté
+1supraventrikulárna tachyarytmia časté kardiomyopatia časté perikardiálny výpotok menej časté kardiogénny šok neznáme perikarditída neznáme bradykardia neznáme prítomnosť gallopového rytmu neznáme
Poruchy ciev návaly horúčavy veľmi časté
+1hypotenzia časté
vazodilatácia časté

Poruchy dýchacej sústavy, hrudníka a mediastína
+1sipot veľmi časté
+dýchavičnosť veľmi časté kašeľ veľmi časté epistaxa veľmi časté rinorea veľmi časté
+pneumónia časté
astma časté
ochorenie pľúc časté
+pľúcny výpotok časté
pneumonitída zriedkavé
+pľúcna fibróza neznáme
+respiračná tieseň neznáme
+zlyhávanie dýchania neznáme
+infiltrácia pľúc neznáme
+akútny edém pľúc neznáme
+akútny syndróm respiračnej tiesne neznáme
+bronchospazmus neznáme
+hypoxia neznáme
+znížená saturácia kyslíkom neznáme laryngeálny edém neznáme ortopnoe neznáme
 T
rieda orgánových systémov
T
rieda orgánových systémov
Poruchy gastrointestinálneho traktu
Poruchy pečene a žlčových
ciest
Poruchy kože a podkožného tkaniva
Poruchy kostrovej a svalovej sústavy a spojivového tkaniva
Poruchy obličiek a močových ciest
Stavy v gravidite, v šestonedelí a perinatálnom období
Poruchy reprodukčného
systému a prsníkov
Celkové poruchy a reakcie v mieste podania
Nežiaduca reakcia Frekvenciapľúcny edém neznáme intersticiálna choroba pľúc neznáme hnačka veľmi časté vracanie veľmi časté nauzea veľmi časté
1opuch pier veľmi časté
bolesť brucha veľmi časté dyspepsia veľmi časté zápcha veľmi časté stomatitída veľmi časté hemoroidy časté
sucho v ústach časté hepatocelulárne poškodenie časté hepatitída časté citlivosť pečene časté žltačka zriedkavé zlyhávanie pečene neznáme erytém veľmi časté vyrážka veľmi časté
1opuch tváre veľmi časté
alopécia veľmi časté ochorenie nechtov veľmi časté syndróm palmárno-plantárnej erytrodyzestézie veľmi časté akné časté
suchá koža časté
ekchymóza časté hyperhidróza časté makulopapulárna vyrážka časté pruritus časté lámavosť nechtov časté dermatitída časté urtikária menej časté angioedém neznáme artralgia veľmi časté
1svalová napätosť veľmi časté
myalgia veľmi časté
artritída časté bolesť chrbta časté bolesť kostí časté svalové kŕče časté bolesť šije časté bolesť v končatinách časté ochorenie obličiek časté membranózna glomerulonefritída neznáme glomerulonefropatia neznáme zlyhávanie obličiek neznáme oligohydramnión neznáme hypoplázia obličky neznáme hypoplázia pľúc neznáme zápal prsníka/mastitída časté
asténia veľmi časté bolesť na hrudníku veľmi časté
T
rieda orgánových systémov
Úrazy, otravy a komplikácie
liečebného postupu
Nežiaduca reakcia Frekvencia
triaška veľmi časté únava veľmi časté príznaky podobné chrípke veľmi časté reakcia súvisiaca s infúziou veľmi časté bolesť veľmi časté pyrexia veľmi časté zápal slizníc veľmi časté periférny edém veľmi časté malátnosť časté
edém časté
modriny časté

+ Označuje nežiaduce reakcie, ktoré boli hlásené v súvislosti s úmrtím.
1 Označuje nežiaduce reakcie, ktoré boli prevažne hlásené v súvislosti s reakciami na infúziu. Presné percento nie
je k dispozícii.
* Pozorované pri kombinovanej liečbe nasledujúcej po antracyklínoch a v kombinácii s taxánmi.
Popis vybraných nežiaducich reakciíSrdcová dysfunkciaKongestívne zlyhanie srdca,(triedy II - IV NYHA), je častá nežiaduca reakcia súvisiaca s používaním
Herzumy a bola spojená s úmrtím (pozri časť 4.4). U pacientov liečených trastuzumabom sa pozorovali prejavy a symptómy srdcovej dysfunkcie, ako je dyspnoe, ortopnoe, zhoršenie kašľa, pľúcny edém, S3 galop alebo znížená ejekčná frakcia ľavej komory (pozri časť 4.4).
V 3 pivotných klinických skúšaniach adjuvantne podávaného trastuzumabu v kombinácii s chemoterapiou bol výskyt stupňa 3/4 srdcovej dysfunkcie (hlavne symptomatického kongestívneho srdcového zlyhania) podobný u pacientov, ktorým bola podávaná samotná chemoterapia (t. j. nedostali trastuzumab) a u pacientov, ktorým bol trastuzumab podávaný sekvenčne po taxáne (0,3 - 0,4 %). Výskyt bol najvyšší u pacientov, ktorým bol trastuzumab podávaný súbežne s taxánom (2,0 %). O súčasnom podávaní trastuzumabu s nízkou dávkou antracyklínu v neoadjuvancii sú obmedzené údaje (pozri časť 4.4).
Keď sa trastuzumab podával po ukončení adjuvantnej chemoterapie bolo pozorované srdcové zlyhanie
triedy III - IV NYHA u 0,6 % pacientov v ramene s podávaním jeden rok pri mediáne sledovania
12 mesiacov. V štúdii BO16348 bola pri mediáne sledovania 8 rokov incidencia závažného kongestívneho srdcového zlyhania (triedy III a IV NYHA) v ramene s 1-ročnou liečbou
trastuzumabom 0,8 % a výskyt symptomatickej a asymptomatickej dysfunkcie ľavej komory miernej
intenzity bol 4,6 %.
Reverzibilita závažného chronického SZ (definovaná ako postupnosť aspoň dvoch po sebe idúcich hodnôt LVEF ≥ 50 % po príhode) sa pozorovala bol u 71,4 % pacientov liečených trastuzumabom. Reverzibilita symptomatickej a asymptomatickej dysfunkcie ľavej komory miernej intenzity bola preukázaná u 79,5 % z pacientov. Približne 17 % príhod súvisiacich so srdcovým zlyhaním sa vyskytlo po ukončení liečby trastuzumabom.
V pivotných metastatických skúšaniach s trastuzumabom na intravenózne použitie, sa výskyt srdcovej dysfunkcie pohybuje medzi 9 % a 12 %, v kombinácii s paklitaxelom v porovnaní s 1 % - 4 % s paklitaxelom samotným. Pre monoterapiu bol výskyt 6 % - 9 %. Najvyšší výskyt srdcovej dysfunkcie bol pozorovaný u pacientov liečených trastuzumabom súbežne s antracyklínom/cyklofosfamidom
(27 %), a predstavoval signifikatne vyšší výskyt ako pri liečbe antracyklínom/cyklofosfamidom
samostatným (7 % - 10 %). V následnej štúdii, s prospektívnym sledovaním srdcovej funkcie, bola incidencia symptomatického chronického SZ 2,2% u pacientov liečených trastuzumabom a
docetaxelom, v porovnaní s 0 % u pacientov, ktorým sa podával len docetaxel samotný. U väčšiny
pacientov (79 %), u ktorých sa vyvinula srdcová dysfunkcia v týchto skúšaniach, došlo k zlepšeniu po
podaní bežnej liečby na SZ.
Infúzne reakcie, reakcie podobné alergickým reakciám a precitlivenosťPri metastatickom ochorení sa predpokladá, že približne u 40 % pacientov liečených trastuzumabom sa
vyskytne určitá forma reakcie súvisiacej s infúziou. Väčšina reakcií súvisiacich s infúziou je však miernej až stredne závažnej intenzity (systém odstupňovania NCI-CTC) a obyčajne sa vyskytujú v
počiatočnej fáze liečby, t.j. počas podávania prvej, druhej a tretej infúzie a pri ďalších infúziách ich
frekvencia klesá. Reakcie zahŕňajú nasledovné triašku, horúčku, dyspnoe, hypotenziu, sipot, bronchospazmus, tachykardiu, zníženú saturáciu krvi kyslíkom, respiračnú tieseň, vyrážku, nauzeu,
vracanie, a bolesť hlavy (pozri časť 4.4). Výskyt reakcií všetkých stupňov súvisiacich s infúziou sa
líšil medzi klinickými skúšaniami v závislosti od indikácie, metódy zberu údajov a podľa toho či bol
trastuzumab podávaný súbežne s chemoterapiou alebo ako monoterapia.
Závažné anafylaktické reakcie vyžadujúce okamžitý dodatočný zákrok sa vyskytujú veľmi zriedkavo,
a to zvyčajne počas podávania prvej alebo druhej infúzie trastuzumabu (pozri časť 4.4) a boli spojené s úmrtím.
V izolovaných prípadoch sa pozorovali anafylaktoidné reakcie.
HematotoxicitaFebrilná neutropénia, leukopénia, anémia, trombocytopénia a neutropénia sa vyskytujú veľmi často.
Frekvencia výskytu hypoprotrombinémie je neznáma. Môže byť mierne zvýšené riziko neutropénie, keď sa podáva trastuzumab s docetaxelom po antracyklínovej liečbe.
Pľúcne príhodyZávažné pľúcne nežiaduce reakcie sa v súvislosti s používaním trastuzumabu vyskytujú zriedkavo a
boli spojené s úmrtím. Zahŕňajú nasledovné, ale neobmedzujú sa iba na ne: pľúcne infiltráty, akútny syndróm respiračnej tiesne, pneumóniu, pneumonitídu, pleurálne výpotky, respiračnú tieseň, akútny
edém pľúc a respiračnú insuficienciu (pozri časť 4.4).
Podrobné opatrenia na minimalizáciu rizika, ktoré sú v súlade s EU plánom riadenia rizík sú uvedené v
(časť 4.4) Osobitných upozorneniach a opatreniach pri používaní.
ImunogenicitaV štúdii sneoadjuvantnou a adjuvantnou liečbou VKP (BO22227) sa pri mediáne následného
sledovania viac ako 70 mesiacov vyvinuli u 10,1 % (30/296) pacientov, ktorí boli liečení
trastuzumabom intravenózne protilátky voči trastuzumabu. U 2 z 30 pacientov v skupine
s intravenózne podaným trastuzumabom bola vo vzorkách po začatí liečby zistená prítomnosť
neutralizujúcich protilátok proti trastuzumabu.
Klinický význam týchto protilátok nie je neznámy.Prítomnosť protilátok proti trastuzumabu nemala vplyv na farmakokinetika, účinnosť (stanovenú patologickou kompletnou odpoveďou [pCR] , na prežívanie bez udalosti [Event Free Survival, EFS]) a bezpečnosť stanovenú výskytom reakcií súvisiacich s intravenóznym podaním (administration related reactions, ARR) trastuzumabu.
Nie sú k dispozícii žiadne údaje o imunogenicite týkajúce sa trastuzumabu podávaného pri karcinóme žalúdka.
Hlásenie podozrení na nežiaduce reakcieHlásenie podozrení na nežiaduce reakcie po registrácii lieku je dôležité. Umožňuje priebežné

monitorovanie pomeru prínosu a rizika lieku. Od zdravotníckych pracovníkov sa vyžaduje, aby hlásili
akékoľvek podozrenia na nežiaduce reakcie na národné centrum hlásenia uvedené v
Prílohe V.
4.9 Predávkovanie
V klinických skúšaniach u ľudí sa nezískali žiadne skúsenosti s predávkovaním liekom. V rámci klinických skúšaní neprekročili jednotlivé dávky Herzumy hodnotu 10 mg/kg telesnej hmotnosti; udržiavacia dávka 10 mg/kg podaná každé 3 týždne po úvodnej nasycovacej dávke 8 mg/kg bola pozorovaná v klinických skúšaniach u pacientov s metastatickým karcinómom žalúdka. Dávky v uvedených hodnotách boli dobre tolerované.
5. FARMAKOLOGICKÉ VLASTNOSTI5.1 Farmakodynamické vlastnostiFarmakoterapeutická skupina: Antineoplastické látky, monoklonálne protilátky, ATC kód: L01XC03
Herzuma je biologicky podobný liek. Podrobné informácie sú dostupné na internetovej stránke
Európskej agentúry pre lieky
http://www.ema.europa.eu.Trastuzumab je rekombinantná humanizovaná monoklonálna protilátka typu IgG1 proti receptoru 2 ľudského epidermálneho rastového faktora (HER2). Nadmerná expresia receptora HER2 sa pozoruje pri 20 až 30 % primárnych nádorov prsníka. V štúdiách určujúcich HER2-pozitivitu pri karcinóme žalúdka (KŽ) s použitím imunohistochemickej metódy (IHC) a fluorescenčnej
in situ hybridizácie (FISH) alebo chromogénnej
in situ hybridizácie (CISH) sa zistilo, že jestvuje široká variabilita
HER2-pozitivity v rozsahu od 6,8 % do 34,0 % pri IHC a 7,1 % do 42,6 % pri FISH. V štúdiách sa zistilo, že u pacientov s karcinómom prsníka s nadmernou expresiou receptora HER2 je v porovnaní s
pacientmi s tumormi bez nadmernej expresie tohto receptora skrátená doba prežívania bez prejavov
ochorenia. Extracelulárna doména receptora (ECD, p105) sa môže dostať do krvi, a preto je možné ju
stanoviť vo vzorkách séra.
Mechanizmus účinkuTrastuzumab sa viaže s vysokou afinitou a špecifickosťou na subdoménu IV, juxta-membránovú
oblasť extracelulárnej domény receptora HER2. Väzba trastuzumabu na receptor HER2 inhibuje ligandovo-nezávislú signálnu dráhu receptora HER2 a bráni proteolytickému odštiepeniu jeho
extracelulárnej domény, čo je mechanizmus aktivácie receptora HER2. V dôsledku toho sa v štúdiách
na zvieratách aj v pokusoch
in vitro zistilo, že trastuzumab inhibuje proliferáciu ľudských nádorových buniek s nadmernou expresiou receptora HER2. Okrem toho, trastuzumab je silným mediátorom
bunkami sprostredkovanej cytotoxicity závislej od protilátky (ADCC). V pokusoch
in vitro sa zistilo, že trastuzumabom sprostredkovaná ADCC je zameraná viac na nádorové bunky s nadmernou expresiou receptora HER2 ako na nádorové bunky bez nadmernej expresie receptora HER2.
Stanovenie nadmernej expresie receptora HER2 alebo amplifikácie HER2 génuStanovenie nadmernej expresie receptora HER2 alebo amplifikácie HER2 génu pri karcinóme prsníkaHerzuma sa má použiť iba u pacientov, ktorých tumory vykazujú nadmernú expresiu receptora HER2
alebo amplifikáciu HER2 génu, ak je stanovené presnou a validovanou metódou. Nadmerná expresia receptora HER2 sa má stanoviť imunohistochemicky (IHC) - hodnotenie fixovaných blokov nádoru
(pozri časť 4.4). Amplifikácia HER2 génu sa má stanoviť použitím fluorescenčnej
in situ hybridizácie
(FISH) alebo chromogénnej
in situ hybridizácie (CISH) fixovaných blokov nádoru. Pacienti sú vhodní
na liečbu Herzumou, ak vykazujú nadmernú expresiu receptora HER2, vyjadrenú ako skóre 3+
pomocou IHC alebo majú pozitívne výsledky FISH alebo CISH.
Kvôli zaručeniu presných a opakovateľných výsledkov sa má vyšetrenie vykonať v špecializovanom laboratóriu, ktoré dokáže zabezpečiť validitu vyšetrovacích postupov.
Odporúčaný systém vyhodnocovania zafarbenia vzoriek na základe imunohistochemického vyšetrenia
je v tabuľke 2:
Tabuľka 2: Odporúčaný systém vyhodnocovania imunohistochemického farbenia pri karcinóme
prsníka
Skóre Spôsob sfarbenia Hodnotenie nadmernej expresie receptora HER2 Sfarbenie neprítomné, prípadne sfarbenie membrány
je prítomné u < 10 % nádorových buniek. Negatívny výsledok
1+ Slabé/ťažko pozorovateľné sfarbenie membrány je
prítomné u > 10 % nádorových buniek. Farbí sa iba
časť membrány nádorových buniek.
2+ Slabé až mierne sfarbenie celej membrány je
Negatívny výsledok

prítomné u > 10 % nádorových buniek. Neurčitý výsledok
Silné sfarbenie celej membrány je prítomné u > 10 %
nádorových buniek. Pozitívny výsledok
Všeobecne, FISH sa považuje za pozitívne, ak pomer počtu kópií HER2 génu na nádorovú bunku k
počtu kópií chromozómu 17 je väčší alebo rovný 2, alebo ak sú viac než 4 kópie HER2 génu na
nádorovú bunku, pričom sa nepoužije kontrola chromozóm 17.
Všeobecne, CISH sa považuje za pozitívne, ak je viac než 5 kópií HER2 génu na jadro vo viac než
50 % nádorových buniek.
Podrobné návody na vykonanie testov a ich interpretáciu si pozrite v písomných informáciách pre
stanovenie FISH a CISH. Môžu sa tiež použiť oficiálne odporúčania na testovanie HER2.
Pre ostatné metódy hodnotenia HER2 proteínu alebo génovej expresie musia byť použité analýzy vykonávané v laboratóriách, ktoré poskytujú adekvátnu úroveň techniky vykonávanej validovanými metódami. Tieto metódy musia jasne, presne správne a dostatočne preukázať nadmernú expresiu HER2 a musia byť schopné rozoznávať medzi miernou (zodpovedá 2+) a silnou (zodpovedá 3+) nadmernou expresiou HER2.
Stanovenie nadmernej expresie receptora HER2 alebo amplifikácie HER2 génu pri karcinóme žalúdkaNa stanovenie nadmernej expresie receptora HER2 alebo amplifikácie HER2 génu sa má použiť len
presná a validovaná metóda. Ako prvá testovacia metóda sa odporúča IHC a v prípadoch, kde sa
vyžaduje aj stav amplifikácie HER2 génu, sa musí použiť buď metóda striebrom značenej
in situhybridizácie (SISH) alebo FISH. SISH technológia sa však odporúča preto, lebo umožňuje paralelne hodnotiť histológiu a morfológiu nádoru. Kvôli zaručeniu validity testovacích postupov a získaniu presných a opakovateľných výsledkov musí HER2 testovanie prebiehať v laboratóriu so zaškoleným personálom. Podrobné návody na vykonanie testov a interpretáciu výsledkov sa majú prevziať z písomnej informácie pre používateľov, kde sú opísané použité metódy na testovanie HER2.
V klinickom skúšaní ToGA (BO18255) pacienti, ktorých karcinómy boli buď IHC3+ alebo FISH pozitívne, boli definovaní ako HER2 pozitívni, a teda boli zaradení do klinického skúšania. Na základe výsledkov klinického skúšania boli priaznivé účinky obmedzené na pacientov s najvyššou úrovňou nadmernej expresie proteínu HER2, vyjadrenú ako skóre 3+ pomocou IHC alebo ako skóre 2+ pomocou IHC a pozitívnym výsledkom FISH.
V štúdii porovnávajúcej metódy (D008548) bol pozorovaný vysoký stupeň zhody (> 95 %) medzi SISH a FISH technikami používanými za účelom detekcie amplifikácie HER2 génu u pacientov s karcinómom žalúdka.
Nadmerná expresia receptora HER2 sa má stanoviť imunohistochemicky (IHC) − na základe hodnotenia fixovaného nádoru v bločkoch; amplifikácia génu HER2 sa má stanoviť použitím
in situ hybridizácie, použitím buď SISH alebo FISH z fixovaného nádoru v bločkoch.
Odporúčaný skórovací systém na vyhodnocovanie vzoriek označených imunohistochemicky je v tabuľke 3:
Tabuľka 3: Odporúčaný systém vyhodnocovania imunohistochemického farbenia pri karcinóme žalúdka
Skóre Chirurgické vzorky –
s
pôsob označenia
Žiadna reaktivita alebo
Vzorky biopsie – spôsoboznačeniaŽiadna reaktivita alebo
Hodnotenie nadmernejexpresie receptoraHER2
0 reaktivita membrány u
< 10 % nádorových buniek
Slabá/ťažko pozorovateľná
reaktivita membrány ani v jednej nádorovej bunke Zhluk nádorových buniek so
reaktivita membrány u
1+ ≥ 10 % nádorových buniek;
bunky sú reaktívne iba v
časti bunkovej membrány
Slabá až mierna reaktivita celej, bazolaterálnej alebo
2+ laterálnej membrány u
≥ 10 % nádorových buniek
Silná reaktivita celej, bazolaterálnej alebo
3+ laterálnej membrány u
≥ 10 % nádorových buniek
slabou/ťažko pozorovateľnou reaktivitou membrány bez ohľadu na
percento zafarbených nádorových buniek
Zhluk nádorových buniek so slabou až miernou reaktivitou celej, bazolaterálnej alebo laterálnej membrány bez ohľadu na percento zafarbených nádorových buniek
Zhluk nádorových buniek so silnou reaktivitou celej, bazolaterálnej alebo laterálnej membrány bez ohľadu na percento zafarbených nádorových buniek
Negatívny výsledok
Neurčitý výsledok
Pozitívny výsledok

Všeobecne, SISH alebo FISH sa považuje za pozitívnu, ak pomer počtu kópií HER2 génu na nádorovú
bunku k počtu kópií chromozómu 17 je väčší alebo rovný 2.
Klinická účinnosť abezpečnosťMetastatický karcinóm prsníkaV klinických skúšaniach bol trastuzumab použitý v rámci monoterapie pacientov s MKP, ktorých
nádory vykazovali nadmernú expresiu receptora HER2 a u ktorých nebol úspešný jeden alebo viac režimov chemoterapie metastatického ochorenia (samotný trastuzumab).
Trastuzumab bol tiež použitý v kombinácii s paklitaxelom alebo docetaxelom na liečbu pacientov, ktorí ešte nedostali chemoterapiu kvôli metastatickému nádorovému ochoreniu. Pacienti, ktorí boli predtým liečení adjuvantnou chemoterapiou na báze antracyklínu, boli liečení paklitaxelom
(175 mg/m2, aspoň 3-hodinová infúzia) v kombinácii s trastuzumabom alebo bez trastuzumabu. V
pilotnej štúdii docetaxel (100 mg/m2 aspoň 1-hodinová infúzia) s alebo bez trastuzumabu dostávalo
60 % pacientov predtým adjuvantnú antracyklínovú chemoterapiu. Pacienti boli liečení trastuzumabom až do progresie ochorenia.
Účinnosť trastuzumabu v kombinácii s paklitaxelom nebola študovaná u pacientov, ktorí predtým nedostávali adjuvantnú antracyklínovú chemoterapiu. Avšak trastuzumab s docetaxelom bol účinný u pacientov nezávisle od toho, či dostávali alebo nedostávali antracyklíny v adjuvancii.
Na stanovenie vhodnosti pacientov pre účasť v pilotnej klinickej štúdii s trastuzumabom v monoterapii a v klinických štúdiách trastuzumabu s paklitaxelom zameraných na nadmernú expresiu receptora HER2 sa použila metóda imunohistochemického farbenia receptora HER2 vo fixovanej vzorke nádoru prsníka pomocou myších monoklonálnych protilátok CB11 a 4D5. Tkanivá sa fixovali vo formalíne alebo v Bouinovom fixačnom roztoku. Pri hodnotení výsledkov v centrálnom laboratóriu sa používala stupnica od 0 do 3+. Pacienti s intenzitou sfarbenia 2+ alebo 3+ boli zaradení do štúdie, kým pacienti s hodnotením 0 alebo 1+ boli zo štúdie vylúčení. Viac ako 70 % z pacientov zaradených do štúdie vykazovalo nadmernú expresiu 3+. Na základe zistených údajov je možné povedať, že priaznivejšie účinky liečby sa pozorovali u pacientov s vyšším stupňom nadmernej expresie receptora HER2 (3+).
Imunohistochémia bola hlavná testovacia metóda na stanovenie HER2 pozitivity v pilotnej klinickej štúdii docetaxel s alebo bez trastuzumabu. Menšina pacientov bola testovaná použitím fluorescenčnej in-situ hybridizácie (FISH). V týchto skúškach 87 % pacientov, ktorí vstúpili do štúdie, malo ochorenie, ktoré bolo IHC3+ a 95 % pacientov, ktorí vstúpili do štúdie, malo ochorenie IHC3+ a/alebo FISH pozitívne.
Týždenné dávkovanie pri metastatickom karcinóme prsníka
V tabuľke 4 sú zhrnuté výsledky účinnosti zo štúdií v monoterapii a v kombinovanej terapii:
Tabuľka 4: Výsledky účinnosti zo štúdií v monoterapii a kombinovanej terapii
Parameter Monoterapia Kombinovaná liečba
V
yhodnotenie odpovede
(
95 % CI)
Stredná dĺžka odpovede (mesiace) (95 % CI) Stredný čas TTP (mesiace) (95 % CI)
Stredná doba prežívania (mesiace)
(
95 % CI)
T
rastuzumab
1
N = 172
18 % (13 - 25)
9,1
(5,6 - 10,3)
3,2 (2,6 - 3,5)
16,4 (12,3 - ne)
Trastuzumab a paklitaxel2
N = 68
49 % (36 - 61)
8,3 (7,3 - 8,8)
7,1
(6,2 - 12,0)
24,8 (18,6 - 33,7)
paklitaxel2
N = 77
17 % (9 - 27)
4,6 (3,7 - 7,4)
3,0 (2,0 - 4,4)
17,9 (11,2 - 23,8)
Trastuzumab a docetaxel3
N = 92
61 % (50 - 71)
11,7 (9,3 - 15,0)
11,7 (9,2 - 13,5)
31,2 (27,3 - 40,8)
docetaxel3
N = 94
34 % (25 - 45)
5,7 (4,6 - 7,6)
6,1 (5,4 - 7,2)
22,74 (19,1 - 30,8)
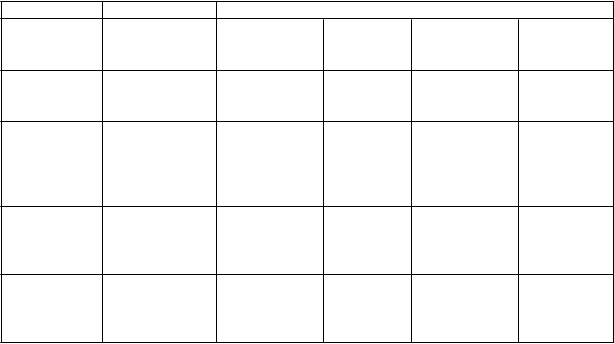
TTP = čas trvajúci do progresie, “ne“ – nebolo možné určiť alebo ešte pokračuje.
1. Štúdia H0649g: IHC3+ podsúbor pacientov
2. Štúdia H0648g: IHC3+ podsúbor pacientov
3. Štúdia M77001: Plne analyzovaný súbor (zameraný na liečbu), výsledky po 24 mesiacoch
K
ombinovaná liečba s trastuzumabom a anastrozolom
Trastuzumab sa študoval v kombinácii s anastrozolom v prvej línii liečby MKP s nadmernou expresiou HER2 a s pozitivitou hormonálneho receptora (t.j. pacienti s pozitivitou estrogénového receptora [ER] a/alebo progesterónového receptora [PR]). Prežívanie bez progresie bolo dvojnásobné v ramene trastuzumab plus anastrozol v porovnaní s anastrozolom samotným (4,8 mesiacov oproti
2,4 mesiacom). Iné parametre ukazujúce zlepšenie pri kombinácii boli celková odpoveď (16,5 %
oproti 6,7 %); klinický prínos (42,7 % oproti 27,9 %); čas do progresie (4,8 mesiacov oproti
2,4 mesiacom). Nebol zaznamenaný žiadny rozdiel medzi ramenami, pokiaľ ide o odpoveď a trvanie odpovede. Medián celkového prežívania bol predĺžený na 4,6 mesiacov u pacientov v ramene s
kombinovanou liečbou. Rozdiel nebol štatisticky významný, avšak viac ako polovica pacientov v
ramene so samotným anastrozolom po progresii choroby prešlo na režim s trastuzumabom.
Trojtýždenné dávkovanie pri MKP
V tabuľke 5 sú zhrnuté výsledky účinnosti z nekomparatívnych štúdií v monoterapii a v kombinovanej
terapii:
Tabuľka 5: Výsledky účinnosti z nekomparatívnych štúdií v monoterapii a v kombinovanej terapii
Parameter Monoterapia Kombinovaná liečba
V
yhodnotenie odpovede
(
95 % CI)
Stredná dĺžka odpovede (mesiace) (rozsah) Stredný čas TTP (mesiace) (95 % CI)
Stredná doba
T
rastuzumab
1
N = 105
24 % (15 - 35)
10,1 (2,8 - 35,6)
3,4 (2,8 - 4,1)
Trastuzumab2
N = 72
27 % (14 - 43)
7.9
(2,1 - 18,8)
7,7 (4,2 - 8,3)
Trastuzumab a paklitaxel3
N = 32
59 % (41 - 76)
10.5 (1,8 - 21)
12,2 (6,2 - ne)
Trastuzumab a docetaxel4
N = 110
73 % (63 - 81)
13.4 (2,1 - 55,1)
13,6 (11 - 16)
prežívania (mesiace) (95 % CI)
ne ne ne 47,3 (32 - ne)
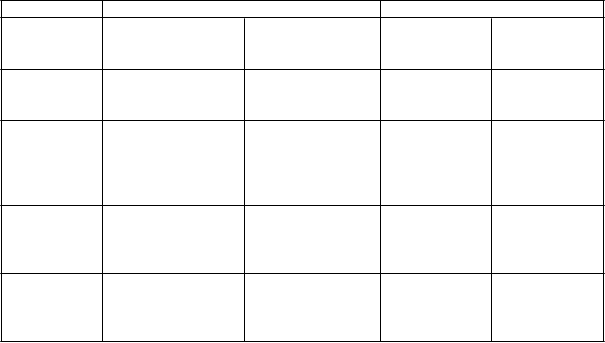
TTP = čas trvajúci do progresie, “ne“ – nebolo možné určiť alebo ešte pokračuje.
1. Štúdia WO16229: úvodná dávka 8 mg/kg telesnej hmotnosti, pokračuje v 3-týždňových intervaloch
dávkou 6 mg/kg telesnej hmotnosti
2. Štúdia MO16982: úvodná dávka 6 mg/kg telesnej hmotnosti týždenne x 3; pokračuje v 3-týždňových
intervaloch dávkou 6 mg/kg telesnej hmotnosti
3. Štúdia BO15935
4. Štúdia MO16419
Miesta progresie ochoreniaU pacientov liečených trastuzumabom v kombinácii s paklitaxelom sa v porovnaní s pacientmi liečenými samotným paklitaxelom významne znížil výskyt progresie ochorenia do pečene (21,8 % oproti 45,7 %; p = 0,004). Progresia ochorenia do centrálneho nervového systému bola častejšia
u pacientov liečených trastuzumabom a paklitaxelom ako u pacientov liečených samotným
paklitaxelom (12,6 % oproti 6,5 %, p = 0,377).
V
časný
karcinóm
p
rs
n
í
ka
(adjuvantnáliečba)
Včasný karcinóm prsníka sa definuje ako nemetastatický primárny invazívny karcinóm prsníka.
Trastuzumab použitý v adjuvantnej terapii sa skúmal v 4 rozsiahlych multicentrických, randomizovaných štúdiách.
- Štúdia BO16348 bola zameraná na porovnanie jednoročnej a dvojročnej liečby trastuzumabom, ktorý sa podával každé tri týždne oproti pozorovaniu u pacientov s VKP s pozitivitou HER2 po operácii, overenej chemoterapii a rádioterapii (ak je to aplikovateľné). Navyše, bolo urobené porovnanie liečby trastuzumabom po dobu dvoch rokov oproti liečbe trastuzumabom po dobu jedného roku. Pacienti randomizovaní na liečbu trastuzumabom dostali úvodnú nasycovaciu dávku 8 mg/kg, po ktorej dostávali dávku 6 mg/kg každé tri týždne buď počas jedného alebo dvoch rokov.
- Štúdie NSABP B-31 a NCCTG N9831, ktoré obsahovali aj spojenú analýzu (tzv. joint analysis) boli zamerané na zhodnotenie klinického významu kombinovanej liečby trastuzumabu s paklitaxelom po AC chemoterapii; okrem toho sa v štúdii NCCTG N9831 hodnotilo sekvenčné podanie trastuzumabu po chemoterapii AC→P u pacientov s VKP s pozitivitou HER2 po operácii.
- Štúdia BCIRG 006 bola zameraná na preskúmanie kombinovanej liečby trastuzumabu s docetaxelom buď následne po AC chemoterapii alebo v kombinácii s docetaxelom a karboplatinou u pacientov s VKP s pozitivitou HER2 po operácii.
V klinickom skúšaní HERA bol VKP definovaný ako operabilný, primárny, invazívny adenokarcinóm prsníka s pozitívnymi alebo negatívnymi axilárnymi uzlinami, ak bol priemer nádoru minimálne 1 cm.
V spojenej analýze štúdií NSABP B-31 a NCCTG N9831 bol včasný karcinóm prsníka definovaný na pacientky s operabilným karcinómom prsníka s vysokým rizikom, definovaným ako pozitivita HER2 a pozitívna axilárna lymfatická uzlina alebo pozitivita HER2 a lymfatická uzlina negatívna so známkami vysokého rizika (veľkosť nádoru > 1 cm a negativita ER alebo veľkosť nádoru > 2 cm, bez ohľadu na hormonálny status).
V štúdii BCIRG 006 VKP s pozitivitou HER2 bol definovaný buď ako pozitívna lymfatická uzlina alebo ako vysokorizikové pacientky s negatívnou lymfatickou uzlinou (bez postihnutia lymfatických uzlín (pN0) a najmenej 1 z nasledujúcich faktorov: veľkosť nádoru viac než 2 cm, negativita estrogénového a progesterónového receptora, histologický stupeň a/alebo jadrový stupeň 2 - 3, alebo vek < 35 rokov).
Výsledky účinnosti zo štúdie BO16348 po mediáne sledovania 12 mesiacov* a 8 rokov** sú zhrnuté v
tabuľke 6:
Tabuľka 6: Výsledky účinnosti zo štúdie BO16348
Medián sledovania
12 mesiacov*
Trastuzumab
Medián sledovania 8 rokov**
Trastuzumab
Parameter Pozorovanie
N = 1693
1 rok
N = 1693
Pozorovanie
N = 1697***
1 rok
N = 1702***

Prežívanie bez prejavov ochorenia
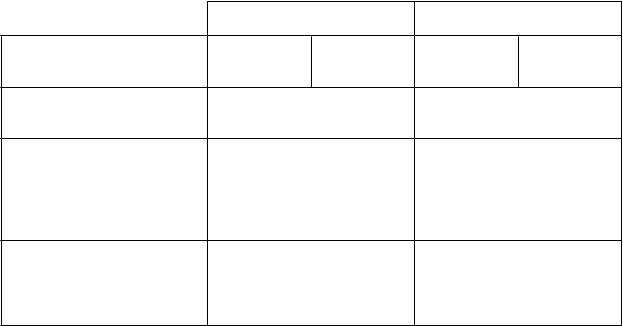
- Počet pacientov s príhodou 219 (12,9 %) 127 (7,5 %) 570 (33,6 %) 471 (27,7 %)
- Počet pacientov bez príhody 1474 (87,1 %) 1566 (92,5 %) 1127 (66,4 %) 1231 (72,3 %) Hodnota p oproti pozorovaniu < 0,0001 < 0,0001
Pomer rizík oproti pozorovaniu 0,54 0,76
Prežívanie bez recidívy
- Počet pacientov s príhodou 208 (12,3 %) 113 (6,7 %) 506 (29,8 %) 399 (23,4 %)
Medián sledovania
12 mesiacov*
Trastuzumab
Medián sledovania 8 rokov**
Trastuzumab
Parameter Pozorovanie
N = 1693
1 rok
N = 1693
Pozorovanie
N = 1697***
1 rok
N = 1702***
- Počet pacientov bez príhody 1485 (87,7 %) 1580 (93,3 %) 1191 (70,2 %) 1303 (76,6 %) Hodnota p oproti pozorovaniu < 0,0001 < 0,0001
Pomer rizík oproti pozorovaniu 0,51 0,73
Prežívanie bez vzdialených metastáz
- Počet pacientov s príhodou 184 (10,9 %) 99 (5,8 %) 488 (28,8 %) 399 (23,4 %)
- Počet pacientov bez príhody 1508 (89,1 %) 1594 (94,6 %) 1209 (71,2 %) 1303 (76,6 %) Hodnota p oproti pozorovaniu < 0,0001 < 0,0001
Pomer rizík oproti pozorovaniu 0,50 0,76
Celkové prežívanie (úmrtie)
- Počet pacientov s príhodou 40 (2,4 %) 31 (1,8 %) 350 (20,6 %) 278 (16,3 %)
- Počet pacientov bez príhody 1653 (97,6 %) 1662 (98,2 %) 1347 (79,4 %) 1424 (83,7 %) Hodnota p oproti pozorovaniu 0,24 0,0005
Pomer rizík oproti pozorovaniu 0,75 0,76
*Spoločný primárny cieľ prežívania bez prejavov ochorenia pri liečbe 1 rok oproti pozorovaniu dosiahol predefinovanú štatistickú hodnotu
**Záverečná analýza (vrátane prechodu 52 % pacientov z pozorovania do ramena liečby trastuzumabom)
*** Je nesúlad v celkovej veľkosti hodnotenej vzorky kvôli nízkemu počtu pacientov, ktorí boli randomizovaní
po dátume “cut-off” analýzy pri mediáne sledovania 12 mesiacov
Účinnosť z interim analýzy prekročila protokolom predšpecifikovanú štatistickú hodnotu pre porovnanie 1 ročnej liečby trastuzumabom oproti pozorovaniu. Pri mediáne sledovania 12 mesiacov bol pomer rizík (HR) 0,54 (95 % CI 0,44; 0,67) pre prežívanie bez prejavov ochorenia, ktorý je interpretovaný z hľadiska 2-ročného prežívania bez prejavov ochorenia ako absolútny prínos
7,6 percentuálnych bodov (85,8 % oproti 78,2 %) v prospech skupiny s trastuzumabom.
Finálna analýza bola vykonaná pri mediáne sledovania 8 rokov a ukázala, že jeden rok liečby
trastuzumabom je spojený s 24 % znížením rizika v porovnaní so samotnou observáciou (HR = 0,76,
95 % CI 0,67; 0,86). Pri 8-ročnom prežívaní bez prejavov ochorenia sa to premieta do absolútneho prínosu 6,4 percentuálnych bodov v prospech 1-ročnej liečby trastuzumabom.
V tejto záverečnej analýze predĺženie liečby trastuzumabom na dva roky nepreukázalo ďalší prínos oproti jednoročnej liečbe [HR pre prežívanie bez prejavov ochorenia v ITT (intent to treat) 2 roky oproti 1 roku = 0,99 (95 % CI: 0,87; 1,13), p-hodnota = 0,90 a HR pre celkové prežívanie = 0,98 (0,83;
1,15), p-hodnota = 0,78]. Výskyt asymptomatickej srdcovej dysfunkcie sa zvýšil v ramene s 2-ročnou liečbou (8,1 % oproti 4,6 % v ramene s 1-ročnou liečbou). Viac pacientov v ramene s 2-ročnou liečbou
malo aspoň jednu nežiaducu príhodu stupňa 3 alebo 4 (20,4 %) v porovnaní s ramenom s 1-ročnou
liečbou (16,3 %).
V štúdiách NSABP B-31 a NCCTG N9831 sa trastuzumab podával v kombinácii s paklitaxelom po
AC chemoterapii.
Doxorubicín a cyklofosfamid boli podávané súbežne takto:
- intravenózny doxorubicín, 60 mg/m2, podávaný každé 3 týždne v 4 cykloch
- intravenózny cyklofosfamid, 600 mg/m2, viac ako 30 minút, podávaný každé 3 týždne v
4 cykloch
Paklitaxel v kombinácii s trastuzumabom bol podávaný takto:
- intravenózny paklitaxel – 80 mg/m2 v kontinuálnej intravenóznej infúzii podávanej každý
alebo
týždeň po obdobie 12 týždňov
- intravenózny paklitaxel – 175 mg/m2 v kontinuálnej intravenóznej infúzii podávanej
každé 3 týždne v 4 cykloch (v 1. deň každého cyklu).
Výsledky účinnosti zo spojenej analýzy klinických štúdií NSABP B-31 a NCCTG N9831 v čase definitívnej analýzy DFS* sú zhrnuté v tabuľke 7. Medián ďalšieho sledovania bol 1,8 roka u pacientov v skupine AC→P a 2,0 roky u pacientov v skupine AC→PH.
Tabuľka 7: Súhrn výsledkov účinnosti zo spoločnej analýzy štúdií NSABP B-31 a NCCTG N9831 v
čase definitívnej analýzy DFS*
Parameter
Prežívanie bez prejavov
AC→P
(n = 1679)
AC→PH
(n = 1672)
Pomer rizík oproti
AC→P
(95 % CI)
p-hodnota
ochorenia
Počet pacientov s príhodou
Vzdialená recidíva
261 (15,5) 133 (8,0) 0,48 (0,39; 0,59)
p < 0,0001
0,47 (0,37; 0,60)
Počet pacientov 193 (11,5) 96 (5,7)
Úmrtie (príhoda OS):
Počet pacientov s príhodou 92 (5,5) 62 (3,7)
A: doxorubicín; C: cyklofosfamid; P: paklitaxel; H: trastuzumab
p < 0,0001
0,67 (0,48; 0,92)
p = 0,014**
* pri mediáne ďalšieho sledovania 1,8 roka u pacientov v skupine AC→P a 2,0 roky u pacientov v skupine
AC→PH
** p-hodnota pre OS neprekročila predurčenú štatistickú hranicu na porovnanie AC→PH oproti AC→P'
Pre primárny cieľ, prežívanie bez prejavov ochorenia, pridanie trastuzumabu ku chemoterapii paklitaxelom znížilo riziko recidívy ochorenia o 52 %. Pomer rizík sa premieta do absolútneho prínosu
3–ročného prežívania bez prejavov ochorenia 11,8 percentuálnych bodov (87,2 % oproti 75,4 %) v
prospech skupiny s AC→PH (trastuzumabom).
V čase aktualizácie údajov o bezpečnosti po mediáne 3,5 - 3,8 rokov ďalšieho sledovania, analýza DFS opätovne potvrdila jeho prínos preukázaný v definitívnej analýze. Napriek “cross-over” na trastuzumab v kontrolnej skupine, pridanie trastuzumabu k chemoterapii paklitaxelom viedlo k 52 % zníženiu rizika návratu ochorenia. Pridanie trastuzumabu k chemoterapii paklitaxelom tiež viedlo
k 37 % zníženiu rizika úmrtia.
Plánovaná finálna analýza OS zo spoločnej analýzy štúdií NSABP B-31 a NCCTG N9831 bola vykonaná po 707 úmrtiach (medián sledovania 8,3 roka v skupine AC→PH). V skupine AC→PH sa dosiahlo štatisticky významné zlepšenie OS v porovnaní s AC→P (stratifikované HR = 0,64; 95 % CI
[0,55; 0,74]; log-rank p-hodnota < 0,0001). V 8 rokoch bolo odhadované prežívanie 86,9% v skupine
AC→PH a 79,4 % v skupine AC→P, absolútnym rozdielom 7,4 % (95 % CI 4,9 %; 10,0 %). Finálne
výsledky zo spoločnej analýzy štúdií NSABP B-31 and NCCTG N9831 sú zhrnuté v tabuľke 8 nižšie:
Tabuľka 8: Finálna analýza celkového prežívania zo spoločnej analýzy štúdií NSABP B-31 a NCCTG N9831
Parameter AC→P
(N = 2032)
Úmrtie (OS udalosť):
AC→PH
(N = 2031)
p-hodnota oproti
AC→P
Hazard Ratio
oproti AC→P
(95 % CI)
0,64


Počet pacientov s udalosťou (%) 418 (20,6 %) 289 (14,2 %) < 0,0001
A: doxorubicín; C: cyclofosfamid; P: paklitaxel; H: trastuzumab
(0,55; 0,74)
Analýza DFS bola tiež vykonaná pri finálnej analýze OS zo spoločnej analýzy štúdií NSABP B-31 a
NCCTG N9831. Aktualizované výsledky analýzy DFS (stratifikované HR = 0,61; 95 % CI [0,54;
0,69]) potvrdili podobný prínos DFS porovnateľný k definitívnej primárnej analýze DFS, napriek
24,8 % pacientom v ramene AC → P, ktorí prešli na trastuzumab. V 8 rokoch bolo odhadované prežívanie bez známok ochorenia 77,2 % (95 % CI: 75,4; 79,1) v skupine AC→PH, s absolútnym
prínosom 11,8 % v porovnaní so skupinou AC→P.
V štúdii BCIRG 006 sa trastuzumab podával buď v kombinácii s docetaxelom po AC chemoterapii
(AC→DH), alebo v kombinácii s docetaxelom a karboplatinou (DCarbH).
Docetaxel sa podával takto:
alebo
- intravenózny docetaxel 100 mg/m2 ako 1– hodinová intravenózna infúzia podávaná každé
3 týždne v 4 cykloch (v deň 2 prvého cyklu a v deň 1 každého nasledujúceho cyklu)
- intravenózny docetaxel – 75 mg/m2 ako 1-hodinová intravenózna infúzia podávaná každé
3 týždne v 6 cykloch (v deň 2 prvého cyklu, v deň 1 každého cyklu);
po čom nasledovala:
- karboplatina – v cieľovej hodnote AUC = 6 mg/ml/min, podávaný v intravenóznej infúzii
počas 30 – 60 minút, opakovane každé 3 týždne, celkovo v šiestich cykloch.
Trastuzumab sa podával týždenne s chemoterapiou a následne každé 3 týždne celkovo počas
52 týždňov.
Výsledky účinnosti zo štúdie BCIRG 006 sú zhrnuté v tabuľkách 9 a 10. Medián ďalšieho sledovania
bol 2,9 rokov v AC→D ramene a 3,0 roky v AC→DH a DCarbH ramenách.
Tabuľka 9: Prehľad analýz účinnosti v štúdii BCIRG 006 AC→D oproti AC→DH
Parameter
Prežívanie bez prejavov
AC→D
(N = 1 073)
AC→DH
(N = 1 074)
Pomer rizík oproti
AC→D (95 % CI) p-hodnota
ochorenia
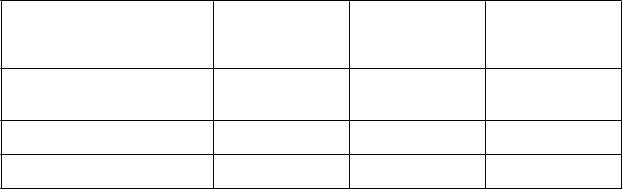
Počet pacientov s príhodou
Vzdialená recidíva
195 134 0,61 (0,49; 0,77)
p < 0,0001
0,59 (0,46; 0,77)
Počet pacientov s príhodou 144 95
Celkové prežívanie (úmrtie)
Počet pacientov s príhodou 80 49
p < 0,0001
0,58 (0,40; 0,83)
p = 0,0024
AC→D = doxorubicín plus cyklofosfamid, po ktorých nasleduje docetaxel; AC→DH = doxorubicín plus cyklofosfamid, po ktorých nasleduje docetaxel plus trastuzumab; CI = interval spoľahlivosti
Tabuľka 10: Prehľad analýz účinnosti v štúdii BCIRG 006 AC→D oproti DCarbH
Parameter
Prežívanie bez prejavov
AC→D
(N = 1 073)
DCarbH (N = 1 074)
Pomer rizík oproti
AC→D (95 % CI) hodnota p
ochorenia
Počet pacientov s príhodou
Vzdialená recidíva
195 145 0,67 (0,54; 0,83)
p = 0,0003
0,65 (0,50; 0,84)

Počet pacientov s príhodou 144 103
Úmrtie (príhoda OS)
Počet pacientov s príhodou 80 56
p = 0,0008
0,66 (0,47; 0,93)
p = 0,0182
AC→D = doxorubicín plus cyklofosfamid, po ktorých nasleduje docetaxel; DCarbH = docetaxel, karboplatina a trastuzumab; CI = interval spoľahlivosti
V klinickej štúdii BCIRG 006 pre primárny cieľový ukazovateľ, DFS (prežívanie bez prejavov ochorenia), pomer rizík sa premieta do absolútneho prínosu 3–ročného prežívania bez prejavov ochorenia 5,8 percentuálnych bodov (86,7 % oproti 80,9 %) v prospech skupiny s AC→DH (trastuzumab) a 4,6 percentuálnych bodov (85,5 % oproti 80,9 %) v prospech skupiny DCarbH (trastuzumab) v porovnaní s AC → D.
V klinickej štúdii BCIRG 006, 213/1075 pacientov v skupine DCarbH (TCH), 221/1074 pacientov v skupine AC → DH (AC → TH) a 217/1073 v skupine AC → D (AC → T) mali stav výkonnosti podľa Karnofského ≤ 90 (buď 80 alebo 90). V tejto podskupine pacientov nebol zaznamenaný žiaden prínos prežívania bez prejavov ochorenia (DFS) (pomer rizík = 1,16, 95 % CI [0,73; 1,83] v DCarbH (TCH) oproti AC → D (AC → T), pomer rizík = 0,97, 95 % CI [0,60; 1,55], v AC → DH (AC → TH) oproti AC → D).
V ďalšej post-hoc exploračnej analýze bola uskutočnená združená analýza súboru údajov zo štúdií NSABP B-31/NCCTG N9831* a BCIRG006 spájajúcich DFS príhody a symptomatické srdcové príhody, ktoré sú zhrnuté v tabuľke 11:
Tabuľka 11: Výsledky post-hoc exploračnej analýzy z klinických štúdií NSABP B-31/NCCTG N9831* a BCIRG006 spájajúcich DFS príhody a symptomatické srdcové príhody
Parameter
Primárna analýza účinnosti
DFS Pomer rizík
(95 % CI)
p-hodnota
Analýza účinnosti dlhodobého následného sledovania (follow- up)**
DFS Pomer rizík
(95 % CI)
p-hodnota
Post-hoc exploračná analýza s DFS a symptomatickými kardiálnymi príhodami Dlhodobé následné sledovanie follow-up** Pomer rizík
(95 % CI)
AC→PH
(oproti AC→P)
(NSABP B-31 a
NCCTG N9831)*
0,48 (0,39; 0,59) p < 0,0001
0,61 (0,54; 0,69) p < 0,0001
0,67 (0,60; 0,75)
AC→DH (oproti AC→D) (BCIRG 006)
0,61 (0,49; 0,77) p < 0,0001
0,72 (0,61; 0,85) p < 0,0001
0,77 (0,66; 0,90)
DCarbH (oproti AC→D) (BCIRG 006)
0,67 (0,54; 0,83) p = 0,0003
0,77 (0,65; 0,90) p = 0,0011
0,77 (0,66; 0,90)

A: doxorubicín; C: cyklofosfamid; P: paklitaxel; D: docetaxel; Carb: karboplatina; H: trastuzumab CI = interval
spoľahlivosti
*V čase definitívnej analýzy DFS. Medián ďalšieho sledovania bol 1,8 roka u pacientov v skupine AC→P a
2,0 roky u pacientov v skupine AC→PH
** Medián trvania dlhodobého následného sledovania v spojenej analýze klinických štúdií bol u pacientov v ramene AC→PH 8,3 rokov (rozsah 0,1 až 12,1) a 7,9 rokov (rozsah 0,0 až 12,2) v ramene AC→P; medián trvania dlhodobého následného sledovania v štúdii BCIRG006 bol 10,3 rokov v ramene AC→D
(rozsah 0,0 - 12,6) aj v ramene DCarbH (rozsah 0,0 - 13,1); a 10,4 rokov (rozsah 0,0 - 12,7) v ramene AC→DH.
Včasný karcinóm prsníka (neoadjuvantná-adjuvantnáliečba)Zatiaľ nie sú dostupné výsledky porovnávajúce účinnosť trastuzumabu podávaného s chemoterapiou v
adjuvantnej liečbe s výsledkami získanými v neoadjuvantnej/adjuvantnej liečbe.
V neoadjuvantnej-adjuvantnej liečbe bola štúdia MO16432, multicentrické, randomizované klinické
skúšanie, navrhnuté na skúmanie klinickej účinnosti súbežného podávania trastuzumabu s neoadjuvantnou chemoterapiou vrátane antracyklínu aj taxánu, po ktorých nasledovalo adjuvantné podávanie trastuzumabu, až do celkového trvania liečby 1 rok. Do štúdie boli zaradení pacienti s novodiagnostikovaným lokálne pokročilým (štádium III) alebo inflamatórnym VKP. Pacienti s HER2+ nádormi boli randomizovaní tak, aby dostávali buď neoadjuvantnú chemoterapiu súčasne s neoadjuvantnou-adjuvantnou liečbou trastuzumabom alebo samotnú neoadjuvantnú chemoterapiu.
V štúdii MO16432 sa trastuzumab (nasycovacia dávka 8 mg/kg nasledovaná udržiavacou dávkou
6 mg/kg každé 3 týždne) podával súbežne s 10 cyklami neoadjuvantej chemoterapie
nasledovne:
• Doxorubicín 60 mg/m2 a paklitaxel 150 mg/m2 podávané každé 3 týždne počas 3 cyklov, po ktorých nasledoval
• Paklitaxel 175 mg/m2 podávaný každé 3 týždne počas 4 cyklov, po ktorých nasledovalo
• CMF v 1. a 8. deň každé 4 týždne počas 3 cyklov po ktorých po operácii nasledovalo
• Podávanie ďalších cyklov adjuvantného trastuzumabu (na dokončenie 1 roka liečby)
Výsledky účinnosti zo štúdie MO16432 sú zhrnuté v tabuľke 12. Medián trvania sledovania v skupine s trastuzumabom bol 3,8 rokov.
Tabuľka 12: Výsledky účinnosti zo štúdie MO16432
Parameter
Prežívanie bez príhody
Chemo +
trastuzumab
(n = 115)
Len chemo
(n = 116)
Pomer rizík
(95 % CI)
Počet pacientov s príhodou 46 59
0,65 (0,44; 0,96)
p = 0,0275
Celková patologická
kompletná odpoveď* (95 % CI)
Celkové prežívanie
40 % (31,0; 49,6)
20,7 % (13,7; 29,2)
p = 0,0014
Pomer rizík
(95 % CI)
Počet pacientov s príhodou 22 33
* definovaná ako žiadny invazívny karcinóm v prsníku a axilárnych uzlinách
0,59 (0,35; 1,02)
p = 0,0555

Absolútny prínos 13 percentuálnych bodov v prospech skupiny s trastuzumabom bol odhadovaný z
hľadiska 3-ročného prežívania bez príhody (65 % v porovnaní s 52 %).
Metastatický karcinóm žalúdkaTrastuzumab sa skúmal v randomizovanom, otvorenom klinickom skúšaní fázy III ToGA (BO18255)
v kombinácii s chemoterapiou oproti chemoterapii samotnej. Chemoterapia sa podávala takto:
- kapecitabín – 1 000 mg/m2 perorálne dvakrát denne počas 14 dní každé tri týždne, 6
alebo
cyklov (od večera 1. dňa 1 do rána 15. dňa každého cyklu)
- intravenózne 5-fluóruracil − 800 mg/m2/deň vo forme kontinuálnej intravenóznej infúzie
počas 5 dní, podávanej každé 3 týždne, 6 cyklov (1. až 5. deň každého cyklu).
Každý druh chemoterapie sa podával spolu:
- s cisplatinou − 80 mg/m2 každé 3 týždne, 6 cyklov v 1. deň každého cyklu. Výsledky účinnosti z klinickej štúdie BO18225 sú zhrnuté v tabuľke 13:
Tabuľka 13: Výsledky účinnosti z klinickej štúdie BO18225
P
arameter
FP
N = 290
FP + H
N = 294
P
o
m
er rizík
(
95 % CI)
p-hodnota
Celkové prežívanie, medián v mesiacoch
Prežívanie bez progresie ochorenia, medián v mesiacoch Čas do progresie ochorenia, medián v mesiacoch
11,1 13,8 0,74 (0,60 - 0,91) 0,0046
5,5 6,7 0,71 (0,59 - 0,85) 0,0002
5,6 7,1 0,70 (0,58 - 0,85) 0,0003
Celkový počet odpovedí, % 34,5 % 47,3 % 1,70a (1,22 - 2,38) 0,0017
Trvanie odpovede, medián v mesiacoch
4,8 6,9 0,54 (0,40 - 0,73) < 0,0001

FP + H: fluórpyrimidín/cisplatina + trastuzumab
FP: fluórpyrimidín/cisplatina
a Pomer pravdepodobnosti
Do klinického skúšania boli zaradení pacienti, ktorí neboli predtým liečení pre HER2-pozitívny inoperabilný lokálne pokročilý alebo rekurentný a/alebo metastatický adenokarcinóm žalúdka alebo gastroezofageálneho spojenia a neboli vhodní na kuratívnu liečbu. Primárnym koncovým ukazovateľom bolo celkové prežívanie, ktoré bolo definované ako čas od dátumu randomizácie do
dátumu úmrtia z akejkoľvek príčiny. V čase analýzy zomrelo celkovo 349 randomizovaných pacientov:
182 pacientov (62,8 %) v kontrolnom ramene a 167 pacientov (56,8 %) v liečebnom ramene. Väčšina
úmrtí súvisela so základným nádorovým ochorením.
Post-hoc analýzy podskupín naznačujú, že pozitívne liečebné účinky sú obmedzené na tumory s vyššou hladinou HER2 proteínu (IHC 2+ /FISH+ alebo IHC 3+). Medián celkového prežívania v skupine s vysokou expresiou receptora HER2 bol 11,8 mesiaca oproti 16 mesiacom, PR 0,65 (95 % CI
0,51 – 0,83) a medián prežívania bez známok ochorenia bol 5,5 mesiaca oproti 7,6 mesiaca, PR 0,64 (95 % CI 0,51 − 0,79) pri FP oproti FP + H v tomto poradí. Pri celkovom prežívaní bol PR 0,75 (95 % CI 0,51 − 1,11) v skupine IHC 2+/FISH+ a v skupine IHC 3+/FISH bol PR 0,58 (CI 95 % 0,41 − 0,81).
V exploratívnej analýze podskupiny, ktorá sa uskutočnila v klinickom skúšaní ToGA (BO18255), sa
nezistil zjavný benefit na celkové prežívanie pri pridaní trastuzumabu do liečby pacientom s ECOG PS
2 pri zaradení do štúdie [HR 0,96 (95 % CI 0,51 - 1,79), s nemerateľným ochorením [HR 1,78 (95 % CI 0,87 - 3,66)] a lokálne pokročilým ochorením [HR 1,20 (95 % CI 0,29 - 4,97)].
Pediatrická populáciaEurópska agentúra pre lieky udelila výnimku z povinnosti predložiť výsledky štúdií s trastuzumabom
vo všetkých podskupinách pediatrickej populácie pre karcinóm prsníka a žalúdka (informácie o použití v pediatrickej populácii, pozri časť 4.2).
5.2 Farmakokinetické vlastnostiFarmakokinetika trastuzumabu sa hodnotila analýzou populačného farmakokinetického modelu za
použitia skupiny údajov od 1582 subjektov, vrátane pacientov s HER2 pozitívnym MKP, VKP, MKŽ
a iných typov karcinómov a zdravých dobrovoľníkov v 18 klinických skúšaniach fázy I, II a III
s intravenózne podávaným trastuzumabom. Dvojkompartmentový model s paralelnou lineárnou a nelineárnou elimináciou z centrálneho kompartmentu popísal profil trastuzumabu koncentrácia-čas.
Pre nelineárnu elimináciu sa celkový klírens zvýšil pri znížených koncentráciách. Z toho dôvodu nemôže byť vyvodená hodnota konštanty biologického polčasu trastuzumabu. T1/2 sa znižuje so znižujúcimi sa koncentráciami v rámci dávkovacieho intervalu (pozri Tabuľku 16). Pacienti s MKP a
VKP mali podobné farmakokinetické parametre (napr. klírens [CL], objem centrálneho kompartmentu
[Vc ] a predpokladané populačné expozície v rovnovážnom stave (Cmin, Cmax a AUC) . Lineárny klírens pre MKP bol 0,136 l/deň; 0,112 l/deň pre VKP a 0,176 l/deň pre MKŽ. Nelineárne hodnoty
parametrov eliminácie pre MKP, VKP a MKŽ pacientov boli 8,81 mg/deň pre maximálnu mieru eliminácie (Vmax) a 8,92 µg/ml pre konštantu Michaelis-Menten (Km). Objem centrálnych kompartmentov bol 2,62 l pre pacientov s MKP a VKP a 3,63 l pre pacientov s MKŽ. Vo finálnych populačných FK modeloch boli okrem primárneho typu karcinómu navyše identifikované, ako štatisticky signifikantné kovariáty ovplyvňujúce expozíciu trastuzumabu, telesná hmotnosť, sérová aspartát-aminotransferáza a albumín. Každopádne magnitúda účinku týchto kovariátov na expozíciu trastuzumabu poukazuje na to, že je nepravdepodobné, aby tieto kovariáty mali klinicky významný účinok na koncentrácie trastuzumabu.
Predpokladané populačné FK hodnoty expozície (stredná hodnota s 5. – 95. percentilami) a FK
hodnoty parametrov pri klinicky relevantných koncentráciách (Cmax a Cmin) pre pacientov s MKP, VKP
a MKŽ liečených schváleným dávkovacím režimom q1w a q3w sú zobrazené v Tabuľke 14 (Cyklus 1),
Tabuľke 15 (rovnovážny stav), a Tabuľke 16 (FK parametre) nižšie.
Tabuľka 14 FK hodnoty expozície (stredná hodnota s 5. – 95. percentilami) pre intravenózne podávaný trastuzumab v predpokladanom populačnom Cykle 1, dávkovací režim u pacientov s MKP, VKP a MKŽ
Režim Primárny typ karcinómu
Cmin
(μg/ml)
Cmax
(μg/ml)
AUC0 - 21 dní
(μg.deň/ml)
8 mg/kg +
MKP 805 28,7
(2,9 - 46,3)
30,9
182 (134 - 280)
176
1376 (728 - 1998)
1390
6 mg/kg q3w
VKP 390
(18,7 - 45,5)
(127 - 227)
(1039 - 1895)
MKŽ 274 23,1
(6,1 - 50,3)
37,4
132 (84,2 - 225)
76,5
1109 (588 - 1938)
1073
4 mg/kg +
MKP 805
(8,7 - 58,9)
(49,4 - 114)
(597 - 1584)
2 mg/kg qw
VKP 390 38,9 (25,3 - 58,8)
76,0 (54,7 - 104)
1074 (783 - 1502)
Tabuľka 15 FK hodnoty expozície pre rovnovážny stav (stredná hodnota s 5. - 95. percentilami) pre
intravenózne podávaný trastuzumab, dávkovací režim u pacientov s MKP, VKP a MKŽ
Režim Primárny typ karcinómu
Cmin,ss*
(μg/ml)
Cmax,ss**
(μg/ml)
AUCss, 0 - 21 dní
(µg.deň/ml)
Čas do
rovnovážneho stavu*** (týždeň)
8 mg/kg +
MKP 805 44,2
(1,8 - 85,4)
53,8
179 (123 - 266)
184
1736
(618 - 2756) 12
1927
6 mg/kg q3w
VKP 390
(28,7 - 85,8)
(134 - 247)
(1332 - 2771) 15
MKŽ 274 32,9
(6,1 - 88,9)
131 (72,5 - 251)
1338
(557 - 2875) 9
4 mg/kg +
2 mg/kg qw
MKP 805 63,1 (11,7 - 107)
107 (54,2 - 164)
1710
(581 - 2715) 12


VKP 390 72,6 115 1893 14
Režim Primárny typ karcinómu
Cmin,ss*
(μg/ml)
Cmax,ss**
(μg/ml)
AUCss, 0 - 21 dní
(µg.deň/ml)
Čas do rovnovážneho stavu*** (týždeň)
*Cmin,ss – Cmin v rovnovážnom stave
**Cmax,ss = Cmax v rovnovážnom stave
*** čas do 90 % rovnovážneho stavu
(46 - 109) (82,6 - 160) (1309 - 2734)
Tabuľka 16 Predpokladané populačné FK hodnoty pri rovnovážnom stave intravenózne podávaného
trastuzumabu, dávkovací režim u pacientov s MKP, VKP a MKŽ
Režim Primárny typ karcinómu
Celkové CL rozsah z
Cmax,ss do Cmin,ss
(l/deň)
Rozsah t1/2 z Cmax,ss do
Cmin,ss
(deň)
8 mg/kg +
6 mg/kg q3w
4 mg/kg +
2 mg/kg qw
MKP 805 0,183 - 0,302 15,1 - 23,3
VKP 390 0,158 - 0,253 17,5 - 26,6
MKŽ 274 0,189 - 0,337 12,6 - 20,6
MKP 805 0,213 - 0,259 17,2 - 20,4
VKP 390 0,184 - 0,221 19,7 - 23,2

 V
y
plavenie
účinku
trastuzumabu
(washout)
V
y
plavenie
účinku
trastuzumabu
(washout)
Vyplavenie účinku (washout) trastuzumabu sa hodnotilo po jeho intravenóznom podaní v q1w alebo
q3w za použitia FK populačného modelu. Výsledky týchto simulácií naznačujú, že najmenej 95 %
pacientov dosiahne koncentrácie < 1 μg/ml (približne 3 % z predpokladanej populácie Cmin,ss, alebo približne 97 % washout) do 7 mesiacov.
HER2-ECD uvoľnený do obehuVýskumné analýzy kovariátov s informáciou z podskupiny pacientov naznačujú, že pacienti s vyšším
stupňom koncentrácie HER2-ECD dosiahli rýchlejší nelineárny klírens (nižší Km) (p < 0,001). Zistila
sa súvislosť medzi koncentráciou antigénu a hladinou SGOT/AST, dopad koncentrácie antigénu na
klírens môže byť čiastočne vysvetlený hladinami SGOT/AST.
Východiskové hladiny HER2-ECD pozorované u pacientov s MKŽ (metastatický karcinóm žalúdka) boli porovnateľné s hladinami u pacientov s MKP (metastatický karcinóm prsníka) a VKP (včasný karcinóm prsníka), nebol pozorovaný žiaden evidentný dopad na klírens trastuzumabu.
5.3 Predklinické údaje o bezpečnostiV štúdiách trvajúcich až 6 mesiacov, v teratologických štúdiách reprodukčnej toxicity, štúdiách fertility u žien a v štúdiách zameraných na neskorú gestačnú toxicitu a prestup liečiva cez placentu neboli získané žiadne dôkazy o jednorazovej resp. opakovanej toxicite liečiva. Herzuma nie je genotoxická. Trehalóza - hlavná pomocná látka lieku v štúdii nevykazovala žiadne známky toxicity.
Neboli vykonané žiadne dlhodobé štúdie na zvieratách na stanovene karcinogénneho potenciálu
Herzumy, alebo kvôli zisteniu jej vplyvu na plodnosť samcov.
6. FARMACEUTICKÉ INFORMÁCIE6.1 Zoznam pomocných látokL-histidíniumchlorid
L-histidín
α,α-dihydrát trehalózy
polysorbát 20
6.2 Inkompatibility
Tento liek sa nesmie miešať alebo riediť s inými liekmi, okrem tých, ktoré sú uvedené v časti 6.6. Tento liek sa nesmie riediť roztokom glukózy, pretože dochádza k vyzrážaniu bielkoviny.
6.3 Čas použiteľnosti
Neotvorená injekčná liekovka
4 roky.
Po rekonštitúcii
Po rekonštitúcii so sterilnou vodou na injekciu je rekonštituovaný roztok fyzikálne a chemicky
stabilný počas 48 hodín pri 2 °C – 8 °C. Nepoužitý rekonštituovaný roztok sa má zlikvidovať.
Po riedení
Infúzne roztoky Herzumy v polyvinylchloridových, polyetylénových alebo polypropylénových vakoch
obsahujúcich 9 mg/ml (0,9 %) injekčného roztoku chloridu sodného sú fyzikálne a chemicky stabilné počas 24 hodín pri teplote neprevyšujúcej 30 °C.
Z mikrobiologického hľadiska sa má rekonštituovaný roztok a infúzny roztok Herzumy použiť okamžite. Po rekonštitúcii a zriedení je možné liek uchovávať iba za kontrolovaných a aseptických podmienok. Ak sa liek nepoužije okamžite, používateľ je zodpovedný za dĺžku a podmienky jeho uchovávania.
6.4 Špeciálne upozornenia na uchovávanie
Uchovávajte v chladničke (2 °C − 8 °C).
Podmienky uchovávania po rekonštitúcii lieku, pozri časti 6.3 a 6.6.
6.5 Druh obalu a obsah balenia
Herzuma 150 mg prášok na infúzny koncentrát
Injekčná liekovka z číreho skla typu I s obsahom 20 ml s butylovou gumovou zátkou pokrytou
materiálom fluroTec obsahujúca 150 mg trastuzumabu. Každá škatuľka obsahuje jednu injekčnú liekovku.
Herzuma 420 mg prášok na infúzny koncentrát
Injekčná liekovka z bezfarebného skla typu I s obsahom 50 ml s butylovou gumovou zátkou
obsahujúca 420 mg trastuzumabu.
Každá škatuľka obsahuje jednu injekčnú liekovku.
6.6 Špeciálne opatrenia na likvidáciu a iné zaobchádzanie s liekom
Počas rekonštitúcie sa má s Herzumou zaobchádzať opatrne. Nadmerné spenenie počas rekonštitúcie alebo pretrepávanie rekonštituovaným roztokom môže spôsobiť ťažkosti s natiahnutím potrebného množstva Herzumy z injekčnej liekovky.
Rekonštituovaný roztok sa nesmie zmraziť.
Herzuma 150 mg prášok na infúzny koncentrát
Za príslušných aseptických podmienok sa každá injekčná liekovka Herzumy rekonštituuje pomocou
7,2 ml sterilnej vody na injekciu (ktorá nie je súčasťou balenia). Na rekonštitúciu lieku sa nesmú použiť iné rozpúšťadlá.
Po rekonštitúcii získame 7,4 ml roztoku, ktorý slúži na jednorazové podanie. V 1 ml
rekonštituovaného roztoku sa nachádza približne 21 mg trastuzumabu, pH roztoku je približne 6,0.
4 % rezerva objemu umožňuje natiahnuť vyznačenú dávku 150 mg z každej injekčnej liekovky.
Herzuma 420 mg prášok na infúzny koncentrát
Príslušné aseptické techniky sa majú dodržiavať. Každá injekčná liekovka Herzumy sa rekonštituuje
pomocou 20 ml sterilnej vody na injekcie (ktorá nie je súčasťou balenia). Na rekonštitúciu lieku sa
nesmú použiť iné rozpúšťadlá.
Rekonštituovaný roztok obsahuje približne 21 mg/ml trastuzumabu a dodáva 20 ml (420 mg trastuzumabu) roztoku na jednorazovú dávku pri pH približne 6,0. 4 % rezerva objemu umožňuje
natiahnuť vyznačenú dávku 420 mg z každej injekčnej liekovky.
Návod na rekonštitúciu a riedenie:
1) Pomocou sterilnej injekčnej striekačky pomaly vstreknite príslušný objem (ako je uvedené
vyššie) sterilnej vody na injekcie do injekčnej liekovky obsahujúcej lyofilizovaný prášok
Herzumy. Prúd vody na injekcie nasmerujte na lyofilizovanú hrudku lieku.
2) Pri rekonštitúcii si môžete pomôcť jemným krúžením s injekčnou liekovkou. LIEKOVKOU
NETRASTE!
Po rekonštitúcii často dochádza k miernemu speneniu lieku. Injekčnú liekovku nechajte voľne stáť približne 5 minút. Rekonštituovaný roztok Herzumy má číru až svetložltú farbu a nesmie obsahovať žiadne viditeľné čiastočky.
Potrebný objem roztoku sa vypočíta:
• na základe úvodnej dávky 4 mg trastuzumabu/kg telesnej hmotnosti, alebo nasledujúcej týždennej dávky 2 mg trastuzumabu/kg telesnej hmotnosti pomocou nasledujúceho vzorca:
Objem (ml) = telesnáhmotnosť(kg) x dávka (4 mg/kg – úvodná alebo 2 mg/kg - udržiavacia)
21 (mg/ml, koncentrácia rekonštituovaného roztoku)
• na základe úvodnej dávky 8 mg trastuzumabu/kg telesnej hmotnosti, alebo nasledujúcej dávky 6 mg/kg telesnej hmotnosti podanej každé tri týždne pomocou nasledujúceho vzorca:
Objem (ml) = telesnáhmotnosť(kg) x dávka (8 mg/kg – úvodná alebo 6 mg/kg - udržiavacia)
21 (mg/ml, koncentrácia rekonštituovaného roztoku)
Príslušné množstvo roztoku sa má natiahnuť z injekčnej liekovky a pridať do infúzneho vaku s obsahom 250 ml 0,9 % roztoku chloridu sodného. Nepoužívajte roztoky s obsahom glukózy (pozri
časť 6.2). Vak zľahka prevracajte, aby sa roztok premiešal a nedošlo pritom k speneniu. Po príprave sa
má infúzia okamžite podať. Ak sa liek rekonštituuje za aseptických podmienok, môže sa skladovať
24 hodín (pri teplote neprevyšujúcej 30 °C).
Parenterálne lieky sa majú pred podaním skontrolovať voľným okom, či neobsahujú nejaké čiastočky a či nedošlo k zmene sfarbenia.
Herzuma je určená len na jednorazové použitie, pretože tento liek neobsahuje žiadne konzervačné
látky. Všetok nepoužitý liek alebo odpad vzniknutý z lieku sa má zlikvidovať v súlade s národnými
požiadavkami.
Medzi Herzumou a polyvinylchloridovými, polyetylénovými alebo polypropylénovými vakmi sa nepozorovali žiadne inkompatibility.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCIICelltrion Healthcare Hungary Kft.
1062 Budapest
Váci út 1-3. WestEnd Office Building B torony
Maďarsko
8. REGISTRAČNÉ ČÍSLOEU/1/17/1257/001
EU/1/17/1257/002
9. DÁTUM PRVEJ REGISTRÁCIE/PREDĹŽENIA REGISTRÁCIEDátum prvej registrácie: 9 februára 2018
Dátum posledného predĺženia registrácie:
10. DÁTUM REVÍZIE TEXTUPodrobné informácie o tomto lieku sú dostupné na internetovej stránke Európskej agentúry pre lieky
http://www.ema.europa.eu.