
liečbou kortikosteroidy. Podávanie dexametazónu (alebo ekvivalentného kortikosteroidu) pred liečbou pemetrexedom môže znížiť výskyt a závažnosť kožných reakcií (pozri časť 4.2).
Pacienti s miernou až stredne závažnou renálnou insuficienciou (klírens kreatinínu 45 – 79 ml/min) sa musia vyvarovať užívania nešpecifických neselektívnych protizápalových liekov (NSAIDs), ako je ibuprofén a kyseliny acetylsalicylovej (> 1,3 g denne), 2 dni pred, v deň a 2 dni po podaní pemetrexedu (pozri časť 4.5).
Pacienti s miernou až stredne závažnou renálnou insuficienciou, vhodní na liečbu pemetrexedom, majú prerušiť užívanie NSAIDs s dlhšími polčasmi vylučovania najmenej 5 dní pred, v deň a najmenej 2 dni po podaní pemetrexedu (pozri časť 4.5).
V súvislosti s pemetrexedom samotným alebo v kombinácii s inými chemoterapeutikami boli hlásené závažné renálne príhody, vrátane akútneho renálneho zlyhania. Mnoho pacientov, u ktorých sa tieto príhody objavili, malo rizikové faktory pre rozvoj renálnych príhod vrátane dehydratácie alebo už existujúcej hypertenzie alebo diabetes. Pri samostatnom používaní pemetrexedu alebo jeho používaní s inými chemoterapeutickými liekmi bol po uvedení na trh hlásený aj nefrogenický diabetes insipidus a tubulárna nekróza obličiek. Väčšina z týchto príhod ustúpila po prerušení liečby pemetrexedom.
U pacientov je potrebné pravidelne kontrolovať príznaky akútnej tubulárnej nekrózy, zníženej funkcie obličiek a prejavy a príznaky nefrogenického diabetu insipidus (napr. hypernatriémia).
Vplyv prítomnosti tekutín v treťom priestore, ako je pleurálny výpotok alebo ascites, na pemetrexed nie je presne stanovený. Klinická štúdia fázy 2 s pemetrexedom na 31 pacientoch s ohraničeným tumorom a stabilným výskytom tekutiny v treťom priestore nepreukázalo žiadny rozdiel
v plazmatických koncentráciách a klírense pemetrexedu normalizovaných podľa dávky
oproti pacientom bez prítomnosti tekutín v treťom priestore. Preto je vhodné pred začatím liečby pemetrexedom zvážiť drenáž tekutiny z tretieho priestoru, táto však nemusí byť nutná.
Ako dôsledok gastrointestinálnej toxicity pemetrexedu podávaného v kombinácii s cisplatinou sa pozorovala závažná dehydratácia. Preto pacienti musia dostávať adekvátnu antiemetickú terapiu
a primeranú hydratáciu pred a/alebo po podaní liečby.
Menej často boli v priebehu klinických štúdií s pemetrexedom hlásené závažné kardiovaskulárne príhody vrátane infarktu myokardu a cerebrovaskulárne príhody, hlavne pri podaní v kombinácii
s ďalším cytostatikom. Väčšina pacientov, u ktorých sa pozorovali tieto príhody, mala preexistujúce kardiovaskulárne rizikové faktory (pozri časť 4.8).
U pacientov s rakovinou je častý pokles imunity. Preto sa neodporúča súbežné užívanie živých oslabených vakcín (pozri časti 4.3 a 4.5).
Pemetrexed môže mať geneticky škodlivé účinky. Pohlavne zrelým mužom sa neodporúča splodiť dieťa počas liečby a do 6 mesiacov od ukončenia liečby. Odporúča sa používanie antikoncepčných metód alebo abstinencia. Vzhľadom na možnosť ireverzibilnej infertility spôsobenej liečbou pemetrexedom sa mužom odporúča, aby vyhľadali konzultáciu o možnosti trvalého uchovania spermií pred začiatkom liečby.
Ženy v plodnom veku musia počas liečby pemetrexedom používať účinnú antikoncepčnú metódu
(pozri časť 4.6).
Prípady radiačnej pneumonitídy boli zaznamenané u pacientov liečených ožarovaním buď pred, počas alebo po ich liečbe pemetrexedom. U týchto pacientov je potrebná osobitná pozornosť
a opatrnosť pri užívaní iných rádiosenzibilizujúcich látok.
U pacientov, ktorí podstúpili rádioterapiu pred týždňami až rokmi, boli zaznamenané prípady radiačného poškodenia typu „recall fenomén“.
Pomocné látky
PemetrexedHospira100mgprášoknainfúznykoncentrát
Tento liek obsahuje menej ako 1 mmol sodíka (23 mg) v jednej injekčnej liekovke, t. j. v podstate zanedbateľné množstvo sodíka.
PemetrexedHospira500mgprášoknainfúznykoncentrát
Tento liek obsahuje 54 mg sodíka v jednej injekčnej liekovke, čo zodpovedá 2,7 % WHO
odporúčaného maximálneho denného príjmu 2 g sodíka pre dospelú osobu.
PemetrexedHospira1000mgprášoknainfúznykoncentrát
Tento liek obsahuje 108 mg sodíka v jednej injekčnej liekovke, čo zodpovedá 5,4 % WHO
odporúčaného maximálneho denného príjmu 2 g sodíka pre dospelú osobu.
4.5 Liekové a iné interakcie
Pemetrexed sa vylučuje v nezmenenej forme hlavne obličkami, a to tubulárnou sekréciou a v menšom množstve glomerulárnou filtráciou. Súbežné podávanie nefrotoxických liekov (napr. aminoglykozidy, kľučkové diuretiká, zlúčeniny platiny, cyklosporín) môže viesť k oneskorenému klírensu
pemetrexedu. Táto kombinácia sa musí používať s opatrnosťou. Ak je to nevyhnutné, klírens kreatinínu má byť pozorne monitorovaný.
Súbežné podávanie látok, ktoré sa vylučujú taktiež tubulárnou sekréciou (napr. probenecid, penicilín)
môže viesť k oneskoreniu klírensu pemetrexedu. V prípade kombinovaného podania týchto liekov a pemetrexedu je nutné postupovať s opatrnosťou. V prípade potreby musí byť klírens kreatinínu pozorne monitorovaný.
U pacientov s normálnymi renálnymi funkciami (klírens kreatinínu 80 ml/min) môžu vysoké dávky nešpecifických neselektívnych protizápalových liekov (NSAIDs, ako je ibuprofén > 1 600 mg/deň)
a vyššia dávka kyseliny acetylsalicylovej (≥ 1,3 g denne) znížiť elimináciu a následne zvýšiť výskyt nežiaducich reakcií pemetrexedu. Preto sa pri súbežnom podávaní vyšších dávok NSAIDs alebo vyššej dávky kyseliny acetylsalicylovej s pemetrexedom u pacientov s normálnymi renálnymi funkciami (klírens kreatinínu 80 ml/min) musí postupovať s opatrnosťou.
Pacienti s miernou až stredne závažnou renálnou insuficienciou (klírens kreatinínu 45 – 79 ml/min) sa majú vyvarovať súbežnému podávaniu pemetrexedu s NSAIDs (napr. ibuprofén) alebo vyššej dávky kyseliny acetylsalicylovej 2 dni pred, v deň a 2 dni po podaní pemetrexedu (pozri časť 4.4).
Vzhľadom na nedostatok dát ohľadom potenciálnej interakcie s NSAIDs s dlhšími polčasmi, ako sú piroxikam alebo rofekoxib, je potrebné prerušiť ich podávanie u pacientov s miernou až stredne závažnou renálnou insuficienciou najmenej 5 dní pred, v deň a najmenej 2 dni po podaní pemetrexedu (pozri časť 4.4). Ak je potrebné súbežne podávať NSAIDs, u týchto pacientov je potrebné dôkladne monitorovať toxicitu, najmä myelosupresiu a gastrointestinálnu toxicitu.
Pemetrexed prechádza obmedzeným pečeňovým metabolizmom. Výsledky z in vitro štúdií s ľudskými pečeňovými mikrozómami ukázali, že sa nedá predpokladať, že pemetrexed spôsobuje klinicky významnú inhibíciu metabolického klírensu liekov metabolizovaných CYP3A, CYP2D6, CYP2C9,
a CYP1A2.
Interakcie bežné pre všetky cytotoxické lieky
Vzhľadom na zvýšené riziko trombózy u pacientov s rakovinou je použitie antikoagulačnej liečby
časté. Vysoká intraindividuálna variabilita stavu koagulácie počas choroby a možnosť interakcie medzi perorálnymi antikoagulanciami a protinádorovou chemoterapiou vyžaduje zvýšenú frekvenciu monitorovania INR (International Normalised Ratio), pokiaľ sa rozhodneme pacienta liečiť perorálnymi antikoagulanciami.
Kontraindikované súbežné podávanie: Vakcína proti žltej zimnici: riziko fatálnej generalizovanej postvakcinačnej reakcie (pozri časť 4.3).
Neodporúčané súbežné podávanie: Živé oslabené vakcíny (okrem žltej zimnice, v tomto prípade je súbežné podávanie kontraindikované): riziko systémovej reakcie s možným fatálnym koncom. Riziko je zvýšené u jedincov, ktorí už majú pokles imunity spôsobený základným ochorením. Má sa použiť inaktivovaná vakcína, pokiaľ je k dispozícii (poliomyelitída) (pozri časť 4.4).
4.6 Fertilita, gravidita a laktácia
Ženyv reprodukčnom veku/Antikoncepcia u mužov a žien
Ženy v plodnom veku musia počas liečby pemetrexedom používať účinnú antikoncepciu. Pemetrexed môže mať geneticky škodlivý účinok. Pohlavne zrelým mužom sa neodporúča splodiť dieťa
počas liečby a do 6 mesiacov od ukončenia liečby. Odporúča sa používanie antikoncepčných metód alebo abstinencia.
Gravidita
Neexistujú údaje o použití pemetrexedu u tehotných žien, avšak je podozrenie, že pemetrexed, tak ako iné antimetabolity, pravdepodobne spôsobuje závažné vrodené chyby, keď je použitý počas gravidity. Štúdie na zvieratách preukázali reprodukčnú toxicitu (pozri časť 5.3). Pemetrexed sa nesmie používať v gravidite, pokiaľ to nie je nevyhnutné a po starostlivom zvážení potrieb liečby u matky a rizika
pre plod (pozri časť 4.4).
Dojčenie
Nie je známe, či sa pemetrexed vylučuje do materského mlieka a nežiaduce reakcie na dojčené dieťa sa nedajú vylúčiť. Dojčenie musí byť počas liečby pemetrexedom prerušené (pozri časť 4.3).
Fertilita
Vzhľadom na možnosť ireverzibilnej infertility spôsobenej liečbou pemetrexedom sa mužom odporúča, aby vyhľadali konzultáciu o možnosti trvalého uchovania spermií spermií pred začiatkom liečby.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje
Neboli vykonané žiadne štúdie na schopnosť viesť vozidlá a obsluhovať stroje. Avšak bolo hlásené, že pemetrexed môže spôsobovať únavu. Preto treba pacientov upozorniť, aby neviedli vozidlá a neobsluhovali stroje, ak sa táto udalosť vyskytne.
4.8 Nežiaduce účinky
Súhrn bezpečnostného profilu
Najčastejšie hlásenými nežiaducimi účinkami v súvislosti s pemetrexedom, použitým či už
v monoterapii alebo v kombinácii, boli útlm kostnej drene prejavujúci sa ako anémia, neutropénia, leukopénia, trombocytopénia; a gastrointestinálna toxicita prejavujúca sa ako anorexia, nevoľnosť, vracanie, hnačka, zápcha, faryngitíta, mukozitída a stomatitída. Ďalšie nežiaduce účinky zahŕňajú renálnu toxicitu, zvýšenie koncentrácie aminotransferáz, alopéciu, únavu, dehydratáciu, vyrážku, infekciu/sepsu a neuropatiu. Medzi zriedkavé patria Stevensov-Johnsonov syndróm a toxická epidermálna nekrolýza.
Tabuľkový prehľad nežiaducich reakciíV tabuľke 4 sú uvedené nežiaduce udalosti lieku bez ohľadu na príčinnú súvislosť s pemetrexedom
používaným buď v monoterapii alebo v kombinácii s cisplatinou z pilotných registračných štúdií
(JMCH, JMEI, JMBD, JMEN a PARAMOUNT) a z obdobia po uvedení na trh.
NÚ sú uvedené podľa triedy orgánových systémov MedDRA. Na klasifikáciu frekvencie sa použila nasledovná konvencia: veľmi časté (≥ 1/10); časté (³ 1/100 až <1/10); menej časté (≥ 1/1 000 až
< 1/100); zriedkavé (≥ 1/10 000 až < 1/1 000); veľmi zriedkavé (< 1/10 000); neznáme (nedá sa odhadnúť z dostupných údajov)
Trieda orgánových systémov (MedDRA)
|
Veľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
Veľmi zriedkavé
|
Neznáme
| Infekcie a nákazy
| infekciaa,
faryngitída
| sepsab
|
|
| dermo- hypoderma- titída
|
| Poruchy krvi a lymfatického systému
| neutropénia, leukopénia, znížená hladina hemoglobínu,
| febrilná neutropénia znížený počet krvných doštičiek
| pancytopénia
| autoimunitná hemolytická anémia
|
|
| Poruchy imunitného systému
|
| hypersenziti- vita
|
| anafylaktický šok
|
|
| Poruchy metabolizmu a výživy
|
| dehydratácia
|
|
|
|
| Poruchy nervového systému
|
| porucha chuti, periférna motorická neuropatia, periférna senzorická neuropatia, závraty
| mozgovo- cievna príhoda, ischemická príhoda, intrakraniálna hemorágia
|
|
|
|
|
|
Tabuľka 4. Frekvencie nežiaducich liekových udalostí všetkých stupňov bez ohľadu na príčinné súvislosti z pilotných registračných štúdií: JMEI (pemetrexed verzus docetaxel), JMDB (pemetrexed a cisplatina verzus gemcitabín a cisplatina), JMCH (pemetrexed s cisplatinou verzus cisplatina), JMEN a PARAMOUNT (pemetrexed s najlepšou podpornou starostlivosťou verzus placebo s najlepšou podpornou starostlivosťou) a z obdobia po uvedení na trh.
Trieda orgánových systémov (MedDRA)
|
V
eľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
V
eľmi zriedkavé
|
N
eznáme
|
Poruchy oka
|
|
konjunktivi- tída,
suché oko, zvýšená lakrimácia, keratokon- junktivitída, opuch viečka, choroba očného povrchu
|
|
|
|
|
Poruchy srdca a srdcovej činnostic
|
|
srdcové zlyhávanie, arytmia
|
angína, infarkt myokardu, ochorenie koronárnych ciev, supraventri- kulárna arytmia
|
|
|
|
Poruchy ciev
|
|
|
periférna ischémiac
|
|
|
|
Poruchy dýchacej sústavy, hrudníka
a mediastína
|
|
|
pľúcna embólia, intersticiálna pneumonitídab, d
|
|
|
|
Poruchy gastrointes- tinálneho traktu
|
stomatitída, anorexia, vracanie, hnačka, nevoľnosť
|
dyspepsia, zápcha,
bolesť brucha
|
rektálna hemorágia, gastrointes- tinálna hemorágia, intestinálna perforácia, ezofagitída, kolitídae
|
|
|
|
Poruchy pečene a žlčových ciest
|
|
zvýšená hladina alanín- aminotransfe- rázy,
zvýšená
hladina aspartát- aminotrans- ferázy
|
|
hepatitída
|
|
|
Trieda orgánových systémov (MedDRA)
|
V
eľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
V
eľmi zriedkavé
|
N
eznáme
|
Poruchy kože a podkožného tkaniva
|
vyrážka, exfoliácia kože
|
hyperpig- mentácia, pruritus, multiformný erytém, alopécia, urtikária
|
|
erytém
|
Stevensov- Johnsonov syndrómb, toxická epidermál- na nekrolýzab, pemfigoid bulózna dermatitída
, získaná epidermoly
-tická bulóza, erytema- tózny edémf pseudocelu
-litída, dermatitída
, ekzém, prurigo
|
|
Poruchy obličiek a močových ciest
|
znížený klírens kreatinínu, zvýšená hladina kreatinínu
v krvii
|
zlyhávanie obličiek, znížená glomerulárna filtrácia
|
|
|
|
nefrogénna obličková úplavica, renálna tubulárna nekróza
|
Celkové poruchy a reakcie
v mieste podania
|
únava,
|
horúčka, bolesť, edém, bolesť
na hrudi, zápal sliznice
|
|
|
|
|
Laboratórne a funkčné vyšetrenia
|
|
zvýšená hladina gamaglutamyl transferázy
|
|
|
|
|
Úrazy, otravy a komplikácie liečebného postupu
|
|
|
radiačná ezofagitída, radiačná pneumonitídaj
|
radiačný fenomén
|
|
|
a s a bez neutropénie
b v niektorých prípadoch fatálny
c niekedy viedli k nekróze končatín
d s respiračnou nedostatočnosťou
e pozorované len v kombinácii s cisplatinou
f najmä dolných končatín
Hlásenie podozrení na nežiaduce reakcie

Hlásenie podozrení na nežiaduce reakcie po registrácii lieku je dôležité. Umožňuje priebežné monitorovanie pomeru prínosu a rizika lieku. Od zdravotníckych pracovníkov sa vyžaduje, aby hlásili akékoľvek podozrenia na nežiaduce reakcie na národné centrum hlásenia uvedené v
Prílohe V.
4.9 PredávkovanieK popísaným symptómom z predávkovania patrí neutropénia, anémia, trombocytopénia, mukozitída, senzorická polyneuropatia a vyrážka. K predpokladaným komplikáciám z predávkovania patrí útlm kostnej drene manifestujúci sa neutropéniou, trombocytopéniou a anémiou. Taktiež sa môže vyskytnúť infekcia s horúčkou alebo bez nej, hnačka, a/alebo mukozitída. V prípade podozrenia na predávkovanie, musia mať pacienti sledovaný krvný obraz a musia dostávať podpornú liečbu
podľa potreby. V liečbe predávkovania pemetrexedom sa musí vziať do úvahy podávanie kalciumfolinátu / kyseliny folinovej.
5. FARMAKOLOGICKÉ VLASTNOSTI5.1 Farmakodynamické vlastnostiFarmakoterapeutická skupina: antimetabolity, analógy kyseliny listovej. ATC kód: L01BA04
Pemetrexed je antifolátové cytostatikum, cielené na viaceré enzymatické systémy. Pôsobí narušením rozhodujúcich metabolických procesov závislých na folátoch, ktoré sú nevyhnutné pre replikáciu buniek.
Štúdie
in vitro ukázali, že pemetrexed sa správa ako antifolát pôsobiaci na viaceré enzymatické systémy tým, že inhibuje tymidylát syntetázu (TS), dihydrofolát reduktázu (DHFR) a glycínamid ribonukleotid formyltransferázu (GARFT), ktoré sú kľúčovými enzýmami závislými na foláte pre
de novo biosyntézu tymidínu a purínových nukletidov. Pemetrexed je transportovaný do buniek redukovaným folátovým nosičom aj membránovým folátovým väzbovým proteínovým transportným systémom .V bunke je pemetrexed rýchlo a efektívne zmenený na polyglutamátové formy enzýmom folylpolyglutamát syntetázou. Polyglutamátové formy sa zdržujú v bunkách a sú ešte účinnejšie inhibítory TS a GARFT. Polyglutamácia je proces závislý na čase a koncentrácii, ku ktorému dochádza v nádorových bunkách a v menšej miere v normálnych tkanivách. Polyglutamátové metabolity majú zvýšený intracelulárny polčas, čoho výsledkom je prolongovaný účinok lieku
v malígnych bunkách.
Európska agentúra pre lieky udelila výnimku z povinnosti predložiť výsledky štúdií s referenčným liekom obsahujúcim pemetrexed vo všetkých podskupinách pediatrickej populácie pre schválené indikácie (informácie o použití v pediatrickej populácii, pozri časť 4.2).
Klinická účinnosťMezoteliómEMPHACIS, multicentrická, randomizovaná, jednoducho zaslepená štúdia fázy 3 s pemetrexedom plus cisplatina verzus cisplatina u pacientov dovtedy neliečených chemoterapiou s malígnym mezoteliómom pleury ukázala, že pacienti liečení pemetrexedom a cisplatinou mali klinické 2,8 mesačné zlepšenie mediánu prežívania v porovnaní s pacientmi liečenými cisplatinou.
Počas štúdie bola pridaná dlhodobá suplementácia nízkymi dávkami kyseliny listovej a vitamínu B12 za účelom zníženia toxicity. Primárna analýza štúdie bola vykonaná na populácii pacientov randomizovaných do liečebnej skupiny, ktorá bola liečená hodnoteným liekom (randomizovaní
a liečení). Bola vykonaná analýza podskupín pacientov, ktorí dostávali suplementáciu kyselinou listovou a vitamínom B12 počas celého priebehu liečby počas štúdie (úplne suplementovaní). Výsledky týchto analýz účinnosti sú uvedené v tabuľke nižšie:
|
Randomizovaní a liečení pacienti
|
Plne suplementovaní pacienti
|
Parameter účinnosti
|
pemetrexed/
cisplatina
(N = 226)
|
cisplatina
(N = 222)
|
pemetrexed
/
cisplatina
(N = 168)
|
cisplatina
(N = 163)
|
Medián celkového prežívania(mesiace)
|
12,1
|
9,3
|
13,3
|
10,0
|
(95% CI)
|
(10,0 – 14,4)
|
(7,8 – 10,7)
|
(11,4 – 14,9)
|
(8,4 – 11,9)
|
Log Rank hodnota pa*
|
0,020
|
0,051
|
Medián času do progresie tumoru (mesiace)
|
5,7
|
3,9
|
6,1
|
3,9
|
(95% CI)
|
(4,9 – 6,5)
|
(2,8 – 4,4)
|
(5,3 – 7,0)
|
(2,8 – 4,5)
|
Log Rank hodnota pa*
|
0.001
|
0,008
|
Čas do zlyhania liečby
(mesiace)
|
4,5
|
2,7
|
4,7
|
2,7
|
(95% CI)
|
(3,9 – 4,9)
|
(2,1 – 2,9)
|
(4,3 – 5,6)
|
(2,2 – 3,1)
|
Log Rank hodnota pa*
|
0,001
|
0,001
|
Pomer celkovej odpovede b**
|
41,3 %
|
16,7 %
|
45,5 %
|
19,6 %
|
(95% CI)
|
(34,8 – 48,1)
|
(12,0 – 22,2)
|
(37,8 – 53,4)
|
(13,8 – 26,6)
|
Fisherova presná hodnota pa*
|
< 0,001
|
< 0,001
|
Skratky: CI = interval spoľahlivosti
a* hodnota p odkazuje na porovnanie medzi liečebnými ramenami.
b** v ramene pemetrexed/cisplatina, randomizovaní a liečení (N = 225) a plne suplementovaní (N
= 167)
|
|
|
Tabuľka 5. Účinnosť pemetrexedu v kombinácii s cisplatinou oproti cisplatine pri malígnom mezotelióme pleury
Štatisticky signifikantné zlepšenie klinicky závažných symptómov (bolesť a dušnosť) spojených
s malígnym mezoteliómom pleury v ramene pemetrexed/cisplatina (212 pacientov) oproti ramenu s cisplatinou (218 pacientov) bolo preukázané použitím škály symptómov karcinómu pľúc (Lung Cancer Symptom Scale). Taktiež boli pozorované štatisticky významné rozdiely v pľúcnych funkčných testoch. Rozdiel medzi liečebnými ramenami bol dosiahnutý zlepšením pľúcnej funkcie v ramene pemetrexed/cisplatina a zhoršením pľúcnej funkcie v čase v kontrolnom ramene.
Existujú obmedzené údaje u pacientov s malígnym mezoteliómom pleury liečených pemetrexedom v monoterapii. Pemetrexed v dávke 500 mg/m2 bol študovaný ako liek v monoterapii u 64 chemoterapiou neliečených pacientov s malígnym mezoteliómom pleury. Celková odpoveď na liečbu bola 14,1 %.
NSCLC,liečbavdruhejlíniiV multicentrickej, randomizovanej, otvorenej štúdii fázy 3 s pemetrexedom a docetaxelom u pacientov
s lokálne pokročilým a metastatickým NSCLC po primárnej chemoterapii bol preukázaný medián prežívania 8,3 mesiacov u pacientov liečených pemetrexedom (populácia so zámerom byť liečená N = 283) a 7,9 mesiacov u pacientov liečených docetaxelom (populácia so zámerom byť liečená
N = 288). Predchádzajúca chemoterapia nezahŕňala pemetrexed. Analýza vplyvu histológie
NSCLC na liečebný účinok z hľadiska celkového prežitia vyšla v prospech pemetrexedu
oproti docetaxelu vo všetkých okrem prevažne skvamóznych histológií (N = 399, 9,3 oproti 8,0 mesiacov, dosiahnuté Hazard ratio (HR) = 0,78; 95 % CI = 0,61 – 1,00, p = 0,047) a v prospech docetaxelu pre skvamóznu bunkovú histológiu karcinómu (N = 172, 6,2 oproti 7,4 mesiacov,
dosiahnuté HR = 1,56; 95 % CI = 1,08 – 2,26, p = 0,018). V rámci histologických podskupín sa nepozorovali žiadne klinicky významné rozdiely týkajúce sa bezpečnostného profilu pemetrexedu.
Obmedzené klinické údaje zo samostatnej, randomizovanej, kontrolovanej štúdie fázy 3 predpokladajú, že údaje o účinnosti (celkové prežitie, prežívanie bez progresie) pre pemetrexed sú rovnaké medzi pacientmi predtým liečenými docetaxelom (N = 41) a pacientmi, ktorí predtým nedostávali liečbu docetaxelom (N = 540).
Tabuľka 6. Účinnosť pemetrexedu a docetaxelu u NSCLS – ITT populácii
| pemetrexed
| docetaxel
|
Čas prežívania (mesiace)
• Medián (m)
• 95 % CI pre medián
• HR
• 95 % CI pre HR
• Hodnota p pre neinferioritu (HR)
| (N = 283)
8,3
(7,0 – 9,4)
| (N = 288)
7,9
(6,3 – 9,2)
|
0,99 (0,82 – 1,20)
0,226
|
Čas prežívania bez progresie (mesiace)
•Medián
•HR (95 % CI)
| (N = 283)
2,9
| (N = 288)
2,9
|
0,97 (0,82 – 1,16)
|
Čas do zlyhania liečby (TTTF – mesiace)
• Medián
• HR (95 % CI)
| (N = 283)
2,3
| (N = 288)
2,1
|
0,84 (0,71 – 0,997)
|
Odpoveď (n: kvalifikovaný pre odpoveď)
• Odpoveď na liečbu (%) (95 % CI)
• Stabilizácia ochorenia (%)
| (N = 264)
9,1 (5,9 – 13,2)
45, 8
| (N = 274)
8,8 (5,7 – 12,8)
46,4
|
Skratky: CI = interval spoľahlivosti; HR = pomer rizika; ITT = so zámerom liečiť; n = veľkosť celej populácie.
|
NSCLC,liečbavprvejlíniiMulticentrická, randomizovaná, otvorená štúdia fázy 3 s pemetrexedom a cisplatinou
oproti gemcitabínu a cisplatine u pacientov bez predchádzajúcej liečby chemoterapiou s lokálne pokročilým alebo metastatickým (stupeň IIIB alebo IV) nemalobunkovým karcinómom pľúc (NSCLC) ukázala, že pemetrexed spolu s cisplatinou (ITT [Intent-To-Treat – so zámerom liečiť] populácia n = 862) splnila primárny cieľ a preukázala rovnakú klinickú účinnosť ako gemcitabín
s cisplatinou (ITT n = 863) v celkovom prežívaní (adjustovaný pomer rizík 0,94; 95 % CI = 0,84 –
1,05).Všetci pacienti zahrnutí do štúdie mali výkonnostný stav podľa ECOG 0 alebo 1.
Analýza primárnej účinnosti bola založená na ITT populácii. Analýzy citlivosti hlavných cieľových parametrov účinnosti boli hodnotené na populácii kvalifikovanej protokolom (PQ). Analýzy účinnosti pre PQ populáciu boli zhodné s analýzami pre ITT populáciu a podporujú noninferioritu PC
oproti GC.
Prežívanie bez progresie (PFS) a celková odpoveď na liečbu boli podobné medzi liečebnými ramenami: medián PFS bol 4,8 mesiacov pre pemetrexed s cisplatinou verzus 5,1 mesiacov pre gemcitabín s cisplatinou (adjustovaný pomer rizík 1,04; 95 % CI = 0,94 – 1,15) a celková
odpoveď na liečbu bola 30,6 % (95 % CI = 27,3 – 33,9) pre pemetrexed s cisplatinou verzus 28,2 % (95 % CI = 25,0 – 31,4) pre gemcitabín s cisplatinou. PFS údaje sa čiastočne potvrdili nezávislým preskúmaním (na preskúmanie bolo náhodne vybraných 400/1725 pacientov).
Analýza vplyvu histológie NSCLC na celkové prežitie ukázala klinicky významné rozdiely v prežívaní podľa histológie, pozri tabuľku nižšie.
ITT populácia a histologické podskupiny
|
Medián celkového prežitia v mesiacoch
(95 % CI)
|
Adjustovaný pomer rizík (HR)
(95 % CI)
|
p-
hodnota superiority
|
pemetrexed + cisplatina
|
gemcitabín + cisplatina
|
ITT populácia
(N = 1725)
|
10,3
(9,8 – 11,2)
|
N = 862
|
10,3
(9,6 – 10,9)
|
N = 863
|
0,94a
(0,84 – 1,05)
|
0,259
|
Adenokarcinóm
(N = 847)
|
12,6 (10,7 – 13,6)
|
N = 436
|
10,9 (10,2 – 11,9)
|
N = 411
|
0,84
(0,1 – 0,99)
|
0,033
|
Veľkobunkový
(N = 153)
|
10,4
(8,6 – 14,1)
|
N = 76
|
6,7
(5,5 – 9,0)
|
N = 77
|
0,67 (0,48 – 0,96)
|
0,027
|
Iné
(N = 252)
|
8,6
(6,8 – 10,2)
|
N = 106
|
9,2
(8,1 – 10,6)
|
N = 146
|
1,08 (0,81 – 1,45)
|
0,86
|
Zo skvamóznych buniek
(N = 473)
|
9,4
(8,4 – 10,2)
|
N = 244
|
10,8
(9,5 – 12,1)
|
N = 229
|
1,23 (1,00 – 1,51)
|
0,050
|
Skratky: CI = interval spoľahlivosti; ITT = so zámerom liečiť; n = veľkosť celej populácie.
|
a Štatisticky signifikantná pre noninferioritu, s celkovým intervalom spoľahlivosti pre HR výrazne
pod 1,17645 hranicou noninferiority (p < 0,001).
|
|
|
Tabuľka 7. Účinnosť pemetrexedu + cisplatina vs. gemcitabín + cisplatina v prvej línii nemalobunkového karcinómu pľúc – ITT populácia a histologické podskupiny.
Kaplanove Meierove krivky celkového prežitia podľa histológie

Nepozorovali sa žiadne klinicky významné rozdiely týkajúce sa bezpečnostného profilu pemetrexedu s cisplatinou v rámci histologických podskupín.
Pacienti liečení pemetrexedom a cisplatinou potrebovali menej transfúzií (16,4 % verzus 28,9 %, p < 0,001), transfúzií červených krviniek (16,1 % oproti 27,3 %, p < 0,001) a transfúzií krvných doštičiek (1,8 % oproti 4,5 %, p = 0,002). Pacienti potrebovali tiež podávanie nižších dávok erytropoetínu/darbopoetínu (10,4 % verzus 18,1 %, p < 0,001), G-CSF/GM-CSF (3,1 % oproti 6,1 %, p = 0,004) a liekov s obsahom železa (4,3 % oproti 7,0 %, p = 0,021)
.NSCLC,udržiavacialiečbaJMENMulticentrická, randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia fázy 3 (JMEN), porovnávala účinnosť a bezpečnosť udržiavacej liečby pemetrexedom spolu s najlepšou možnou podpornou liečbou (BSC) (n = 441) a podávaním placeba spolu s BSC (n = 222) u pacientov s lokálne pokročilým (štádium IIIB) alebo metastázujúcim (štádium IV) nemalobunkovým karcinómom obsahujúcou cisplatinu alebo karboplatinu v kombinácii s gemcitabínom, paklitaxelom
alebo docetaxelom. Kombinovaná liečba obsahujúca v prvej línii v dvojkombináciu s pemetrexedom
nebola zahrnutá. Všetci pacienti, ktorí sa zúčastnili tejto štúdie mali ECOG výkonnostný stav
0 alebo 1. Udržiavacia liečba sa pacientom podávala do progresie choroby. Účinnosť a bezpečnosť sa merali od začiatku randomizácie po dokončení (indukčnej) terapie prvej línie. Stredná hodnota počtu cyklov podaných pacientom bola 5 cyklov udržiavacej liečby pemetrexedom a 3,5 cyklu podávania placeba. Celkovo 213 pacientov (48,3 %) dokončilo ≥ 6 cyklov a 103 pacientov (23,4 %) dokončilo ≥
10 cyklov liečby pemetrexedom.
Štúdia dosiahla svoj primárny cieľ a preukázala štatisticky významné zlepšenie PFS v skupine
s pemetrexedom oproti skupine s placebom (n = 581, nezávisle hodnotená populácia, medián 4,0 mesiacov, resp. 2,0 mesiacov) (pomer rizík = 0,60, 95 % CI = 0,49 – 0,73, p < 0,00001). Nezávislé hodnotenie pacientských skenov potvrdilo závery hodnotenia PFS zo strany skúšajúcich. Stredná hodnota celkovej doby prežitia (OS) pre celú populáciu (n = 663) bola v skupine s pemetrexedom
13,4 mesiacov a v skupine s placebom 10,6 mesiacov, pomer rizík = 0,79 (95 % CI = 0,65 – 0,95;
p = 0,01192).
V súhlase s inými štúdiami s pemetrexedom sa v štúdii JMEN pozoroval rozdiel účinnosti s ohľadom na histológiu NSCLC. U pacientov s NSCLC iného histologického typu ako prevažne skvamózneho
(n = 430, nezávisle hodnotená populácia) bola stredná hodnota celkovej doby prežívania bez progresie
(PFS) pri pemetrexede 4,4 mesiace a v skupine s placebom 1,8 mesiaca, pomer rizík = 0,47; 95% CI
= 0,37 – 0,60, p = 0,00001. Stredná hodnota celkovej doby prežitia (OS) u pacientov s NSCLC iného histologického typu ako prevažne skvamózneho (n = 481) bola v skupine s pemetrexedom 15,5 mesiacov a v skupine s placebom 10,3 mesiacov (pomer rizík = 0,70, 95 % CI = 0,56 – 0,88,
p = 0,002). Stredná hodnota (OS) vrátane indukčnej fázy bola u pacientov s NSCLC iného histologického typu ako prevažne skvamózneho v skupine s pemetrexedom 18,6 mesiacov a skupine s placebom 13,6 mesiacov pomer rizík = 0,71; (95 % CI = 0,56 – 0,88; p = 0,002).
U pacientov s karcinómom skvamózneho histologického typu nenaznačujú výsledky PFS ani OS
výhodu liečby pemetrexedom oproti placebu.
Medzi histologickými podskupinami sa v bezpečnostnom profile pemetrexedu nepozorovali žiadne klinicky signifikantné rozdiely.
JMEN: Kaplanova Meierova krivka doby prežívania bez progresie (PFS) a celkovej doby prežitia u pacientov s NSCLC iného histologického typu, ako prevažne skvamózneho, užívajúcich pemetrexed alebo placeboPARAMOUNTMutlicentrická, randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia fázy 3 (PARAMOUNT) porovnávala účinnosť a bezpečnosť pokračovacej udržiavacej liečby pemetrexedom s BSC (n = 359) oproti liečbe placebom s BSC (n = 180) u pacientov s lokálne pokročilým (v štádiu IIIB) alebo metastatickým (v štádiu IV) NSCLC iného histologického typu, ako prevažne
zo skvamóznych buniek, u ktorých nedošlo k progresii ochorenia po 4 cykloch prvej línie liečby
dvojkombináciou pemetrexedu s cisplatinou. Z celkového počtu 939 pacientov liečených pemetrexedom v kombinácii s cisplatinou bolo 539 pacientov randomizovaných na udržiavaciu liečbu pemetrexedom alebo placebom. Z randomizovaných pacientov odpovedalo na liečbu 44,9 % úplne/čiastočne a u 51,9 % došlo ku stabilizácii ochorenia po liečbe dvojkombináciou pemetrexedu
s cisplatinou. Pacienti, ktorí boli randomizovaní na udržiavaciu liečbu museli mať výkonnostný stav
ECOG 0 alebo 1. Medián doby trvania od začiatku liečby pemetrexedom spolu s cisplatinou
do začiatku udržiavacej liečby bol 2,96 mesiacov rovnako v skupine s pemetrexedom aj v skupine s placebom. Randomizovaní pacienti dostávali udržiavaciu liečbu kým trvala progresia ochorenia. Účinnosť a bezpečnosť sa merali od randomizácie po ukončenie prvej línie (indukčnej) liečby. Stredné hodnoty počtu podaných cyklov boli 4 cykly udržiavacej liečby pemetrexedom a 4 cykly placeba. Celkovo ukončilo ≥ 6 cyklov udržiavacej liečby pemetrexedom 169 pacientov (47,1 %), čo predstavovalo minimálne 10 úplných cyklov s pemetrexedom.
Štúdia dosiahla svoj primárny cieľ a preukázala štatisticky významné zlepšenie PFS v skupine
s pemetrexedom oproti skupine s placebom (N = 472, nezávisle hodnotená populácia, medián 3,9 mesiacov resp. 2,6 mesiaca) (pomer rizík = 0,64, 95 % CI = 0,51 – 0,81, p < 0,0002). Nezávislé hodnotenie pacientskych skenov potvrdilo závery hodnotenia PFS zo strany skúšajúcich.
U randomizovaných pacientov, podľa meraní od začiatku indukčnej liečby prvej línie pemetrexedom s cisplatinou, bol podľa hodnotení skúšajúcich medián PFS 6,9 mesiaca v skupine s pemetrexedom
a 5,6 mesiaca v skupine s placebom (pomer rizík = 0,59, 95 % CI = 0,47 – 0,74).
Liečba pemetrexedom, následne po indukčnej liečbe pemetrexedom a cisplatinou (4 cykly), bola štatisticky lepšia než liečba placebom pre OS (medián 13,9 mesiacov oproti 11,0 mesiacom, pomer rizík = 0,78; 98 % CI = 0,64 – 0,96; p = 0,0195). V čase tejto konečnej analýzy prežitia bolo nažive alebo sa stratilo z pozorovania 28,7 % pacientov v ramene s pemetrexedom oproti 21,7 % v ramene s placebom. Relatívna liečebná efektivita pemetrexedu bola vnútorne konzistentná medzi
podskupinami (vrátane štádia ochorenia, odpovede na indukčnú liečbu, ECOG PS, fajčiarskeho stavu, pohlavia , histológie a veku) a podobná k tej, ktorá bola pozorovaná v neupravených analýzach OS
a PFS. 1-ročné a 2- ročné prežívanie u pacientov užívajúcich pemetrexed bolo 58 % a 32 %
oproti 45 % a 21 % u pacientov s placebom. Medián OS od začiatku prvolíniovej indukčnej liečby
s pemetrexedom a cisplatinou bol 16,9 mesiacov u pacientov v ramene s pemetrexedom oproti 14,0 mesiacov v ramene s placebom (pomer rizík = 0,78; 95 % CI = 0,64 – 0,96). Percento pacientov, ktorí po ukončení štúdie pokračovali v liečbe bolo 64,3 % pre pemetrexed a 71,7 % pre placebo.
PARAMOUNT: Kaplanova Meierova krivka doby prežívania bez progresie (PFS) a celkového prežívania (Overall Survival) OS u pacientov s NSCLC iného histologického typu, ako prevažne skvamóznych buniek, pokračujúcich v udržiavacej liečbe pemetrexedom alebo s placebom (merané od randomizácie)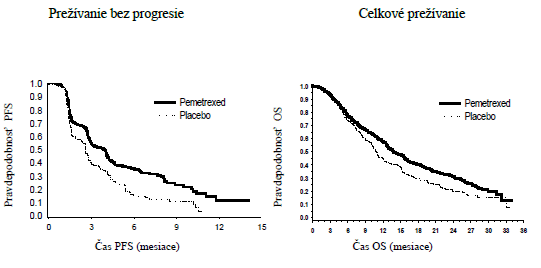
Bezpečnostné profily udržiavacej liečby pemetrexedom z dvoch klinických štúdií JMEN
a PARAMOUNT boli podobné.
5.2 Farmakokinetické vlastnosti
Farmakokinetické vlastnosti pemetrexedu po podaní lieku v monoterapii boli hodnotené u 426
pacientov s rozličnými malígnymi solídnymi tumormi v dávkach od 0,2 do 838 mg/m2 podaných
v infúzii počas 10 minút. Distribučný objem pemetrexedu v ustálenom stave je 9 l/m2. Štúdie in vitro ukazujú, že približne 81 % pemetrexedu sa viaže na plazmatické proteíny. Táto väzba nebola výrazne ovplyvnená rôznymi stupňami renálneho poškodenia. Pemetrexed sa podrobuje v obmedzenej miere pečeňovému metabolizmu. Pemetrexed je primárne eliminovaný močom, pričom 70 % až 90 % dávky sa vylúči močom v nezmenenej forme v priebehu prvých 24 hodín od podania. Štúdie in vitro naznačujú, že pemetrexed sa aktívne vylučuje pomocou OAT3 (organického aniónového
transportéra).
Celkový systémový klírens pemetrexedu je 91,8 ml/min a eliminačný polčas plazmy je 3,5 hodín,
u pacientov s normálnou obličkovou funkciou (klírens kreatinínu 90 ml/min). Variabilita v klírense medzi pacientmi je mierna, a to 19,3 %. Celková systémová expozícia pemetrexedu (AUC)
a maximálna plazmatická koncentrácia sa proporcionálne zvyšujú s dávkou. Farmakokinetika pemetrexedu je rovnaká aj po viacerých liečebných cykloch.
Farmakokinetické vlastnosti pemetrexedu nie sú ovplyvnené súčasným podávaním cisplatiny. Suplementácia perorálnou kyselinou listovou a intramuskulárnym vitamínom B12 neovplyvňujú farmakokinetiku pemetrexedu.
5.3 Predklinické údaje o bezpečnosti
Podanie pemetrexedu gravidným myšiam viedlo k zníženiu schopnosti vývoja plodu, zníženiu hmotnosti plodu, nekompletnej osifikácii niektorých kostných štruktúr a k rázštepu podnebia. Podanie pemetrexedu samcom myší viedlo k reprodukčnej toxicite charakterizovanej redukciou výskytu fertility a testikulárnou atrofiou. V 9-mesačnej štúdii s použitím intravenóznej bolusovej injekcie vykonanej na bígloch bol pozorovaný testikulárny nález (degenerácia/nekróza semenotvorného epitelu). To naznačuje, že pemetrexed môže poškodiť mužskú fertilitu. Ženská fertilita nebola skúmaná.
Pemetrexed nebol mutagénny v in vitro chromozomálnom aberačnom teste u ovariálnych buniek čínskych škrečkov, ani v Amesovom teste. V mikronukleárnom teste in vivo u myší bolo zistené, že pemetrexed je klastogénny.
Štúdie hodnotiace karcinogénny potenciál pemetrexedu neboli vykonané.
6. FARMACEUTICKÉ INFORMÁCIE
6.1 Zoznam pomocných látok
manitol (E421)
kyselina chlorovodíková (na úpravu pH)
hydroxid sodný (na úpravu pH)
6.2 Inkompatibility
Pemetrexed je fyzikálne inkompatibilný s rozpúšťadlami obsahujúcimi vápnik, vrátane laktátového Ringerovho roztoku a Ringerovho roztoku. Nevykonali sa štúdie na iné kompatibility, preto sa tento liek nesmie miešať s inými liekmi.
6.3 Čas použiteľnosti
Neotvorená injekčná liekovka
3 roky
Rekonštituované a infúzne roztoky
Chemická a fyzikálna stabilita rekonštituovaných a infúznych roztokov Pemetrexedu Hospira prášku na infúzny koncentrát bola dokázaná počas 24 hodín po rekonštitúcii novej injekčnej liekovky, ak sa uchováva pri teplote do 25 °C. Z mikrobiologického hľadiska sa liek musí použiť ihneď. Ak sa nepoužije ihneď, za čas uchovávania a podmienky pred použitím je zodpovedný používateľ a nemá byť dlhší ako 24 hodín pri teplote 2 °C až 8 °C.
6.4 Špeciálne upozornenia na uchovávanie
Tento liek nevyžaduje žiadne špeciálne podmienky na uchovávanie. Podmienky na uchovávanie lieku po rekonštitúcii, pozri časť 6.3.
6.5 Druh obalu a obsah balenia
Pemetrexed Hospira 100 mgprášok na infúzny koncentrát
Sklenená injekčná liekovka typu I s gumenou zátkou s obsahom 100 mg pemetrexedu (vo forme hemipentahydrátu disodnej soli pemetrexedu).
Balenie po 1 injekčnej liekovke.
Pemetrexed Hospira 500 mgprášok na infúzny koncentrát
Sklenená injekčná liekovka typu I s gumenou zátkou s obsahom 500 mg pemetrexedu (vo forme hemipentahydrátu disodnej soli pemetrexedu).
Balenie po 1 injekčnej liekovke.
Pemetrexed Hospira 1 000 mgprášok na infúzny koncentrát
Sklenená injekčná liekovka typu I s gumenou zátkou s obsahom 1 000 mg pemetrexedu (vo forme hemipentahydrátu disodnej soli pemetrexedu).
Balenie po 1 injekčnej liekovke.
6.6 Špeciálne opatrenia na likvidáciu a iné zaobchádzanie s liekom
1. Použite aseptickú techniku počas rekonštitúcie a následnom riedení pemetrexedu na podanie intravenóznej infúzie.
2. Vypočítajte dávku a počet potrebných injekčných liekoviek s Pemetrexedom Hospira. Každá injekčná liekovka obsahuje väčšie množstvo pemetrexedu na uľahčenie prenosu označenej dávky.
3. Rekonštituujte 100 mg injekčné liekovky pridaním 4,2 ml 0,9 % injekčného roztoku chloridu sodného (9 mg/ml) bez použitia konzervačných prísad. Rekonštituujte 500 mg injekčné liekovky pridaním 20 ml 0,9 % injekčného roztoku chloridu sodného (9 mg/ml) bez použitia konzervačných prísad. Rekonštituujte 1 000 mg injekčné liekovky pridaním 40 ml 0,9 % injekčného roztoku chloridu sodného (9 mg/ml) bez použitia konzervačných prísad. Výsledný roztok obsahuje 25 mg/ml pemetrexedu. Pohybujte jemným krúživým pohybom každou injekčnou liekovkou až kým sa prášok úplne rozpustí. Výsledný roztok je číry a jeho farba kolíše od bezfarebnej po žltú alebo žltozelenú bez narušenia jeho kvality. pH rekonštituovaného roztoku je medzi 6,6 a 7,8. Potrebné je ďalšie riedenie.
4. Príslušný objem rekonštituovaného roztoku pemetrexedu sa musí ďalej nariediť na 100 ml s 0,9 % (9 mg/ml) injekčným roztokom chloridu sodného (9 mg/ml) bez použitia konzervačných prísad
a podať ako intravenóznu infúziu počas 10 minút.
5. Infúzne roztoky pemetrexedu pripravené podľa vyššie uvedeného návodu sú kompatibilné s polyvinylchloridovými a polyolefínovými infúznymi setmi a infúznymi vakmi.
6. Lieky na parenterálnu aplikáciu sa musia pred aplikáciou vizuálne skontrolovať na prítomnosť drobných častíc a zmenu farby. V prípade prítomnosti drobných častíc neaplikujte.
7. Roztok pemetrexedu je určený len na jedno použitie. Všetok nepoužitý liek alebo odpad vzniknutý z lieku sa má zlikvidovať v súlade s národnými požiadavkami.
Bezpečnostné opatrenia pri príprave a podávaní liekuTak ako pri iných potenciálne toxických protinádorových liekoch, musí sa s infúznymi roztokmi pemetrexedu zaobchádzať opatrne. Pri ich príprave sa odporúča použitie rukavíc. Ak sa roztok dostane do kontaktu s kožou, umyte kožu ihneď a dôkladne mydlom a vodou. Ak sa roztok pemetrexedu dostane do kontaktu so sliznicami, prepláchnite sliznice dôkladne vodou. Pemetrexed nie je vezikancium. V prípade úniku pemetrexedu mimo žilu neexistuje špecifické antidotum. Bolo popísaných niekoľko prípadov úniku pemetrexedu mimo žilu, ktoré hodnotiaci lekár nepovažoval
za závažné. Únik lieku mimo žilu musí byť liečený miestnymi štandardnými postupmi ako pri iných nevezikanciách.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCIIPfizer Europe MA EEIG Boulevard de la Plaine 17
1050 Bruxelles
Belgicko
8. REGISTRAČNÉ ČÍSLAEU/1/15/1057/001
EU/1/15/1057/002
EU/1/15/1057/003
9. DÁTUM PRVEJ REGISTRÁCIE/PREDĹŽENIA REGISTRÁCIEDátum prvej registrácie: 20. novembra 2015
Dátum posledného predĺženia registrácie: 10.augusta 2020
10. DÁTUM REVÍZIE TEXTUPodrobné informácie o tomto lieku sú dostupné na internetovej stránke Európskej agentúry pre lieky
http://www.ema.europa.eu
1. NÁZOV LIEKU
Pemetrexed Hospira 25 mg/ml koncentrát na infúzny roztok
2. KVALITATÍVNE A KVANTITATÍVNE ZLOŽENIE
Jeden ml koncentrátu obsahuje pemetrexed sodný zodpovedajúci 25 mg pemetrexedu.
Jedna injekčná liekovka so 4 ml koncentrátu obsahuje pemetrexed sodný zodpovedajúci 100 mg pemetrexedu.
Jedna injekčná liekovka s 20 ml koncentrátu obsahuje pemetrexed sodný zodpovedajúci 500 mg pemetrexedu.
Jedna injekčná liekovka so 40 ml koncentrátu obsahuje pemetrexed sodný zodpovedajúci 1 000 mg pemetrexedu.
Pomocná látka so známym účinkom
Jedna injekčná liekovka s 20 ml koncentrátu obsahuje približne 54 mg sodíka.
Jedna injekčná liekovka so 40 ml koncentrátu obsahuje približne 108 mg sodíka. Úplný zoznam pomocných látok, pozri časť 6.1.
3. LIEKOVÁ FORMA
Koncentrát na infúzny roztok (sterilný koncentrát).
Koncentrát je priehľadný, bezfarebný až svetložltý alebo zelenožltý roztok prakticky bez obsahu viditeľných častíc.
pH je v rozsahu 7,3 až 8,3.
4. KLINICKÉ ÚDAJE
4.1 Terapeutické indikácie
Malígny mezotelióm pleury
Pemetrexed Hospira v kombinácii s cisplatinou je indikovaný na liečbu pacientov bez
predchádzajúcej chemoterapie s neresekovateľným malígnym mezoteliómom pleury.
Nemalobunkový karcinóm pľúc
Pemetrexed Hospira v kombinácii s cisplatinou je indikovaný ako liečba prvej línie pacientov
s lokálne pokročilým alebo metastatickým nemalobunkovým karcinómom pľúc okrem prevažne skvamóznej bunkovej histológie (pozri časť 5.1).
Pemetrexed Hospira je indikovaný v monoterapii na udržiavaciu liečbu lokálne pokročilého
alebo metastázujúceho nemalobunkového karcinómu pľúc, inej ako prevažne skvamóznej bunkovej histológie u pacientov, u ktorých po chemoterapii založenej na platine nedošlo k bezprostrednej progresii ochorenia (pozri časť 5.1).
Pemetrexed Hospira je indikovaný v monoterapii na liečbu druhej línie pacientov s lokálne pokročilým alebo metastatickým nemalobunkovým karcinómom pľúc okrem prevažne skvamóznej bunkovej histológie (pozri časť 5.1).
4.2 Dávkovanie a spôsob podávania
Pemetrexed Hospira sa musí podávať len pod dohľadom lekára s kvalifikáciou na používanie protinádorovej chemoterapie.
Dávkovanie
PemetrexedHospiravkombináciiscisplatinou
Odporúčaná dávka Pemetrexedu Hospira je 500 mg/m2 telesného povrchu (BSA) podávaná ako intravenózna infúzia počas 10 minút v prvý deň každého 21-dňového cyklu. Odporúčaná dávka cisplatiny je 75 mg/m2 BSA, podávaná infúziou počas 2 hodín približne 30 minút po ukončení infúzie s pemetrexedom v prvý deň každého 21-dňového cyklu. Pacientom sa má podať primeranáantiemetická liečba a primeraná hydratácia pred podaním cisplatiny a/alebo aj po jej podaní (pozri
tiež súhrn charakteristických vlastností cisplatiny pre informácie o špecifickom odporúčanom dávkovaní).
PemetrexedHospiravmonoterapii
U pacientov liečených pre nemalobunkový karcinóm pľúc po predchádzajúcej chemoterapii, odporúčaná dávka Pemetrexedu Hospira je 500 mg/m2 BSA podávaná ako intravenózna infúzia počas 10 minút v prvý deň každého 21-dňového cyklu.
Režimpremedikácie
Na zníženie výskytu a závažnosti kožných reakcií sa podá kortikosteroid deň pred podaním pemetrexedu, v deň podania a deň po podaní pemetrexedu. Kortikosteroid má byť ekvivalentom 4 mg dexametazónu perorálne podávaného dvakrát denne (pozri časť 4.4).
Na zníženie toxicity musia pacienti liečení pemetrexedom dostávať tiež vitamínovú suplementáciu (pozri časť 4.4). Pacienti musia denne užívať perorálne kyselinu listovú alebo multivitamíny obsahujúce kyselinu listovú (od 350 do 1 000 mikrogramov). Aspoň päť dávok kyseliny listovej musí byť podaných počas 7 dní pred prvou dávkou pemetrexedu a dávkovanie musí pokračovať v priebehu celej liečby a ďalších 21 dní po poslednej dávke pemetrexedu. Pacienti musia tiež dostať intramuskulárnu injekciu vitamínu B12 (1 000 mikrogramov) v týždni pred prvou dávkou pemetrexedu a jedenkrát každé 3 cykly potom. Nasledujúce injekcie s vitamínom B12 sa môžu podávať v rovnaký deň ako pemetrexed.
Monitorovanie
Pacientom liečeným pemetrexedom sa musí pred každou dávkou sledovať celý krvný obraz, vrátane diferenciálneho počtu bielych krviniek (WCC) a krvných doštičiek. Pred každým podaním chemoterapie musia byť vykonané krvné biochemické testy na zhodnotenie obličkových a pečeňových funkcií. Pred zahájením každého cyklu chemoterapie je nutné, aby pacienti mali nasledovné výsledky vyšetrení: absolútny počet neutrofilov (ANC) musí byť 1 500 buniek/mm3 a počet krvných doštičiek musí byť 100 000 buniek/mm3.
Klírens kreatinínu má byť 45 ml/min.
Celkový bilirubín má byť 1,5 násobok hornej hranice normálnych hodnôt. Alkalická fosfatáza (AP), aspartát aminotransferáza (AST alebo SGOT) a alanín aminotransferáza (ALT alebo SGPT) majú byť
3 násobok hornej hranice normálnych hodnôt. V prípade postihnutia pečene nádorom sú akceptovateľné hodnoty alkalickej fosfatázy, AST a ALT ≤ 5 násobok hornej hranice normálnych hodnôt.
Úpravadávky
Úprava dávky na začiatku nasledujúceho cyklu sa vykoná na základe najhlbšieho poklesu hematologických hodnôt alebo na základe maximálnej nehematologickej toxicity zistenej
v predchádzajúcom cykle liečby. Liečba sa môže odložiť, aby bol dostatok času na zotavenie.
Po zotavení sa majú pacienti liečiť podľa smerníc uvedených v tabuľkách 1, 2 a 3, ktoré sa použijú v prípade podávania Pemetrexedu Hospira v monoterapii alebo v kombinácii s cisplatinou.
Tabuľka 1. Tabuľka modifikácie dávky Pemetrexedu Hospira (v monoterapii alebo v kombinácii) a cisplatiny – Hematologická toxicita
|
Absolútny počet neutrofilov < 500/mm3 a doštičiek
50 000/mm3 v období najhlbšieho poklesu
| 75 % predchádzajúcej dávky (Pemetrexedu
Hospira aj cisplatiny)
|
Počet doštičiek v období najhlbšieho poklesu
< 50 000/mm3 bez ohľadu na absolútny počet neutrofilov v období najhlbšieho poklesu
| 75 % predchádzajúcej dávky (Pemetrexedu
Hospira aj cisplatiny)
|
Počet doštičiek v období najhlbšieho poklesu
< 50 000/mm3 s krvácaníma, bez ohľadu na absolútny počet neutrofilov v období najhlbšieho poklesu
| 50 % predchádzajúcej dávky (Pemetrexedu
Hospira aj cisplatiny)
|
a Tieto kritériá sú v súlade s definíciou krvácania ≥CTC stupňa 2 kritérií bežnej toxicity (CTC)
podľa „National Cancer Institute” (v2.0; NCI 1998).
|
Ak sa u pacienta vyvinie nehematologická toxicita ≥ 3. stupňa (s výnimkou neurotoxicity),
Pemetrexed Hospira sa má vysadiť až do úpravy parametrov na hodnoty nižšie alebo rovnaké ako boli hodnoty pred liečbou. Liečba sa zaháji podľa smerníc uvedených v tabuľke 2.
Tabuľka 2. Tabuľka modifikácie dávky Pemetrexedu Hospira (v monoterapii alebo v kombinácii) a cisplatiny – Nehematologická toxicita a, b
|
| Dávka Pemetrexedu
Hospira (mg/m2)
| Dávka cisplatiny(mg/m2)
|
Akákoľvek toxicita 3. alebo 4. stupňa s výnimkou mukozitídy
| 75 % predchádzajúcej dávky
| 75 % predchádzajúcej dávky
|
Hnačka s nutnosťou hospitalizácie (bez ohľadu na stupeň) alebo hnačka 3. a 4. stupňa
| 75 % predchádzajúcej dávky
| 75 % predchádzajúcej dávky
|
Mukozitída 3. alebo 4. stupňa
| 50 % predchádzajúcej dávky
| 100 % predchádzajúcej dávky
|
a Kritériá bežnej toxicity (CTC) podľa „National Cancer Institute“ (v2.0; NCI 1998)
b s výnimkou neurotoxicity
|
V prípade neurotoxicity, odporúčaná úprava dávky Pemetrexedu Hospira a cisplatiny je uvedená
v tabuľke 3. Pacienti musia prerušiť liečbu pri výskyte neurotoxicity 3. alebo 4. stupňa.
Tabuľka 3. Modifikácia dávky Pemetrexedu Hospira (v monoterapii alebo v kombinácii)
a cisplatiny – Neurotoxicita
|
Stupeň CTCa
| Dávka Pemetrexedu Hospira
(mg/m2)
| Dávka cisplatiny(mg/m2)
|
0 – 1
| 100 % predchádzajúcej dávky
| 100 % predchádzajúcej dávky
|
2
| 100 % predchádzajúcej dávky
| 50 % predchádzajúcej dávky
|
a Kritériá bežnej toxicity (CTC) podľa „National Cancer Institute“ (v2.0; NCI 1998)
|
Liečba Pemetrexedom Hospira sa má prerušiť, ak sa u pacienta vyskytne hematologická
alebo nehematologická toxicita 3. alebo 4. stupňa po 2 redukciách dávky, alebo okamžite ak sa vyskytne neurotoxicita 3. alebo 4. stupňa.
Osobitnéskupiny
Starší
V klinických štúdiách neboli zistené žiadne údaje, že by pacienti vo veku 65 rokov a viac mali vyššie riziko nežiaducich reakcií v porovnaní s pacientmi mladšími ako 65 rokov. Nie je potrebné žiadne zníženie dávky, okrem prípadov, keď je toto zníženie nevyhnutné pre všetkých pacientov.
Pediatrická populácia
Použitie pemetrexedu v liečbe malígneho mezoteliómu pleury a nemalobunkového karcinómu pľúc sa netýka pediatrickej populácie.
Pacienti s poruchou funkcie obličiek (štandardný Cockcroftov a Gaultov vzorec alebo glomerulárna filtrácia meraná metódou klírensu Tc99m-DPTA v sére)
Pemetrexed sa primárne vylučuje v nezmenenej forme obličkami. V klinických štúdiách nebola u pacientov s klírensom kreatinínu 45 ml/min potrebná žiadna úprava dávky mimo úprav odporúčaných pre všetkých pacientov. Nie sú dostatočné dáta o použití pemetrexedu u pacientov
s klírensom kreatinínu pod 45 ml/min a preto sa použitie pemetrexedu u týchto pacientov neodporúča
(pozri časť 4.4).
Pacienti s poruchou funkcie pečene
Nebol zistený žiadny vzťah medzi AST (SGOT), ALT (SGPT) alebo celkovým bilirubínom
a farmakokinetikou pemetrexedu. Napriek tomu pacienti s poškodením pečene s bilirubínom > 1,5- krát ako horná hranica normy a/alebo aminotransferázami > 3-krát ako horná hranica normálnych hodnôt (hepatálne metastázy neprítomné) alebo > 5-krát ako je horná hranica normálnych hodnôt (hepatálne metastázy prítomné) neboli doteraz konkrétne študovaní.
Spôsob podávania
Pemetrexed Hospira je na intravenózne použitie. Pemetrexed Hospira sa má podávať intravenóznou
infúziou počas 10 minút v prvý deň každého 21-denného cyklu.
Opatrenia pred zaobchádzaním s Pemetrexedom Hospira alebo pri podávaní a pokyny na nariedenie
Pemetrexedu Hospira pred podaním, pozri časť 6.6.
4.3 Kontraindikácie
Precitlivenosť na liečivo alebo na ktorúkoľvek z pomocných látok uvedených v časti 6.1. Dojčenie (pozri časť 4.6).
Súbežná vakcinácia proti žltej zimnici (pozri časť 4.5).
4.4 Osobitné upozornenia a opatrenia pri používaní
Pemetrexed môže utlmiť funkciu kostnej drene, čoho výsledkom je neutropénia, trombocytopénia
a anémia (alebo pancytopénia) (pozri časť 4.8). Potlačenie tvorby kostnej drene predstavuje obvykle toxicitu, ktorá limituje veľkosť použitej dávky. Pacientov treba sledovať z hľadiska útlmu kostnej drene počas liečby a pemetrexed sa nesmie podať pacientom pokiaľ sa absolútny počet neutrofilov (ANC) nevráti na hodnotu 1 500 buniek/mm3 a počet doštičiek na 100 000 buniek/mm3. Zníženie dávky v nasledujúcom cykle závisí od hodnôt absolútneho počtu neutrofilov v čase najhlbšieho poklesu, počtu doštičiek a maximálnej nehematologickej toxicity vyskytujúcej sa v predchádzajúcom cykle (pozri časť 4.2).
Bolo zaznamenaných menej redukcií a hematologickej toxicity stupňa 3/4 a nehematologickej toxicity ako je neutropénia, febrilná neutropénia a infekcia s neutropéniou stupňa 3/4, keď boli pred liečbou podávané kyselina listová a vitamín B12. Preto musia byť všetci pacienti liečení pemetrexedom poučení, aby profylakticky užívali kyselinu listovú a vitamín B12 za účelom zníženia toxicity
súvisiacej s liečbou (pozri časť 4.2).
Kožné reakcie boli zaznamenané u pacientov, ktorí nedostávali pred liečbou kortikosteroidy. Podávanie dexametazónu (alebo ekvivalentného kortikosteroidu) pred liečbou pemetrexedom môže znížiť výskyt a závažnosť kožných reakcií (pozri časť 4.2).
Pacienti s miernou až stredne závažnou renálnou insuficienciou (klírens kreatinínu 45 – 79 ml/min) sa musia vyvarovať užívania nešpecifických neselektívnych protizápalových liekov (NSAIDs), ako je ibuprofén a kyseliny acetylsalicylovej (> 1,3 g denne), 2 dni pred, v deň a 2 dni po podaní pemetrexedu (pozri časť 4.5).
Pacienti s miernou až stredne závažnou renálnou insuficienciou, vhodní na liečbu pemetrexedom, majú prerušiť užívanie NSAIDs s dlhšími polčasmi vylučovania najmenej 5 dní pred, v deň a najmenej 2 dni po podaní pemetrexedu (pozri časť 4.5).
V súvislosti s pemetrexedom samotným alebo v kombinácii s inými chemoterapeutikami boli hlásené závažné renálne príhody, vrátane akútneho renálneho zlyhania. Mnoho pacientov, u ktorých sa tieto príhody objavili, malo rizikové faktory pre rozvoj renálnych príhod vrátane dehydratácie alebo už existujúcej hypertenzie alebo diabetes. Pri samostatnom používaní pemetrexedu alebo jeho používaní s inými chemoterapeutickými liekmi bol po uvedení na trh hlásený aj nefrogenický diabetes insipidus a tubulárna nekróza obličiek. Väčšina z týchto príhod ustúpila po prerušení liečby pemetrexedom.
U pacientov je potrebné pravidelne kontrolovať príznaky akútnej tubulárnej nekrózy, zníženej funkcie obličiek a prejavy a príznaky nefrogenického diabetu insipidus (napr. hypernatriémia).
Vplyv prítomnosti tekutín v treťom priestore, ako je pleurálny výpotok alebo ascites, na pemetrexed nie je presne stanovený. Klinická štúdia fázy 2 s pemetrexedom na 31 pacientoch s ohraničeným tumorom a stabilným výskytom tekutiny v treťom priestore nepreukázalo žiadny rozdiel
v plazmatických koncentráciách a klírense pemetrexedu normalizovaných podľa dávky
oproti pacientom bez prítomnosti tekutín v treťom priestore. Preto je vhodné pred začatím liečby pemetrexedom zvážiť drenáž tekutiny z tretieho priestoru, táto však nemusí byť nutná.
Ako dôsledok gastrointestinálnej toxicity pemetrexedu podávaného v kombinácii s cisplatinou sa pozorovala závažná dehydratácia. Preto pacienti musia dostávať adekvátnu antiemetickú terapiu
a primeranú hydratáciu pred a/alebo po podaní liečby.
Menej často boli v priebehu klinických štúdií s pemetrexedom hlásené závažné kardiovaskulárne príhody vrátane infarktu myokardu a cerebrovaskulárne príhody, hlavne pri podaní v kombinácii
s ďalším cytostatikom. Väčšina pacientov, u ktorých sa pozorovali tieto príhody, mala preexistujúce kardiovaskulárne rizikové faktory (pozri časť 4.8).
U pacientov s rakovinou je častý pokles imunity. Preto sa neodporúča súbežné užívanie živých oslabených vakcín (pozri časti 4.3 a 4.5).
Pemetrexed môže mať geneticky škodlivé účinky. Pohlavne zrelým mužom sa neodporúča splodiť dieťa počas liečby a do 6 mesiacov od ukončenia liečby. Odporúča sa používanie antikoncepčných metód alebo abstinencia. Vzhľadom na možnosť ireverzibilnej infertility spôsobenej liečbou pemetrexedom sa mužom odporúča, aby vyhľadali konzultáciu o možnosti trvalého uchovania spermií pred začiatkom liečby.
Ženy v plodnom veku musia počas liečby pemetrexedom používať účinnú antikoncepčnú metódu
(pozri časť 4.6).
Prípady radiačnej pneumonitídy boli zaznamenané u pacientov liečených ožarovaním buď pred, počas alebo po ich liečbe pemetrexedom. U týchto pacientov je potrebná osobitná pozornosť
a opatrnosť pri užívaní iných rádiosenzibilizujúcich látok.
U pacientov, ktorí podstúpili rádioterapiu pred týždňami až rokmi, boli zaznamenané prípady radiačného poškodenia typu „recall fenomén“.
Pomocné látky
Jedna injekčná liekovka so 4 ml koncentrátu obsahuje menej ako 1 mmol sodíka (23 mg),
t. j. v podstate zanedbateľné množstvo sodíka.
Jedna injekčná liekovka s 20 ml koncentrátu obsahuje približne 54 mg sodíka, čo zodpovedá 2,7 % WHO odporúčaného maximálneho denného príjmu 2 g sodíka pre dospelú osobu.
Jedna injekčná liekovka so 40 ml koncentrátu obsahuje približne 108 mg sodíka, čo zodpovedá 5,4 % WHO odporúčaného maximálneho denného príjmu 2 g sodíka pre dospelú osobu.
4.5 Liekové a iné interakcie
Pemetrexed sa vylučuje v nezmenenej forme hlavne obličkami, a to tubulárnou sekréciou a v menšom množstve glomerulárnou filtráciou. Súbežné podávanie nefrotoxických liekov (napr. aminoglykozidy, kľučkové diuretiká, zlúčeniny platiny, cyklosporín) môže viesť k oneskorenému klírensu
pemetrexedu. Táto kombinácia sa musí používať s opatrnosťou. Ak je to nevyhnutné, klírens kreatinínu má byť pozorne monitorovaný.
Súbežné podávanie látok, ktoré sa vylučujú taktiež tubulárnou sekréciou (napr. probenecid, penicilín)
môže viesť k oneskoreniu klírensu pemetrexedu. V prípade kombinovaného podania týchto liekov a pemetrexedu je nutné postupovať s opatrnosťou. V prípade potreby musí byť klírens kreatinínu pozorne monitorovaný.
U pacientov s normálnymi renálnymi funkciami (klírens kreatinínu 80 ml/min) môžu vysoké dávky nešpecifických neselektívnych protizápalových liekov (NSAIDs, ako je ibuprofén > 1 600 mg/deň)
a vyššia dávka kyseliny acetylsalicylovej (≥ 1,3 g denne) znížiť elimináciu a následne zvýšiť výskyt nežiaducich reakcií pemetrexedu. Preto sa pri súbežnom podávaní vyšších dávok NSAIDs alebo vyššej dávky kyseliny acetylsalicylovej s pemetrexedom u pacientov s normálnymi renálnymi funkciami (klírens kreatinínu 80 ml/min) musí postupovať s opatrnosťou.
Pacienti s miernou až stredne závažnou renálnou insuficienciou (klírens kreatinínu 45 – 79 ml/min) sa majú vyvarovať súbežnému podávaniu pemetrexedu s NSAIDs (napr. ibuprofén) alebo vyššej dávky kyseliny acetylsalicylovej 2 dni pred, v deň a 2 dni po podaní pemetrexedu (pozri časť 4.4).
Vzhľadom na nedostatok dát ohľadom potenciálnej interakcie s NSAIDs s dlhšími polčasmi, ako sú piroxikam alebo rofekoxib, je potrebné prerušiť ich podávanie u pacientov s miernou až stredne závažnou renálnou insuficienciou najmenej 5 dní pred, v deň a najmenej 2 dni po podaní pemetrexedu (pozri časť 4.4). Ak je potrebné súbežne podávať NSAIDs, u týchto pacientov je potrebné dôkladne monitorovať toxicitu, najmä myelosupresiu a gastrointestinálnu toxicitu.
Pemetrexed prechádza obmedzeným pečeňovým metabolizmom. Výsledky z in vitro štúdií s ľudskými pečeňovými mikrozómami ukázali, že sa nedá predpokladať, že pemetrexed spôsobuje klinicky významnú inhibíciu metabolického klírensu liekov metabolizovaných CYP3A, CYP2D6, CYP2C9,
a CYP1A2.
I
nterakcie bežné pre všetky cytotoxické lieky
Vzhľadom na zvýšené riziko trombózy u pacientov s rakovinou je použitie antikoagulačnej liečby
časté. Vysoká intraindividuálna variabilita stavu koagulácie počas choroby a možnosť interakcie medzi perorálnymi antikoagulanciami a protinádorovou chemoterapiou vyžaduje zvýšenú frekvenciu monitorovania INR (International Normalised Ratio), pokiaľ sa rozhodneme pacienta liečiť perorálnymi antikoagulanciami.
Kontraindikované súbežné podávanie: Vakcína proti žltej zimnici: riziko fatálnej generalizovanej postvakcinačnej reakcie (pozri časť 4.3).
Neodporúčané súbežné podávanie: Živé oslabené vakcíny (okrem žltej zimnice, v tomto prípade je súbežné podávanie kontraindikované): riziko systémovej reakcie s možným fatálnym koncom. Riziko je zvýšené u jedincov, ktorí už majú pokles imunity spôsobený základným ochorením. Má sa použiť inaktivovaná vakcína, pokiaľ je k dispozícii (poliomyelitída) (pozri časť 4.4).
4.6 Fertilita, gravidita a laktácia
Ženyv reprodukčnom veku/Antikoncepcia u mužov a žien
Ženy v plodnom veku musia počas liečby pemetrexedom používať účinnú antikoncepciu. Pemetrexed môže mať geneticky škodlivý účinok. Pohlavne zrelým mužom sa neodporúča splodiť dieťa
počas liečby a do 6 mesiacov od ukončenia liečby. Odporúča sa používanie antikoncepčných metód alebo abstinencia.
Gravidita
Neexistujú údaje o použití pemetrexedu u tehotných žien, avšak je podozrenie, že pemetrexed, tak ako iné antimetabolity, pravdepodobne spôsobuje závažné vrodené chyby, keď je použitý počas gravidity. Štúdie na zvieratách preukázali reprodukčnú toxicitu (pozri časť 5.3). Pemetrexed sa nesmie používať v gravidite, pokiaľ to nie je nevyhnutné a po starostlivom zvážení potrieb liečby u matky a rizika
pre plod (pozri časť 4.4).
Dojčenie
Nie je známe, či sa pemetrexed vylučuje do materského mlieka a nežiaduce reakcie na dojčené dieťa sa nedajú vylúčiť. Dojčenie musí byť počas liečby pemetrexedom prerušené (pozri časť 4.3).
Fertilita
Vzhľadom na možnosť ireverzibilnej infertility spôsobenej liečbou pemetrexedom sa mužom odporúča, aby vyhľadali konzultáciu o možnosti trvalého uchovania spermií spermií pred začiatkom liečby.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje
Neboli vykonané žiadne štúdie na schopnosť viesť vozidlá a obsluhovať stroje. Avšak bolo hlásené, že pemetrexed môže spôsobovať únavu. Preto treba pacientov upozorniť, aby neviedli vozidlá
a neobsluhovali stroje, ak sa táto udalosť vyskytne.
4.8 Nežiaduce účinky
Súhrn bezpečnostného profilu
Najčastejšie hlásenými nežiaducimi účinkami v súvislosti s pemetrexedom, použitým či už
v monoterapii alebo v kombinácii, boli útlm kostnej drene prejavujúci sa ako anémia, neutropénia, leukopénia, trombocytopénia; a gastrointestinálna toxicita prejavujúca sa ako anorexia, nevoľnosť, vracanie, hnačka, zápcha, faryngitíta, mukozitída a stomatitída. Ďalšie nežiaduce účinky zahŕňajú renálnu toxicitu, zvýšenie koncentrácie aminotransferáz, alopéciu, únavu, dehydratáciu, vyrážku,
infekciu/sepsu a neuropatiu. Medzi zriedkavé patria Stevensov-Johnsonov syndróm a toxická epidermálna nekrolýza.
Tabuľkový prehľad nežiaducich reakciíV tabuľke 4 sú uvedené nežiaduce udalosti lieku bez ohľadu na príčinnú súvislosť s pemetrexedom
používaným buď v monoterapii alebo v kombinácii s cisplatinou z pilotných registračných štúdií
(JMCH, JMEI, JMBD, JMEN a PARAMOUNT) a z obdobia po uvedení na trh.
NÚ sú uvedené podľa triedy orgánových systémov MedDRA. Na klasifikáciu frekvencie sa použila nasledovná konvencia: veľmi časté (≥ 1/10); časté (³ 1/100 až <1/10); menej časté (≥ 1/1 000 až
< 1/100); zriedkavé (≥ 1/10 000 až < 1/1 000); veľmi zriedkavé (< 1/10 000); neznáme (nedá sa odhadnúť z dostupných údajov)
Trieda orgánových systémov (MedDRA)
|
Veľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
Veľmi zriedkavé
|
Neznáme
| Infekcie a nákazy
| infekciaa,
faryngitída
| sepsab
|
|
| dermo- hypoderma- titída
|
| Poruchy krvi
a lymfatickéh o systému
| neutropénia, leukopénia, znížená hladina hemoglobínu,
| febrilná neutropénia znížený počet krvných doštičiek
| pancytopénia
| autoimunitná hemolytická anémia
|
|
| Poruchy imunitného systému
|
| hypersenzitivi- ta
|
| anafylaktický šok
|
|
| Poruchy metabolizmu a výživy
|
| dehydratácia
|
|
|
|
| Poruchy nervového systému
|
| porucha chuti, periférna motorická neuropatia, periférna senzorická neuropatia, závraty
| mozgovo- cievna príhoda, ischemická príhoda, intrakraniálna hemorágia
|
|
|
|
|
|
Tabuľka 4. Frekvencie nežiaducich liekových udalostí všetkých stupňov bez ohľadu na príčinné súvislosti z pilotných registračných štúdií: JMEI (pemetrexed verzus docetaxel), JMDB (pemetrexed a cisplatina verzus gemcitabín a cisplatina), JMCH (pemetrexed s cisplatinou verzus cisplatina), JMEN a PARAMOUNT (pemetrexed s najlepšou podpornou starostlivosťou verzus placebo s najlepšou podpornou starostlivosťou) a z obdobia po uvedení na trh.
Trieda orgánových systémov (MedDRA)
'
|
V
eľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
V
eľmi zriedkavé
|
N
eznáme
|
Poruchy oka
|
|
konjunktivi- tída,
suché oko, zvýšená lakrimácia, keratokon- junktivitída, opuch viečka, choroba očného povrchu
|
|
|
|
|
Poruchy srdca a srdcovej činnostic
|
|
srdcové zlyhávanie, arytmia
|
angína, infarkt myokardu, ochorenie koronárnych ciev, supraventri- kulárna arytmia
|
|
|
|
Poruchy ciev
|
|
|
periférna ischémiac
|
|
|
|
Poruchy dýchacej sústavy, hrudníka a mediastína
|
|
|
pľúcna embólia, intersticiálna pneumonitídab,d
|
|
|
|
Poruchy gastrointes- tinálneho traktu
|
stomatitída, anorexia, vracanie, hnačka, nevoľnosť
|
dyspepsia, zápcha,
bolesť brucha
|
rektálna hemorágia, gastrointes- tinálna hemorágia, intestinálna perforácia, ezofagitída, kolitídae
|
|
|
|
Poruchy pečene a žlčových ciest
|
|
zvýšená hladina alanín- aminotransfe- rázy,
zvýšená
hladina aspartát- aminotrans- ferázy
|
|
hepatitída
|
|
|
Trieda orgánových systémov (MedDRA)
|
V
eľmi časté
|
Časté
|
Menej časté
|
Zriedkavé
|
V
eľmi zriedkavé
|
N
eznáme
|
Poruchy kože a podkožného tkaniva
|
vyrážka, exfoliácia kože
|
hyperpig- mentácia, pruritus, multiformný erytém, alopécia, urtikária
|
|
erytém
|
Stevensov- Johnsonov syndrómb, toxická epidermál- na nekrolýzab, pemfigoid bulózna dermatitída
, získaná epidermoly
-tická bulóza, erytema- tózny edémf pseudocelu
-litída, dermatitída
, ekzém, prurigo
|
|
Poruchy obličiek a močových ciest
|
znížený klírens kreatinínu, zvýšená hladina kreatinínu
v krvii
|
zlyhávanie obličiek, znížená glomerulárna filtrácia
|
|
|
|
nefrogénna obličková úplavica, renálna tubulárna nekróza
|
Celkové poruchy a reakcie
v mieste podania
|
únava,
|
horúčka, bolesť, edém, bolesť
na hrudi, zápal sliznice
|
|
|
|
|
Laboratórne a funkčné vyšetrenia
|
|
zvýšená hladina gamaglutamyl transferázy
|
|
|
|
|
Úrazy, otravy a komplikácie liečebného postupu
|
|
|
radiačná ezofagitída, radiačná pneumonitídaj
|
radiačný fenomén
|
|
|
a s a bez neutropénie
b v niektorých prípadoch fatálny
c niekedy viedli k nekróze končatín
d s respiračnou nedostatočnosťou
e pozorované len v kombinácii s cisplatinou
f najmä dolných končatín
Hlásenie podozrení na nežiaduce reakcie

Hlásenie podozrení na nežiaduce reakcie po registrácii lieku je dôležité. Umožňuje priebežné monitorovanie pomeru prínosu a rizika lieku. Od zdravotníckych pracovníkov sa vyžaduje, aby hlásili akékoľvek podozrenia na nežiaduce reakcie na národné centrum hlásenia uvedené v
Prílohe V.
4.9 PredávkovanieK popísaným symptómom z predávkovania patrí neutropénia, anémia, trombocytopénia, mukozitída, senzorická polyneuropatia a vyrážka. K predpokladaným komplikáciám z predávkovania patrí útlm kostnej drene manifestujúci sa neutropéniou, trombocytopéniou a anémiou. Taktiež sa môže vyskytnúť infekcia s horúčkou alebo bez nej, hnačka, a/alebo mukozitída. V prípade podozrenia na predávkovanie, musia mať pacienti sledovaný krvný obraz a musia dostávať podpornú liečbu podľa potreby. V liečbe predávkovania pemetrexedom sa musí vziať do úvahy podávanie
kalciumfolinátu / kyseliny folinovej.
5. FARMAKOLOGICKÉ VLASTNOSTI5.1 Farmakodynamické vlastnostiFarmakoterapeutická skupina: antimetabolity, analógy kyseliny listovej. ATC kód: L01BA04
Pemetrexed je antifolátové cytostatikum, cielené na viaceré enzymatické systémy. Pôsobí narušením rozhodujúcich metabolických procesov závislých na folátoch, ktoré sú nevyhnutné pre replikáciu buniek.
Štúdie
in vitro ukázali, že pemetrexed sa správa ako antifolát pôsobiaci na viaceré enzymatické systémy tým, že inhibuje tymidylát syntetázu (TS), dihydrofolát reduktázu (DHFR) a glycínamid ribonukleotid formyltransferázu (GARFT), ktoré sú kľúčovými enzýmami závislými na foláte pre
de novo biosyntézu tymidínu a purínových nukletidov. Pemetrexed je transportovaný do buniek redukovaným folátovým nosičom aj membránovým folátovým väzbovým proteínovým transportným systémom .V bunke je pemetrexed rýchlo a efektívne zmenený na polyglutamátové formy enzýmom folylpolyglutamát syntetázou. Polyglutamátové formy sa zdržujú v bunkách a sú ešte účinnejšie inhibítory TS a GARFT. Polyglutamácia je proces závislý na čase a koncentrácii, ku ktorému dochádza v nádorových bunkách a v menšej miere v normálnych tkanivách. Polyglutamátové metabolity majú zvýšený intracelulárny polčas, čoho výsledkom je prolongovaný účinok lieku
v malígnych bunkách.
Európska agentúra pre lieky udelila výnimku z povinnosti predložiť výsledky štúdií s referenčným liekom obsahujúcim pemetrexed vo všetkých podskupinách pediatrickej populácie pre schválené indikácie (informácie o použití v pediatrickej populácii, pozri časť 4.2).
Klinická účinnosťMezoteliómEMPHACIS, multicentrická, randomizovaná, jednoducho zaslepená štúdia fázy 3 s pemetrexedom plus cisplatina verzus cisplatina u pacientov dovtedy neliečených chemoterapiou s malígnym mezoteliómom pleury ukázala, že pacienti liečení pemetrexedom a cisplatinou mali klinické 2,8 mesačné zlepšenie mediánu prežívania v porovnaní s pacientmi liečenými cisplatinou.
Počas štúdie bola pridaná dlhodobá suplementácia nízkymi dávkami kyseliny listovej a vitamínu B12 za účelom zníženia toxicity. Primárna analýza štúdie bola vykonaná na populácii pacientov randomizovaných do liečebnej skupiny, ktorá bola liečená hodnoteným liekom (randomizovaní
a liečení). Bola vykonaná analýza podskupín pacientov, ktorí dostávali suplementáciu kyselinou listovou a vitamínom B12 počas celého priebehu liečby počas štúdie (úplne suplementovaní). Výsledky týchto analýz účinnosti sú uvedené v tabuľke nižšie:
|
Randomizovaní a liečení pacienti
|
Plne suplementovaní pacienti
|
Parameter účinnosti
|
pemetrexed/
cisplatina
(N = 226)
|
cisplatina
(
N = 222)
|
pemetrexed
/cisplatina
(N = 168)
|
cisplatina
(N = 163)
|
Medián celkového prežívania(mesiace)
|
12,1
|
9,3
|
13,3
|
10,0
|
(95% CI)
|
(10,0 – 14,4)
|
(7,8 – 10,7)
|
(11,4 – 14,9)
|
(8,4 – 11,9)
|
Log Rank hodnota pa*
|
0,020
|
0,051
|
Medián času
do progresie tumoru
(mesiace)
|
5,7
|
3,9
|
6,1
|
3,9
|
(95% CI)
|
(4,9 – 6,5)
|
(2,8 – 4,4)
|
(5,3 – 7,0)
|
(2,8 – 4,5)
|
Log Rank hodnota pa*
|
0.001
|
0,008
|
Čas do zlyhania liečby
(mesiace)
|
4,5
|
2,7
|
4,7
|
2,7
|
(95% CI)
|
(3,9 – 4,9)
|
(2,1 – 2,9)
|
(4,3 – 5,6)
|
(2,2 – 3,1)
|
Log Rank hodnota pa*
|
0,001
|
0,001
|
Pomer celkovej odpovede b**
|
41,3 %
|
16,7 %
|
45,5 %
|
19,6 %
|
(95% CI)
|
(34,8 – 48,1)
|
(12,0 – 22,2)
|
(37,8 – 53,4)
|
(13,8 – 26,6)
|
Fisherova presná hodnota pa*
|
< 0,001
|
< 0,001
|
Skratky: CI = interval spoľahlivosti
a* hodnota p odkazuje na porovnanie medzi liečebnými ramenami.
b** v ramene pemetrexed/cisplatina, randomizovaní a liečení (N = 225) a plne suplementovaní (N
= 167)
|
|
|
Tabuľka 5. Účinnosť pemetrexedu v kombinácii s cisplatinou oproti cisplatine pri malígnom mezotelióme pleury
Štatisticky signifikantné zlepšenie klinicky závažných symptómov (bolesť a dušnosť) spojených
s malígnym mezoteliómom pleury v ramene pemetrexed/cisplatina (212 pacientov) oproti ramenu s cisplatinou (218 pacientov) bolo preukázané použitím škály symptómov karcinómu pľúc (Lung Cancer Symptom Scale). Taktiež boli pozorované štatisticky významné rozdiely v pľúcnych funkčných testoch. Rozdiel medzi liečebnými ramenami bol dosiahnutý zlepšením pľúcnej funkcie v ramene pemetrexed/cisplatina a zhoršením pľúcnej funkcie v čase v kontrolnom ramene.
Existujú obmedzené údaje u pacientov s malígnym mezoteliómom pleury liečených pemetrexedom v monoterapii. Pemetrexed v dávke 500 mg/m2 bol študovaný ako liek v monoterapii u 64 chemoterapiou neliečených pacientov s malígnym mezoteliómom pleury. Celková odpoveď na liečbu bola 14,1 %.
NSCLC,liečbavdruhejlíniiV multicentrickej, randomizovanej, otvorenej štúdii fázy 3 s pemetrexedom a docetaxelom u pacientov s lokálne pokročilým a metastatickým NSCLC po primárnej chemoterapii bol preukázaný medián prežívania 8,3 mesiacov u pacientov liečených pemetrexedom (populácia so zámerom byť liečená N = 283) a 7,9 mesiacov u pacientov liečených docetaxelom (populácia so zámerom byť liečená N = 288). Predchádzajúca chemoterapia nezahŕňala pemetrexed. Analýza vplyvu histológie NSCLC na liečebný účinok z hľadiska celkového prežitia vyšla v prospech pemetrexedu
oproti docetaxelu vo všetkých, okrem prevažne skvamóznych histológií (N = 399, 9,3 oproti 8,0 mesiacov, dosiahnuté Hazard ratio (HR) = 0,78; 95 % CI = 0,61 – 1,00, p = 0,047) a v prospech docetaxelu pre skvamóznu bunkovú histológiu karcinómu (N = 172, 6,2 oproti 7,4 mesiacov, dosiahnuté HR = 1,56; 95 % CI = 1,08 – 2,26, p = 0,018). V rámci histologických podskupín sa nepozorovali žiadne klinicky významné rozdiely týkajúce sa bezpečnostného profilu pemetrexedu.
Obmedzené klinické údaje zo samostatnej, randomizovanej, kontrolovanej štúdie fázy 3 predpokladajú, že údaje o účinnosti (celkové prežitie, prežívanie bez progresie) pre pemetrexed sú rovnaké medzi pacientmi predtým liečenými docetaxelom (N = 41) a pacientmi, ktorí predtým nedostávali liečbu docetaxelom (N = 540).
Tabuľka 6. Účinnosť pemetrexedu a docetaxelu u NSCLS – ITT populácii
| pemetrexed
| docetaxel
|
Čas prežívania (mesiace)
• Medián (m)
• 95 % CI pre medián
• HR
• 95 % CI pre HR
• Hodnota p pre neinferioritu (HR)
| (N = 283)
8,3
(7,0 – 9,4)
| (N = 288)
7,9
(6,3 – 9,2)
|
0,99 (0,82 – 1,20)
0,226
|
Čas prežívania bez progresie (mesiace)
•Medián
•HR (95 % CI)
| (N = 283)
2,9
| (N = 288)
2,9
|
0,97 (0,82 – 1,16)
|
Čas do zlyhania liečby (TTTF – mesiace)
• Medián
• HR (95 % CI)
| (N = 283)
2,3
| (N = 288)
2,1
|
0,84 (0,71 – 0,997)
|
Odpoveď (n: kvalifikovaný pre odpoveď)
• Odpoveď na liečbu (%) (95 % CI)
• Stabilizácia ochorenia (%)
| (N = 264)
9,1 (5,9 – 13,2)
45,8
| (N = 274)
8,8 (5,7 – 12,8)
46,4
|
Skratky: CI = interval spoľahlivosti; HR = pomer rizika; ITT = so zámerom liečiť; n = veľkosť celej populácie.
|
NSCLC,liečbavprvejlíniiMulticentrická, randomizovaná, otvorená štúdia fázy 3 s pemetrexedom a cisplatinou
oproti gemcitabínu a cisplatine u pacientov bez predchádzajúcej liečby chemoterapiou s lokálne pokročilým alebo metastatickým (stupeň IIIB alebo IV) nemalobunkovým karcinómom pľúc (NSCLC) ukázala, že pemetrexed spolu s cisplatinou (ITT [Intent-To-Treat – so zámerom liečiť] populácia n = 862) splnila primárny cieľ a preukázala rovnakú klinickú účinnosť ako gemcitabín
s cisplatinou (ITT n = 863) v celkovom prežívaní (adjustovaný pomer rizík 0,94; 95 % CI = 0,84 –
1,05).Všetci pacienti zahrnutí do štúdie mali výkonnostný stav podľa ECOG 0 alebo 1.
Analýza primárnej účinnosti bola založená na ITT populácii. Analýzy citlivosti hlavných cieľových parametrov účinnosti boli hodnotené na populácii kvalifikovanej protokolom (PQ). Analýzy účinnosti pre PQ populáciu boli zhodné s analýzami pre ITT populáciu a podporujú noninferioritu PC
oproti GC.
Prežívanie bez progresie (PFS) a celková odpoveď na liečbu boli podobné medzi liečebnými ramenami: medián PFS bol 4,8 mesiacov pre pemetrexed s cisplatinou verzus 5,1 mesiacov pre gemcitabín s cisplatinou (adjustovaný pomer rizík 1,04; 95 % CI = 0,94 – 1,15) a celková
odpoveď na liečbu bola 30,6 % (95 % CI = 27,3 – 33,9) pre pemetrexed s cisplatinou verzus 28,2 % (95 % CI = 25,0 – 31,4) pre gemcitabín s cisplatinou. PFS údaje sa čiastočne potvrdili nezávislým preskúmaním (na preskúmanie bolo náhodne vybraných 400/1725 pacientov).
Analýza vplyvu histológie NSCLC na celkové prežitie ukázala klinicky významné rozdiely v prežívaní podľa histológie, pozri tabuľku nižšie.
ITT populácia a histologické podskupiny
|
Medián celkového prežitia v mesiacoch
(95 % CI)
|
Adjustovaný pomer rizík (HR)
(95 % CI)
|
p-
hodnota superiority
|
pemetrexed + cisplatina
|
gemcitabín + cisplatina
|
ITT populácia
(N = 1725)
|
10,3
(9,8 – 11,2)
|
N = 862
|
10,3
(9,6 – 10,9)
|
N = 863
|
0,94a
(0,84 – 1,05)
|
0,259
|
Adenokarcinóm
(N = 847)
|
12,6 (10,7 – 13,6)
|
N = 436
|
10,9 (10,2 – 11,9)
|
N = 411
|
0,84
(0,1 – 0,99)
|
0,033
|
Veľkobunkový
(N = 153)
|
10,4
(8,6 – 14,1)
|
N = 76
|
6,7
(5,5 – 9,0)
|
N = 77
|
0,67 (0,48 – 0,96)
|
0,027
|
Iné
(N = 252)
|
8,6
(6,8 – 10,2)
|
N = 106
|
9,2
(8,1 – 10,6)
|
N = 146
|
1,08 (0,81 – 1,45)
|
0,86
|
Zo skvamóznych buniek
(N = 473)
|
9,4
(8,4 – 10,2)
|
N = 244
|
10,8
(9,5 – 12,1)
|
N = 229
|
1,23 (1,00 – 1,51)
|
0,050
|
Skratky: CI = interval spoľahlivosti; ITT = so zámerom liečiť; n = veľkosť celej populácie.
|
a Štatisticky signifikantná pre noninferioritu, s celkovým intervalom spoľahlivosti pre HR výrazne
pod 1,17645 hranicou noninferiority (p < 0,001).
|
|
|
Tabuľka 7. Účinnosť pemetrexedu + cisplatina vs. gemcitabín + cisplatina v prvej línii nemalobunkového karcinómu pľúc – ITT populácia a histologické podskupiny.
Kaplanove Meierove krivky celkového prežitia podľa histológie
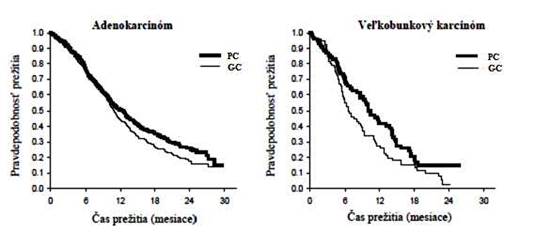
Nepozorovali sa žiadne klinicky významné rozdiely týkajúce sa bezpečnostného profilu pemetrexedu s cisplatinou v rámci histologických podskupín.
Pacienti liečení pemetrexedom a cisplatinou potrebovali menej transfúzií (16,4 % verzus 28,9 %, p < 0,001), transfúzií červených krviniek (16,1 % oproti 27,3 %, p < 0,001) a transfúzií krvných doštičiek (1,8 % oproti 4,5 %, p = 0,002). Pacienti potrebovali tiež podávanie nižších dávok erytropoetínu/darbopoetínu (10,4 % verzus 18,1 %, p < 0,001), G-CSF/GM-CSF (3,1 % oproti 6,1 %, p = 0,004) a liekov s obsahom železa (4,3 % oproti 7,0 %, p = 0,021)
.NSCLC,udržiavacialiečbaJMENMulticentrická, randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia fázy 3 (JMEN), porovnávala účinnosť a bezpečnosť udržiavacej liečby pemetrexedom spolu s najlepšou možnou podpornou liečbou (BSC) (n = 441) a podávaním placeba spolu s BSC (n = 222) u pacientov s lokálne pokročilým (štádium IIIB) alebo metastázujúcim (štádium IV) nemalobunkovým karcinómom obsahujúcou cisplatinu alebo karboplatinu v kombinácii s gemcitabínom, paklitaxelom
alebo docetaxelom. Kombinovaná liečba obsahujúca v prvej línii v dvojkombináciu s pemetrexedom
nebola zahrnutá. Všetci pacienti, ktorí sa zúčastnili tejto štúdie mali ECOG výkonnostný stav
0 alebo 1. Udržiavacia liečba sa pacientom podávala do progresie choroby. Účinnosť a bezpečnosť sa merali od začiatku randomizácie po dokončení (indukčnej) terapie prvej línie. Stredná hodnota počtu cyklov podaných pacientom bola 5 cyklov udržiavacej liečby pemetrexedom a 3,5 cyklu podávania placeba. Celkovo 213 pacientov (48,3 %) dokončilo ≥ 6 cyklov a 103 pacientov (23,4 %) dokončilo ≥
10 cyklov liečby pemetrexedom.
Štúdia dosiahla svoj primárny cieľ a preukázala štatisticky významné zlepšenie PFS v skupine
s pemetrexedom oproti skupine s placebom (n = 581, nezávisle hodnotená populácia, medián 4,0 mesiacov, resp. 2,0 mesiacov) (pomer rizík = 0,60, 95 % CI = 0,49 – 0,73, p < 0,00001). Nezávislé hodnotenie pacientských skenov potvrdilo závery hodnotenia PFS zo strany skúšajúcich. Stredná hodnota celkovej doby prežitia (OS) pre celú populáciu (n = 663) bola v skupine s pemetrexedom
13,4 mesiacov a v skupine s placebom 10,6 mesiacov, pomer rizík = 0,79 (95 % CI = 0,65 – 0,95;
p = 0,01192).
V súhlase s inými štúdiami s pemetrexedom sa v štúdii JMEN pozoroval rozdiel účinnosti s ohľadom na histológiu NSCLC. U pacientov s NSCLC iného histologického typu ako prevažne skvamózneho
(n = 430, nezávisle hodnotená populácia) bola stredná hodnota celkovej doby prežívania bez progresie
(PFS) pri pemetrexede 4,4 mesiace a v skupine s placebom 1,8 mesiaca, pomer rizík = 0,47; 95% CI
= 0,37 – 0,60, p = 0,00001. Stredná hodnota celkovej doby prežitia (OS) u pacientov s NSCLC iného histologického typu ako prevažne skvamózneho (n = 481) bola v skupine s pemetrexedom 15,5 mesiacov a v skupine s placebom 10,3 mesiacov (pomer rizík = 0,70, 95 % CI = 0,56 – 0,88,
p = 0,002). Stredná hodnota (OS) vrátane indukčnej fázy bola u pacientov s NSCLC iného histologického typu ako prevažne skvamózneho v skupine s pemetrexedom 18,6 mesiacov a skupine s placebom 13,6 mesiacov pomer rizík = 0,71; (95 % CI = 0,56 – 0,88; p = 0,002).
U pacientov s karcinómom skvamózneho histologického typu nenaznačujú výsledky PFS ani OS
výhodu liečby pemetrexedom oproti placebu.
Medzi histologickými podskupinami sa v bezpečnostnom profile pemetrexedu nepozorovali žiadne klinicky signifikantné rozdiely.
JMEN: Kaplanova Meierova krivka doby prežívania bez progresie (PFS) a celkovej doby prežitia u pacientov s NSCLC iného histologického typu, ako prevažne skvamózneho, užívajúcich pemetrexed alebo placeboPARAMOUNTMutlicentrická, randomizovaná, dvojito zaslepená, placebom kontrolovaná štúdia fázy 3 (PARAMOUNT) porovnávala účinnosť a bezpečnosť pokračovacej udržiavacej liečby pemetrexedom s BSC (n = 359) oproti liečbe placebom s BSC (n = 180) u pacientov s lokálne pokročilým (v štádiu IIIB) alebo metastatickým (v štádiu IV) NSCLC iného histologického typu, ako prevažne
zo skvamóznych buniek, u ktorých nedošlo k progresii ochorenia po 4 cykloch prvej línie liečby
dvojkombináciou pemetrexedu s cisplatinou. Z celkového počtu 939 pacientov liečených pemetrexedom v kombinácii s cisplatinou bolo 539 pacientov randomizovaných na udržiavaciu liečbu pemetrexedom alebo placebom. Z randomizovaných pacientov odpovedalo na liečbu 44,9 % úplne/čiastočne a u 51,9 % došlo ku stabilizácii ochorenia po liečbe dvojkombináciou pemetrexedu
s cisplatinou. Pacienti, ktorí boli randomizovaní na udržiavaciu liečbu museli mať výkonnostný stav
ECOG 0 alebo 1. Medián doby trvania od začiatku liečby pemetrexedom spolu s cisplatinou
do začiatku udržiavacej liečby bol 2,96 mesiacov rovnako v skupine s pemetrexedom aj v skupine s placebom. Randomizovaní pacienti dostávali udržiavaciu liečbu kým trvala progresia ochorenia. Účinnosť a bezpečnosť sa merali od randomizácie po ukončenie prvej línie (indukčnej) liečby. Stredné hodnoty počtu podaných cyklov boli 4 cykly udržiavacej liečby pemetrexedom a 4 cykly placeba. Celkovo ukončilo ≥ 6 cyklov udržiavacej liečby pemetrexedom 169 pacientov (47,1 %), čo predstavovalo minimálne 10 úplných cyklov s pemetrexedom.
Štúdia dosiahla svoj primárny cieľ a preukázala štatisticky významné zlepšenie PFS v skupine
s pemetrexedom oproti skupine s placebom (N = 472, nezávisle hodnotená populácia, medián 3,9 mesiacov resp. 2,6 mesiaca) (pomer rizík = 0,64, 95 % CI = 0,51 – 0,81, p < 0,0002). Nezávislé hodnotenie pacientskych skenov potvrdilo závery hodnotenia PFS zo strany skúšajúcich.
U randomizovaných pacientov, podľa meraní od začiatku indukčnej liečby prvej línie pemetrexedom s cisplatinou, bol podľa hodnotení skúšajúcich medián PFS 6,9 mesiaca v skupine s pemetrexedom
a 5,6 mesiaca v skupine s placebom (pomer rizík = 0,59, 95 % CI = 0,47 – 0,74).
Liečba pemetrexedom, následne po indukčnej liečbe pemetrexedom a cisplatinou (4 cykly), bola štatisticky lepšia než liečba placebom pre OS (medián 13,9 mesiacov oproti 11,0 mesiacom, pomer rizík = 0,78; 98 % CI = 0,64 – 0,96; p = 0,0195). V čase tejto konečnej analýzy prežitia bolo nažive alebo sa stratilo z pozorovania 28,7 % pacientov v ramene s pemetrexedom oproti 21,7 % v ramene s placebom. Relatívna liečebná efektivita pemetrexedu bola vnútorne konzistentná medzi
podskupinami (vrátane štádia ochorenia, odpovede na indukčnú liečbu, ECOG PS, fajčiarskeho stavu, pohlavia , histológie a veku) a podobná k tej, ktorá bola pozorovaná v neupravených analýzach OS
a PFS. 1-ročné a 2- ročné prežívanie u pacientov užívajúcich pemetrexed bolo 58 % a 32 %
oproti 45 % a 21 % u pacientov s placebom. Medián OS od začiatku prvolíniovej indukčnej liečby
s pemetrexedom a cisplatinou bol 16,9 mesiacov u pacientov v ramene s pemetrexedom oproti 14,0 mesiacov v ramene s placebom (pomer rizík = 0,78; 95 % CI = 0,64 – 0,96). Percento pacientov, ktorí po ukončení štúdie pokračovali v liečbe bolo 64,3 % pre pemetrexed a 71,7 % pre placebo.
PARAMOUNT: Kaplanova Meierova krivka doby prežívania bez progresie (PFS) a celkového prežívania (Overall Survival) OS u pacientov s NSCLC iného histologického typu, ako prevažne skvamóznych buniek, pokračujúcich v udržiavacej liečbe pemetrexedom alebo s placebom (merané od randomizácie)
Bezpečnostné profily udržiavacej liečby pemetrexedom z dvoch klinických štúdií JMEN
a PARAMOUNT boli podobné.
5.2 Farmakokinetické vlastnosti
Farmakokinetické vlastnosti pemetrexedu po podaní lieku v monoterapii boli hodnotené u 426
pacientov s rozličnými malígnymi solídnymi tumormi v dávkach od 0,2 do 838 mg/m2 podaných
v infúzii počas 10 minút. Distribučný objem pemetrexedu v ustálenom stave je 9 l/m2. Štúdie in vitro ukazujú, že približne 81 % pemetrexedu sa viaže na plazmatické proteíny. Táto väzba nebola výrazne ovplyvnená rôznymi stupňami renálneho poškodenia. Pemetrexed sa podrobuje v obmedzenej miere pečeňovému metabolizmu. Pemetrexed je primárne eliminovaný močom, pričom 70 % až 90 % dávky sa vylúči močom v nezmenenej forme v priebehu prvých 24 hodín od podania. Štúdie in vitro naznačujú, že pemetrexed sa aktívne vylučuje pomocou OAT3 (organického aniónového
transportéra).
Celkový systémový klírens pemetrexedu je 91,8 ml/min a eliminačný polčas plazmy je 3,5 hodín,
u pacientov s normálnou obličkovou funkciou (klírens kreatinínu 90 ml/min). Variabilita v klírense medzi pacientmi je mierna, a to 19,3 %. Celková systémová expozícia pemetrexedu (AUC)
a maximálna plazmatická koncentrácia sa proporcionálne zvyšujú s dávkou. Farmakokinetika pemetrexedu je rovnaká aj po viacerých liečebných cykloch.
Farmakokinetické vlastnosti pemetrexedu nie sú ovplyvnené súčasným podávaním cisplatiny. Suplementácia perorálnou kyselinou listovou a intramuskulárnym vitamínom B12 neovplyvňujú farmakokinetiku pemetrexedu.
5.3 Predklinické údaje o bezpečnosti
Podanie pemetrexedu gravidným myšiam viedlo k zníženiu schopnosti vývoja plodu, zníženiu hmotnosti plodu, nekompletnej osifikácii niektorých kostných štruktúr a k rázštepu podnebia.
Podanie pemetrexedu samcom myší viedlo k reprodukčnej toxicite charakterizovanej redukciou výskytu fertility a testikulárnou atrofiou. V 9-mesačnej štúdii s použitím intravenóznej bolusovej injekcie vykonanej na bígloch bol pozorovaný testikulárny nález (degenerácia/nekróza semenotvorného epitelu). To naznačuje, že pemetrexed môže poškodiť mužskú fertilitu. Ženská fertilita nebola skúmaná.
Pemetrexed nebol mutagénny v in vitro chromozomálnom aberačnom teste u ovariálnych buniek čínskych škrečkov, ani v Amesovom teste. V mikronukleárnom teste in vivo u myší bolo zistené, že pemetrexed je klastogénny.
Štúdie hodnotiace karcinogénny potenciál pemetrexedu neboli vykonané.
6. FARMACEUTICKÉ INFORMÁCIE
6.1 Zoznam pomocných látok
monothioglycerol
hydroxid sodný (na úpravu pH)
voda na injekcie
6.2 Inkompatibility
Pemetrexed je fyzikálne inkompatibilný s rozpúšťadlami obsahujúcimi vápnik vrátane laktátového Ringerovho roztoku a Ringerovho roztoku. Nevykonali sa štúdie na iné kompatibility, preto sa tento liek nesmie miešať s inými liekmi.
6.3 Čas použiteľnosti
N
eotvorená injekčná liekovka
2 roky
Zriedený roztok
Chemická a fyzikálna stabilita infúznych roztokov pemetrexedu bola dokázaná počas 24 hodín, ak sa
uchováva pri teplote do 2 °C až 8 °C.
Z mikrobiologického hľadiska sa liek musí použiť ihneď. Ak sa nepoužije ihneď, za čas uchovávania a podmienky pred použitím je zodpovedný používateľ a nemá byť dlhší ako 24 hodín pri teplote 2 °C až 8 °C.
6.4 Špeciálne upozornenia na uchovávanie
Tento liek nevyžaduje žiadne špeciálne podmienky na uchovávanie. Podmienky na uchovávanie lieku po zriedení, pozri časť 6.3.
6.5 Druh obalu a obsah balenia
Priehľadná injekčná liekovka z oxidu kremičitého typu I s brómbutylovou gumenou zátkou
a hliníkovým tesnením s plastovým otváracím vrchom. Injekčné liekovky môžu byť uložené v ochranných návlekoch ONCO-TAIN.
Jedna injekčná liekovka obsahuje 4 ml, 20 ml alebo 40 ml koncentrátu. Veľkosti balenia
1 x 4 ml injekčná liekovka (100 mg/4 ml)
1 x 20 ml injekčná liekovka (500 mg/20 ml)
1 x 40 ml injekčná liekovka (1 000 mg/40 ml)
Na trh nemusia byť uvedené všetky veľkosti balenia.
6.6 Špeciálne opatrenia na likvidáciu a iné zaobchádzanie s liekom
1. Použite aseptickú techniku počas riedenia pemetrexedu na podanie intravenóznej infúzie.
2. Vypočítajte dávku a počet potrebných injekčných liekoviek s Pemetrexedom Hospira. Každá injekčná liekovka obsahuje väčšie množstvo pemetrexedu na uľahčenie prenosu označenej dávky.
3. Príslušný objem koncentrátu pemetrexedu sa musí nariediť na 100 ml s 0,9 % (9 mg/ml) injekčným roztokom chloridu sodného (9 mg/ml) bez použitia konzervačných prísad a podať ako intravenóznu infúziu počas 10 minút.
4. Infúzne roztoky pemetrexedu pripravené podľa vyššie uvedeného návodu sú kompatibilné s polyvinylchloridovými a polyolefínovými infúznymi setmi a infúznymi vakmi.
5. Lieky na parenterálnu aplikáciu sa musia pred aplikáciou vizuálne skontrolovať na prítomnosť drobných častíc a zmenu farby. V prípade prítomnosti drobných častíc neaplikujte.
6. Roztok pemetrexedu je určený len na jedno použitie. Všetok nepoužitý liek alebo odpad vzniknutý z lieku sa má zlikvidovať v súlade s národnými požiadavkami.
Bezpečnostné opatrenia pri príprave a podávaní lieku
Tak ako pri iných potenciálne toxických protinádorových liekoch, musí sa s infúznymi roztokmi
pemetrexedu zaobchádzať opatrne. Pri ich príprave sa odporúča použitie rukavíc. Ak sa roztok dostane do kontaktu s kožou, umyte kožu ihneď a dôkladne mydlom a vodou. Ak sa roztok pemetrexedu dostane do kontaktu so sliznicami, prepláchnite sliznice dôkladne vodou. Pemetrexed nie je vezikancium. V prípade úniku pemetrexedu mimo žilu neexistuje špecifické antidotum. Bolo popísaných niekoľko prípadov úniku pemetrexedu mimo žilu, ktoré hodnotiaci lekár nepovažoval
za závažné. Únik lieku mimo žilu musí byť liečený miestnymi štandardnými postupmi ako pri iných nevezikanciách.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCIIPfizer Europe MA EEIG Boulevard de la Plaine 17
1050 Bruxelles
Belgicko
8. REGISTRAČNÉ ČÍSLAEU/1/15/1057/004
EU/1/15/1057/005
EU/1/15/1057/006
9. DÁTUM PRVEJ REGISTRÁCIE/PREDĹŽENIA REGISTRÁCIEDátum prvej registrácie: 20. novembra 2015
Dátum posledného predĺženia registrácie: 10. augusta 2020
10. DÁTUM REVÍZIE TEXTUPodrobné informácie o tomto lieku sú dostupné na internetovej stránke Európskej agentúry pre lieky
http://www.ema.europa.eu.