
B.V. a peginterferónom alfa-2b alebo interferónom alfa-2b ukončiť a pacienta odporučiť do náležitej psychiatrickej starostlivosti.
Pacienti s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením: Ak sa liečba Ribavirinom Teva Pharma B.V. v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b považuje za nutnú u dospelých pacientov s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením, môže sa začať až po zaistení náležitej individuálnej diagnostiky a liečby psychiatrického ochorenia. Použitie Ribavirinu Teva Pharma B.V. a interferónu alfa-2b je u detí a mladistvých s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením kontraindikované (pozri časť
4.3).
Z výsledkov klinických štúdií vyplýva, že použitie ribavirínu v monoterapii nie je účinné, a že
ribavirín sa nesmie užívať samotný. Bezpečnosť a účinnosť kombinovanej liečby sa preukázala iba pri použití ribavirínu spolu s injekčným roztokom peginterferónu alfa-2b alebo interferónu alfa-2b.
Všetkým pacientom, ktorí sa zúčastnili na štúdiách chronickej hepatitídy C, sa pred zaradením do štúdie vykonala biopsia pečene, ale v niektorých prípadoch (t.j. u pacientov s genotypom 2 a 3) je liečba možná bez histologického overenia. V aktuálnych odporúčaniach pre liečbu si treba overiť, či je biopsia pečene pred začatím liečby potrebná.
Riziko teratogenity:
Pacientky: Ribavirin Teva Pharma B.V. nesmú užívať gravidné ženy (pozri časť 4.3). Veľký dôraz sa musí klásť na to, aby sa pacientky vyhli otehotneniu (pozri časti 4.6 a 5.3).
Pacienti a ich partnerky: Veľký dôraz sa musí klásť na to, aby sa partnerky pacientov užívajúcich ribavirín vyhli otehotneniu (pozri časti 4.6 a 5.3).
Hemolýza: V klinických štúdiách sa pokles hladín hemoglobínu na < 10 g/dl pozoroval až u 14 %
dospelých pacientov a 7 % detí a mladistvých, ktorí sa liečili ribavirínom v kombinácii
s peginterferónom alfa-2b (iba dospelí) alebo interferónom alfa-2b (dospelí a deti alebo mladiství). Hoci ribavirín nemá priame účinky na kardiovaskulárny systém, anémia súvisiaca s liečbou ribavirínom môže viesť k zhoršeniu funkcie srdca alebo k exacerbácii príznakov koronárneho ochorenia, prípadne k obom. Ribavirín sa preto musí podávať opatrne pacientom s už jestvujúcim ochorením srdca (pozri časť 4.3). Funkčný stav srdca sa musí vyhodnotiť ešte pred začiatkom liečby a klinicky monitorovať počas nej; ak dôjde k akémukoľvek zhoršeniu, liečba sa musí ukončiť (pozri časť 4.2).
Kardiovaskulárny systém: Dospelých pacientov s anamnézou kongestívneho srdcového zlyhania, infarktu myokardu a/alebo s minulými alebo súčasnými poruchami srdcového rytmu je nutné prísne sledovať. Pred začiatkom liečby, ako aj počas nej, sa odporúča urobiť pacientom s už jestvujúcimi kardiálnymi abnormalitami elektrokardiogram. Srdcové arytmie (predovšetkým supraventrikulárne) zvyčajne priaznivo reagujú na konvenčnú liečbu, ale môžu si vyžiadať ukončenie liečby. Údaje u detí alebo mladistvých s anamnézou ochorenia srdca nie sú k dispozícii.
Akútna precitlivenosť: Ak vznikne akútna reakcia z precitlivenosti (napr. urtikária, angioedém, bronchokonstrikcia, anafylaxia), musí sa liečba Ribavirinom Teva Pharma B.V. ihneď ukončiť a začať náležitá medikamentózna liečba. Prechodné vyrážky nevyžadujú prerušenie liečby.
Očné zmeny: Ribavirín sa používa v kombinovanej liečbe s alfa interferónmi. Pri kombinovanej liečbe s alfa interferónmi sa v zriedkavých prípadoch hlásila retinopatia zahŕňajúca retinálne krvácanie, vatovité ložiská, papiloedém, neuropatiu očného nervu a obštrukciu retinálnej tepny alebo žily, čo môže mať za následok stratu videnia. Všetkým pacientom sa musí pred začiatkom liečby urobiť očné vyšetrenie. Každý pacient, ktorý sa sťažuje na zhoršenie alebo stratu videnia, musí podstúpiť bezodkladné a kompletné očné vyšetrenie. Pacienti s už jestvujúcimi oftalmologickými poruchami (napr. s diabetickou alebo hypertenznou retinopatiou) musia počas kombinovanej liečby s alfa interferónmi podstupovať pravidelné oftalmologické vyšetrenia. Kombinovaná liečba s alfa interferónmi sa má ukončiť u pacientov, u ktorých vzniknú nové alebo sa zhoršia jestvujúce oftalmologické poruchy.
Funkcia pečene: Všetkých pacientov, u ktorých počas liečby vzniknú významné funkčné abnormality pečene, je nutné prísne sledovať. Liečbu treba ukončiť u pacientov, u ktorých sa predlžujú markery koagulácie, čo môže poukazovať na dekompenzáciu pečene.
Špecifické doplnkové sledovanie detí a mladistvých
Rast a vývoj: Počas 1-ročnej liečby sa zistil pokles rýchlosti lineárneho rastu (priemerný pokles
percentilu o 9 %) a pokles rýchlosti prírastku telesnej hmotnosti (priemerný pokles percentilu o 13 %). Počas 6-mesačného následného sledovania po liečbe sa zaznamenalo celkové zvrátenie týchto trendov. Avšak na základe predbežných údajov zo štúdie zameranej na dlhodobé následné sledovanie sa
u 12 (14 %) z 84 detí zistil pokles percentilu rýchlosti lineárneho rastu o > 15, pričom u 5 (6 %) z nich bol pokles percentilu o > 30, a to napriek tomu, že boli už viac ako 1 rok bez liečby. Výsledky predklinickej štúdie toxicity u mláďat navyše preukázali mierne, od dávky závislé spomalenie celkového rastu u novorodených potkanov, ktorým sa podával ribavirín (pozri časť 5.3). Pred začiatkom liečby sa preto má u malých detí zhodnotiť pomer medzi rizikom a prínosom kombinovanej liečby ribavirínom a interferónom alfa-2b. Lekárom sa odporúča sledovať rast detí, ktoré užívajú ribavirín v kombinácii s interferónom alfa-2b. Údaje o dlhodobých účinkoch na rast a vývoj a na pohlavné dozrievanie nie sú k dispozícii.
Sledovanie funkcie štítnej žľazy: Približne u 12 % detí liečených ribavirínom a interferónom alfa-2b došlo k vzostupu hladiny TSH. U ďalších 4 % došlo k ich prechodnému poklesu pod dolnú hranicu referenčného rozpätia. Hladiny TSH sa musia vyšetriť pred začiatkom liečby interferónom alfa-2b
a všetky v tom čase zistené funkčné abnormality štítnej žľazy sa musia liečiť konvenčnými liekmi. Liečba interferónom alfa-2b sa môže začať, ak je možné hladiny TSH liekmi udržiavať v referenčnom rozpätí. Počas liečby ribavirínom a interferónom alfa-2b sa pozorovala dysfunkcia štítnej žľazy. Ak sa zistia funkčné abnormality štítnej žľazy, má sa stav štítnej žľazy pacienta vyšetriť a liečiť tak, ako je to klinicky vhodné. Deti a mladiství sa majú každé 3 mesiace monitorovať kvôli dôkazu dysfunkcie
štítnej žľazy (napr. hladiny TSH).
Súbežná infekcia HCV/HIV:
Mitochondriálna toxicita a laktátová acidóza: U HIV-pozitívnych jedincov súbežne infikovaných HCV, ktorí dostávajú liečbu nukleozidovými inhibítormi reverznej transkriptázy (NRTI) (najmä ddI a d4T) a kombinovanú liečbu interferónom alfa-2b/ribavirínom, je potrebná opatrnosť. Lekári majú pri podávaní ribavirínu HIV-pozitívnym pacientom liečeným NRTI dôkladne sledovať markery mitochondriálnej toxicity a laktátovej acidózy. Zvlášť:
- sa neodporúča súbežné podávanie Ribavirinu Teva Pharma B.V. a didanozínu, a to kvôli riziku mitochondriálnej toxicity (pozri časť 4.5).
- sa treba vyhnúť súbežnému podávaniu Ribavirinu Teva Pharma B.V. a stavudínu, aby sa minimalizovalo riziko prekrývajúcej sa mitochondriálnej toxicity.
Dekompenzácia pečene u pacientov súbežne infikovaných HCV/HIV s pokročilou cirhózou: Koinfikovaní pacienti s pokročilou cirhózou, ktorí dostávajú vysoko aktívnu antiretrovírusovú liečbu (HAART), môžu byť vystavení zvýšenému riziku dekompenzácie pečene a smrti. Pridanie liečby
alfa interferónmi, samotnými alebo v kombinácii s ribavirínom, môže v tejto podskupine pacientov uvedené riziko ešte viac zvýšiť. Ďalšie predliečebné faktory u koinfikovaných pacientov, ktoré sa môžu spájať s vyšším rizikom dekompenzácie pečene, zahŕňajú liečbu didanozínom a zvýšené koncentrácie bilirubínu v sére.
Koinfikovaných pacientov, ktorí sú liečení tak antiretrovirotikami (ARV), ako aj liekmi proti hepatitíde, treba prísne sledovať a počas liečby vyhodnocovať ich Childovo-Pughovo skóre.
U pacientov, u ktorých dôjde k dekompenzácii pečene, sa má liečba proti hepatitíde ihneď ukončiť
a liečba ARV prehodnotiť.
Hematologické abnormality u pacientov súbežne infikovaných HCV/HIV:
Pacienti súbežne infikovaní HCV/HIV, ktorí dostávajú liečbu peginterferónom alfa-2b/ribavirínom a HAART, môžu byť vystavení zvýšenému riziku vzniku hematologických abnormalít (ako je neutropénia, trombocytopénia a anémia) v porovnaní s pacientmi infikovanými iba HCV. Hoci väčšina prípadov sa dá zvládnuť znížením dávky, v tejto skupine pacientov sa má pristúpiť k prísnemu sledovaniu hematologických parametrov (pozri časť 4.2 a nižšie „Laboratórne vyšetrenia“ a časť 4.8). Pacienti liečení ribavirínom a zidovudínom sú vystavení zvýšenému riziku vzniku anémie; preto sa súbežné používanie ribavirínu a zidovudínu neodporúča (pozri časť 4.5).
Pacienti s nízkym počtom CD4 buniek:
U pacientov súbežne infikovaných HCV/HIV sú k dispozícii obmedzené údaje o účinnosti
a bezpečnosti (N = 25) u jedincov s počtom CD4 buniek nižším ako 200 buniek/µl. Preto je pri liečbe pacientov s nízkym počtom CD4 buniek nutná opatrnosť.
Prečítajte si, prosím, príslušný súhrn charakteristických vlastností antiretrovírusových liekov, ktoré sa majú užívať súbežne s liečbou HCV, aby ste dokázali rozpoznať a zvládnuť toxicitu špecifickú pre jednotlivé lieky a možné prekrývanie sa toxicity s ribavirínom a peginterferónom alfa-2b.
Dentálne a periodontálne ochorenia: U pacientov, ktorí dostávajú kombinovanú liečbu ribavirínom
a peginterferónom alfa-2b alebo interferónom alfa-2b, sa hlásili dentálne a periodontálne ochorenia, ktoré môžu viesť k vypadávaniu zubov. Suchosť v ústach môže mať navyše škodlivý účinok na zuby a sliznicu úst počas dlhodobej liečby kombináciou ribavirínu a peginterferónu alfa-2b alebo interferónu alfa-2b. Pacienti si majú dvakrát denne dôkladne čistiť zuby a pravidelne absolvovať
zubné prehliadky. Niektorí pacienti môžu navyše trpieť vracaním. Ak sa takáto reakcia vyskytne, treba im odporučiť, aby si po vracaní dôkladne vypláchli ústa.
Laboratórne vyšetrenia: Pred začiatkom liečby sa musia u všetkých pacientov vykonať štandardné hematologické a biochemické vyšetrenia (kompletný krvný obraz [complete blood count, CBC]
a diferenciálny krvný obraz, počet trombocytov, hladiny elektrolytov, hladina kreatinínu v sére, funkčné vyšetrenia pečene, hladina kyseliny močovej). Pred začatím liečby ribavirínom sa môžu považovať za prijateľné nasledujúce predliečebné hodnoty:
Hemoglobín Dospelí: ≥ 12 g/dl (ženy); ≥ 13 g/dl (muži)
Deti: ≥ 11 g/dl (dievčatá); ≥ 12 g/dl (chlapci) Trombocyty ≥ 100 000/mm3
Počet neutrofilov ≥ 1 500/mm3
Laboratórne vyšetrenia sa majú vykonať v 2. a 4. týždni liečby a potom v pravidelných intervaloch podľa klinickej potreby.
Ženy vo fertilnom veku: Pacientky sa musia podrobiť rutinnému tehotenskému testu každý mesiac počas liečby a ešte štyri mesiace po jej skončení. Partnerky pacientov sa musia podrobiť rutinnému tehotenskému testu každý mesiac počas liečby a ešte sedem mesiacov po jej skončení (pozri časť 4.6).
Počas liečby ribavirínom sa môže v dôsledku hemolýzy zvýšiť hladina kyseliny močovej;
predisponovaní pacienti sa preto musia dôkladne sledovať kvôli možnému vzniku dny.
4.5 Liekové a iné interakcie
Výsledky štúdií in vitro na preparátoch mikrozómov ľudskej aj potkanej pečene ukázali, že metabolizmus ribavirínu nie je sprostredkovaný enzýmami cytochrómu P450. Ribavirín neinhibuje enzýmy cytochrómu P450. Štúdie toxicity nepreukázali indukciu pečeňových enzýmov ribavirínom. Z tohto dôvodu existuje minimálna možnosť vzniku interakcií na úrovni enzýmu P450.
Neuskutočnili sa štúdie interakcií medzi ribavirínom a inými liekmi, s výnimkou peginterferónu alfa-2b, interferónu alfa-2b a antacíd.
Interferón alfa-2b: Vo farmakokinetickej štúdii s opakovaným podávaním sa nezaznamenali farmakokinetické interakcie medzi ribavirínom a peginterferónom alfa-2b alebo interferónom alfa-2b.
Antacidá: Biologická dostupnosť ribavirínu podaného v dávke 600 mg sa pri súbežnom podaní antacida s obsahom horčíka, hliníka a simetikónu znížila; hodnota AUCtf sa znížila o 14 %. Je možné, že znížená biologická dostupnosť v tejto štúdii bola dôsledkom predĺženého času pasáže ribavirínu alebo zmeny pH. Táto interakcia sa nepovažuje za klinicky významnú.
Analógy nukleozidov: Použitie analógov nukleozidov, samotných alebo v kombinácii s inými nukleozidmi, viedlo k vzniku laktátovej acidózy. Farmakologické údaje ukazujú, že ribavirín
v podmienkach in vitro zvyšuje hladiny fosforylovaných metabolitov purínových nukleozidov. Táto aktivita môže zvyšovať riziko laktátovej acidózy vyvolanej analógmi purínových nukleozidov
(napr. didanozín alebo abakavir). Súbežné podávanie ribavirínu a didanozínu sa neodporúča. Hlásili sa prípady mitochondriálnej toxicity, najmä laktátovej acidózy a pankreatitídy, pričom niektoré z nich
boli smrteľné (pozri časť 4.4).
Bola hlásená exacerbácia anémie spôsobená ribaviríom, keď bol zidovudín súčasťou terapeutického režimu používaného na liečbu HIV, aj keď presný mechanizmus ešte nie je objasnený. Súbežné používanie ribavirínu so zidovudínom sa neodporúča kvôli zvýšenému riziku anémie (pozri časť 4.4). Má sa zvážiť nahradenie zidovudínu v režime kombinovanej antiretrovírusovej liečbe, ak zidovudín už bol nasadený. Toto je obzvlášť dôležité u pacientov so známou anamnézou anémie vyvolanej zidovudínom.
V dôsledku dlhého polčasu pretrváva možnosť vzniku interakcií ešte 2 mesiace (päť polčasov ribavirínu) po ukončení liečby ribavirínom (pozri časť 5.2).
Nepreukázalo sa, že by ribavirín interagoval s nenukleozidovými inhibítormi reverznej transkriptázy alebo s inhibítormi proteáz.
4.6 Gravidita a laktácia
Použitie Ribavirinu Teva Pharma B.V. je kontraindikované počas gravidity.
Predklinické údaje:
- Fertilita: V štúdiách na zvieratách vyvolal ribavirín reverzibilné účinky na spermatogenézu
(pozri časť 5.3).
- Teratogenita: Významný teratogénny a/alebo embryocídny potenciál ribavirínu sa preukázal
u všetkých zvieracích druhov, na ktorých sa vykonali adekvátne štúdie, a vyskytoval sa už pri takých nízkych dávkach, ako je jedna dvadsatina dávky odporúčanej pre ľudí (pozri časť 5.3).
- Genotoxicita: Ribavirín indukuje genotoxicitu (pozri časť 5.3).
Pacientky: Ribavirin Teva Pharma B.V. nesmú užívať gravidné ženy (pozri časti 4.3, 4.4 a 5.3). Veľký dôraz sa musí klásť na to, aby sa pacientky vyhli otehotneniu. Liečba ribavirínom sa nesmie začať, pokiaľ sa tesne pred začiatkom liečby nezíska negatívny výsledok tehotenského testu. Tak ženy vo fertilnom veku, ako aj ich partneri musia používať účinnú antikoncepciu počas liečby a ešte štyri mesiace po ukončení liečby, pričom v tomto období sa musí každý mesiac robiť rutinný tehotenský
test (pozri časť 4.4). Ak pacientka otehotnie počas liečby alebo do štyroch mesiacov po ukončení liečby, musí sa upozorniť na významné teratogénne riziko ribavirínu pre plod.
Pacienti a ich partnerky: Veľký dôraz sa musí klásť na to, aby sa partnerky pacientov užívajúcich
Ribavirin Teva Pharma B.V. vyhli otehotneniu (pozri časti 4.3, 4.4 a 5.3). Ribavirín sa hromadí
v bunkách a len veľmi pomaly sa vylučuje z organizmu. Nie je známe, či ribavirín, ktorý je obsiahnutý v sperme, bude vykazovať svoje potenciálne teratogénne alebo genotoxické účinky na ľudské embryo/plod. Hoci údaje o približne 300 prospektívne sledovaných gravidných ženách, ktorých partneri užívali ribavirín, nepreukázali v porovnaní s celkovou populáciou zvýšené riziko
malformácie, ani špecifický typ malformácie, pacientom a ich partnerkám sa musí odporučiť, aby každý z nich používal účinnú antikoncepciu počas liečby a ešte sedem mesiacov po liečbe. Muži, ktorých partnerky sú tehotné, musia byť poučení o nutnosti používania prezervatívu, aby minimalizovali možnosť prenosu ribavirínu na partnerku.
Laktácia: Nie je známe, či sa ribavirín vylučuje do ľudského mlieka. Vzhľadom na možnosť
nežiaducich reakcií u dojčených detí sa musí dojčenie pred začiatkom liečby ukončiť.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje
Ribavirin Teva Pharma B.V. nemá žiadny alebo má zanedbateľný vplyv na schopnosť viesť vozidlá a obsluhovať stroje; peginterferón alfa-2b alebo interferón alfa-2b používaný v kombinovanej liečbe však takýto vplyv môže mať. Preto sa pacienti, u ktorých sa počas liečby vyskytne únava, somnolencia alebo zmätenosť, musia upozorniť na to, aby neviedli vozidlo ani neobsluhovali stroje.
4.8 Nežiaduce účinky
Dospelí pacienti:
Bezpečnosť ribavirínu sa hodnotila na základe údajov z troch klinických štúdií u pacientov bez predchádzajúcej expozície interferónom (pacienti predtým neliečení interferónom): dve štúdie skúmali ribavirín v kombinácii s interferónom alfa-2b, jedna štúdia skúmala ribavirín v kombinácii
s peginterferónom alfa-2b.
Pacienti, ktorí sú liečení interferónom alfa-2b a ribavirínom po relapse ochorenia po predchádzajúcej liečbe interferónom, alebo pacienti, ktorí sú liečení kratšiu dobu, pravdepodobne budú mať lepší bezpečnostný profil než je nižšie popísaný.
Nežiaduce reakcie uvedené v tabuľke 4 vychádzajú zo skúseností z klinických štúdií u predtým neliečených dospelých pacientov liečených 1 rok a z obdobia po uvedení lieku na trh. V tabuľke 4 sa kvôli úplnosti uvádzajú aj niektoré nežiaduce reakcie, ktoré sa zvyčajne pripisujú liečbe interferónom, ale ktoré sa hlásili v súvislosti s liečbou hepatitídy C (v kombinácii s ribavirínom). Kvôli nežiaducim reakciám, ktoré možno pripísať monoterapii interferónom, si taktiež treba prezrieť SPC pre lieky
s obsahom peginterferónu alfa-2b a interferónu alfa-2b. V rámci tried orgánových systémov sú nežiaduce reakcie zoradené podľa frekvencie s použitím nasledujúcich kategórií: veľmi časté (≥ 1/10); časté (≥ 1/100 až < 1/10); menej časté (≥ 1/1 000 až < 1/100); zriedkavé (≥ 1/10 000 až < 1/1 000);

veľmi zriedkavé (< 1/10 000); neznáme. V rámci jednotlivých skupín frekvencií sú nežiaduce účinky usporiadané v poradí klesajúcej závažnosti.
Tabuľka 4 Nežiaduce reakcie hlásené počas klinických štúdií alebo v období po uvedení lieku na trh pri podávaní ribavirínu s injekčným roztokom pegylovaného interferónu alfa-2b alebo interferónu alfa-2b
Trieda orgánových systémov Nežiaduce reakcieInfekcie a nákazyVeľmi časté: Vírusová infekcia, faryngitída
Časté: Plesňová infekcia, otitis media, herpes simplex, infekcia močových ciest
Zriedkavé: Pneumónia*
Benígne a malígne nádory, vrátane nešpecifikovaných novotvarov (cysty a polypy)Časté: Nešpecifikovaný novotvar
Poruchy krvi a lymfatického systémuVeľmi časté: Anémia, neutropénia
Časté: Trombocytopénia, lymfadenopatia, lymfopénia
Veľmi zriedkavé: Aplastická anémia*
Neznáme: Izolovaná aplázia červených krviniek, idiopatická trombocytopenická purpura, trombotická trombocytopenická purpura
Poruchy imunitného systémuVeľmi zriedkavé: Sarkoidóza*
Neznáme: Vogtov-Koyanagijo-Haradov syndróm, systémový lupus erythematosus, reumatoidná artritída (nová alebo zhoršená), vaskulitída, akútne reakcie z precitlivenosti zahŕňajúce urtikáriu, angioedém, bronchokonstrikciu, anafylaxiu
Poruchy endokrinného systémuČasté: Hypotyreóza, hypertyreóza
Zriedkavé: Diabetes
Poruchy metabolizmu a výživyVeľmi časté: Anorexia
Časté: Hyperglykémia, hyperurikémia, hypokalciémia, dehydratácia, zvýšená chuť do jedla, smäd
Veľmi zriedkavé: Hypertriglyceridémia*
Psychické poruchyVeľmi časté: Depresia, insomnia, úzkosť, emocionálna labilita
Časté: Samovražedné myšlienky, psychóza, agresívne správanie, zmätenosť, agitovanosť, nervozita, porucha spánku, nezvyčané sny, nezvyčajný plač, apatia, znížené libido
Menej časté: Pokusy o samovraždu
Zriedkavé: Halucinácie
Veľmi zriedkavé: Samovražda*
Neznáme: Zmena duševného stavu
Poruchy nervového systémuVeľmi časté: Bolesť hlavy, závraty, suchosť v ústach, zhoršená koncentrácia
Časté: Ataxia, tremor, parestézia, dysfónia, strata chuti, hypoestézia, hyperestézia, somnolencia, migréna, hypertónia, dysgeúzia
Zriedkavé: Epileptický záchvat (kŕče)*, periférna neuropatia* Veľmi zriedkavé: Cerebrovaskulárne krvácanie*, cerebrovaskulárna
ischémia*, encefalopatia*, polyneuropatia*
Neznáme: Paréza tváre, neuropatia (vrátane mononeuropatií)
Poruchy oka

Časté: Rozmazané videnie, konjunktivitída, bolesť oka, poruchy videnia, porucha slznej žľazy
Zriedkavé: Retinálne krvácanie*, retinopatie (vrátane makulárneho edému)*, obštrukcia retinálnej tepny*, obštrukcia retinálnej žily*, optická neuritída*, papiloedém*, strata zrakovej ostrosti alebo zrakového poľa*, vatovité ložiská*
Poruchy ucha a labyrintuČasté: Vertigo, porucha/strata sluchu, tinitus, bolesť ucha
Poruchy srdca a srdcovej činnostiČasté: Palpitácie, tachykardia
Zriedkavé: Kardiomyopatia*, arytmia*
Veľmi zriedkavé: Infarkt myokardu*, kardiálna ischémia*
Poruchy cievČasté: Hypotenzia, hypertenzia, synkopa, návaly tepla
Veľmi zriedkavé: Periférna ischémia*
Poruchy dýchacej sústavy, hrudníka a mediastínaVeľmi časté: Dyspnoe, kašeľ
Časté: Sinusitída, bronchitída, epistaxa, rinitída, respiračná porucha, kongescia nosovej sliznice, rinorea, neproduktívny kašeľ
Veľmi zriedkavé: Pľúcne infiltráty*, pneumonitída*, intersticiálna pneumonitída*
Poruchy gastrointestinálneho traktuVeľmi časté: Hnačka, vracanie, nauzea, bolesť brucha
Časté: Ulcerózna stomatitída, stomatitída, kolitída, bolesť v pravom hornom kvadrante, dyspepsia, gastroezofageálny reflux*, glositída, krvácanie z ďasien, gingivitída, riedka stolica, zápcha, flatulencia
Zriedkavé: Pankreatitída*
Veľmi zriedkavé: Ischemická kolitída*, ulcerózna kolitída* Neznáme: Periodontálne ochorenie, dentálne ochorenie
Poruchy pečene a žlčových ciestČasté: Hepatomegália, žltačka, hyperbilirubinémia*
Veľmi zriedkavé: Hepatotoxicita (vrátane úmrtí)*
Poruchy kože a podkožného tkanivaVeľmi časté: Alopécia, pruritus, suchosť kože, vyrážka
Časté: Psoriáza, zhoršená psoriáza, ekzém, reakcia z fotosenzitivity, makulopapulárna vyrážka, erytematózna vyrážka, dermatitída, akné, furunkulóza*, erytém, kožné ochorenie, krvná podliatina, zvýšené potenie, nezvyčajná štruktúra vlasov, ochorenie nechtov*
Veľmi zriedkavé: Stevensov-Johnsonov syndróm*, toxická epidermálna nekrolýza*, multiformný erytém*
Poruchy kostrovej a svalovej sústavy a spojivového tkanivaVeľmi časté: Artralgia, myalgia, muskuloskeletárna bolesť
Časté: Artritída
Zriedkavé: Rabdomyolýza*, myozitída*
Poruchy obličiek a močových ciestČasté: Časté močenie, polyúria
Zriedkavé: Zlyhanie obličiek*, renálna insuficiencia* Veľmi zriedkavé: Nefrotický syndróm*
Poruchy reprodukčného systému a prsníkovČasté:
Ženy: amenorea, menorágia, porucha menštruácie, dysmenorea, bolesť prsníkov, ochorenie vaječníka, ochorenie pošvy.
 Muži:
Muži: impotencia, prostatitída
Sexuálna dysfunkcia (nešpecifikovaná)*
Celkové poruchy a reakcie v mieste podaniaVeľmi časté: Zápal v mieste vpichu, reakcia v mieste vpichu, únava, zimnica, horúčka, príznaky podobné chrípke, asténia, podráždenosť
Časté: Bolesť na hrudníku, periférny edém, malátnosť, bolesť
v mieste vpichu, edém tváre* Veľmi zriedkavé: Nekróza v mieste vpichu
Laboratórne a funkčné vyšetreniaVeľmi časté: Zníženie telesnej hmotnosti
Časté: Srdcový šelest, abnormálny nález v moči
* Keďže ribavirín sa vždy predpisuje s liekom s obsahom alfa interferónu a uvedené nežiaduce reakcie na liek zahŕňajú aj tie, ktoré boli hlásené v období po uvedení lieku na trh a pri ktorých nie je možné presne kvantifikovať frekvenciu, vyššie uvedená frekvencia pochádza z klinických štúdií, v ktorých sa používal ribavirín v kombinácii s interferónom alfa-2b (pegylovaným alebo nepegylovaným).
Pokles koncentrácií hemoglobínu o > 4 g/dl sa pozoroval u 30 % pacientov liečených ribavirínom a peginterferónom alfa-2b a u 37 % pacientov liečených ribavirínom + interferónom alfa-2b. Hladiny hemoglobínu klesli pod 10 g/dl až u 14 % dospelých pacientov a 7 % detí a mladistvých liečených ribavirínom v kombinácii s peginterferónom alfa-2b (iba dospelí) alebo interferónom alfa-2b.
Prípady anémie, neutropénie a trombocytopénie boli väčšinou mierne (1. alebo 2. stupeň podľa klasifikácie WHO). U pacientov liečených Ribavirinom Teva Pharma B.V. v kombinácii
s peginterferónom alfa-2b sa vyskytlo niekoľko prípadov závažnejšej neutropénie (3. stupeň podľa WHO: u 39 zo 186 [21 %]; a 4. stupeň podľa WHO: u 13 zo 186 [7 %]); v tejto liečebnej skupine bola u 7 pacientov hlásená aj leukopénia 3. stupňa podľa WHO.
V klinických štúdiách sa u niektorých pacientov liečených Ribavirinom Teva Pharma B.V.
v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b pozorovalo zvýšenie hodnôt kyseliny močovej a nepriameho (nekonjugovaného) bilirubínu, čo súviselo s hemolýzou, ale hodnoty týchto parametrov sa vrátili na predliečebné hodnoty do štyroch týždňov po ukončení liečby.
U pacientov so zvýšenými hladinami kyseliny močovej sa len u veľmi malého počtu pacientov, ktorí dostávali kombinovanú liečbu, vyvinuli klinické znaky dny, pričom žiaden z týchto pacientov nevyžadoval úpravu liečby či vyradenie z klinických štúdií.
Pacienti súbežne infikovaní HCV/HIV:U pacientov súbežne infikovaných HCV/HIV liečených ribavirínom v kombinácii s peginterferónom alfa-2b sa vyskytli aj ďalšie nežiaduce účinky (ktoré neboli hlásené u pacientov iba s jednou infekciou), ktoré boli v štúdiách hlásené s > 5 % frekvenciou: kandidóza ústnej dutiny (14 %), získaná lipodystrofia (13 %), pokles počtu CD4 lymfocytov (8 %), znížená chuť do jedla (8 %), zvýšené hladiny gamaglutamyltransferázy (9 %), bolesť chrbta (5 %), zvýšené hladiny amylázy v krvi (6 %), zvýšené hladiny kyseliny mliečnej v krvi (5 %), cytolytická hepatitída (6 %), zvýšené hladiny lipázy
(6 %) a bolesť končatiny (6 %).
Mitochondriálna toxicita:
U HIV-pozitívnych pacientov, ktorí dostávali liečbu NRTI a kombinovanú liečbu ribavirínom pre súbežnú infekciu HCV, sa hlásila mitochondriálna toxicita a laktátová acidóza (pozri časť 4.4).
Laboratórne hodnoty u pacientov súbežne infikovaných HCV/HIV:
Hoci sa hematologická toxicita, ako je neutropénia, trombocytopénia a anémia, vyskytovala častejšie u pacientov súbežne infikovaných HCV/HIV, väčšina prípadov sa dala zvládnuť úpravou dávky a
v zriedkavých prípadoch bolo nutné predčasné ukončenie liečby (pozri časť 4.4). Hematologické abnormality boli u pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b hlásené častejšie ako u pacientov liečených ribavirínom v kombinácii s interferónom alfa-2b. V štúdii 1 (pozri časť 5.1) sa u pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b pozoroval pokles absolútneho počtu neutrofilov pod 500 buniek/mm3 u 4 % (8/194) pacientov a pokles počtu
trombocytov pod 50 000/mm3 u 4 % (8/194) pacientov. Anémia (hemoglobín < 9,4 g/dl) bola hlásená u 12 % (23/194) pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b.
Pokles počtu CD4 lymfocytov:
Liečba ribavirínom v kombinácii s peginterferónom alfa-2b bola spojená s poklesom absolútneho počtu CD4+ buniek počas prvých 4 týždňov bez zníženia percenta CD4+ buniek. Pokles počtu CD4+ buniek bol po znížení dávky alebo ukončení liečby reverzibilný. Používanie ribavirínu v kombinácii
s peginterferónom alfa-2b nemalo pozorovateľný negatívny vplyv na kontrolu HIV virémie počas liečby alebo následného sledovania. U koinfikovaných pacientov s počtom CD4+ buniek < 200/µl sú k dispozícii obmedzené údaje o bezpečnosti (N = 25) (pozri časť 4.4).
Prečítajte si, prosím, príslušný súhrn charakteristických vlastností antiretrovírusových liekov, ktoré sa majú užívať súbežne s liečbou HCV, aby ste dokázali rozpoznať a zvládnuť toxicitu špecifickú pre jednotlivé lieky a možné prekrývanie sa toxicity s Ribavirinom Teva Pharma B.V. v kombinácii
s peginterferónom alfa-2b.
Deti a mladiství:V klinických štúdiách vykonaných u 118 detí alebo mladistvých vo veku od 3 do 16 rokov ukončilo
6 % pacientov liečbu kvôli nežiaducim udalostiam. Profil nežiaducich udalostí v tejto obmedzenej skupine skúmaných pediatrických pacientov bol celkovo podobný ako u dospelých, hoci iba
u pediatrických pacientov existuje špecifické riziko týkajúce sa inhibície rastu, keďže počas liečby sa pozoroval pokles percentilu výšky (priemerný pokles percentilu rýchlosti rastu o 9 %) a percentilu telesnej hmotnosti (priemerný pokles percentilu o 13 %) (pozri časť 4.4). Počas liečby a 6-mesačného následného sledovania po liečbe boli okrem toho častejšie ako u dospelých (2,4 % oproti 1 %) hlásené samovražedné myšlienky alebo pokusy o samovraždu. Tak ako u dospelých pacientov, aj u detí
a mladistvých sa vyskytovali ďalšie psychiatrické nežiaduce udalosti (napr. depresia, emocionálna labilita a somnolencia) (pozri časť 4.4). U detí a mladistvých sa v porovnaní s dospelými pacientmi navyše častejšie vyskytovali komplikácie v mieste vpichu, horúčka, anorexia, vracanie a emocionálna labilita. Úpravy dávky boli potrebné u 30 % pacientov, najčastejšie kvôli anémii a neutropénii. Hlásené nežiaduce reakcie uvedené v tabuľke 5 vychádzajú zo skúseností z pediatrických klinických štúdií. V rámci tried orgánových systémov sú nežiaduce reakcie zoradené podľa frekvencie s použitím nasledujúcich kategórií: veľmi časté (≥ 1/10); časté (≥ 1/100 až < 1/10). V rámci jednotlivých skupín frekvencií sú nežiaduce účinky usporiadané v poradí klesajúcej závažnosti.
Tabuľka 5 Nežiaduce reakcie hlásené veľmi často a často počas klinických štúdií pri podávaní ribavirínu s injekčným roztokom interferónu alfa-2b u pediatrických pacientov
Trieda orgánových systémov Nežiaduce reakcieInfekcie a nákazyVeľmi časté: Vírusová infekcia, faryngitída
Časté: Plesňová infekcia, bakteriálna infekcia, pľúcna infekcia, otitis media, zubný absces, herpes simplex, infekcia močových ciest, vaginitída, gastroenteritída
Benígne a malígne nádory, vrátane nešpecifikovaných novotvarov (cysty a polypy)Časté: Nešpecifikovaný novotvar
Poruchy krvi a lymfatického systémuVeľmi časté: Anémia, neutropénia
Časté: Trombocytopénia, lymfadenopatia
Poruchy endokrinného systémuVeľmi časté: Hypotyreóza
Časté: Hypertyreóza, virilizmus
Poruchy metabolizmu a výživyVeľmi časté: Anorexia
Časté: Hypertriglyceridémia, hyperurikémia, zvýšená chuť do jedla
Psychické poruchyVeľmi časté: Depresia, insomnia, emocionálna labilita
Časté: Samovražedné myšlienky, agresívna reakcia, zmätenosť, porucha správania, agitovanosť, somnambulizmus, úzkosť,
Poruchy nervového systému
nervozita, porucha spánku, nezvyčané sny, apatia
Veľmi časté: Bolesť hlavy, závraty
Časté: Hyperkinéza, tremor, dysfónia, parestézia, hypoestézia, hyperestézia, zhoršená koncentrácia, somnolencia
Poruchy okaČasté: Konjunktivitída, bolesť oka, poruchy videnia, porucha slznej žľazy
Poruchy cievČasté: Raynaudova choroba, návaly tepla, bledosť
Poruchy dýchacej sústavy, hrudníka a mediastínaČasté: Dyspnoe, tachypnoe, epistaxa, kašeľ, kongescia nosovej sliznice, podráždenie nosovej sliznice, rinorea, kýchanie
Poruchy gastrointestinálneho traktuVeľmi časté: Hnačka, vracanie, nauzea, bolesť brucha
Časté: Ulcerácia v ústnej dutine, ulcerózna stomatitída, stomatitída, bolesť v pravom hornom kvadrante, dyspepsia, glositída, gastroezofageálny reflux, rektálna porucha, gastrointestinálna porucha, zápcha, riedka stolica, bolesť zubov, ochorenie zubov
Poruchy pečene a žlčových ciestČasté: Porucha funkcie pečene
Poruchy kože a podkožného tkanivaVeľmi časté: Alopécia, vyrážka
Časté: Reakcia z fotosenzitivity, makulopapulárna vyrážka, ekzém, akné, kožné ochorenie, ochorenie nechtov, zmena sfarbenia kože, pruritus, suchosť kože, erytém, krvná podliatina, zvýšené potenie
Poruchy kostrovej a svalovej sústavy a spojivového tkanivaVeľmi časté: Artralgia, myalgia, muskuloskeletárna bolesť
Poruchy obličiek a močových ciestČasté: Enuréza, porucha močenia, inkontinencia moču
Poruchy reprodukčného systému a prsníkovČasté:
Ženy: amenorea, menorágia, porucha menštruácie, ochorenie pošvy.
Muži: bolesť semenníkov
Celkové poruchy a reakcie v mieste podaniaVeľmi časté: Zápal v mieste vpichu, reakcia v mieste vpichu, únava, zimnica, horúčka, príznaky podobné chrípke, malátnosť, podráždenosť
Časté: Bolesť na hrudníku, asténia, edém, bolesť v mieste vpichu
Laboratórne a funkčné vyšetreniaVeľmi časté: Spomalenie rýchlosti rastu (nižšia výška a/alebo telesná hmotnosť vzhľadom na daný vek)
Úrazy, otravy a komplikácie liečebného postupuČasté: Lacerácia kože
4.9 PredávkovanieV klinických štúdiách s ribavirínom používaným v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b bolo pri najväčšom hlásenom predávkovaní použitá celková dávka 10 g ribavirínu (50 kapsúl po 200 mg) a 39 MIU interferónu alfa-2b (13 subkutánnych injekcií, každá po
3 MIU), a to v priebehu jedného dňa pri pokuse pacienta o samovraždu. Pacient bol dva dni pozorovaný na pohotovosti a v tomto období sa u neho nezaznamenali žiadne nežiaduce účinky predávkovania.
5. FARMAKOLOGICKÉ VLASTNOSTI
5.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: Priamo účinkujúce antivirotiká, nukleozidy a nukleotidy (okrem inhibítorov reverznej transkriptázy), ATC kód: J05A B04.
Ribavirín je syntetický analóg nukleozidov, ktorý in vitro vykazuje aktivitu proti niektorým RNA a DNA vírusom. Mechanizmus, ktorým ribavirín v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b účinkuje proti HCV, je neznámy. V niekoľkých klinických štúdiách sa skúmalo podávanie perorálnych liekových foriem ribavirínu v monoterapii chronickej hepatitídy C. Výsledky týchto štúdií ukázali, že ribavirín v monoterapii nemal žiaden účinok na elimináciu vírusu hepatitídy (HCV-RNA) ani na zlepšenie histologického nálezu v pečeni po 6 až 12 mesiacoch liečby a po šiestich mesiacoch následného sledovania.
Klinické štúdie s ribavirínom u dospelých
Použitie ribavirínu v kombinovanej liečbe s peginterferónom alfa-2b alebo interferónom alfa-2b sa hodnotilo v niekoľkých klinických štúdiách. Pacienti vhodní pre zaradenie do týchto štúdií mali chronickú hepatitídu C potvrdenú pozitívnym vyšetrením HCV-RNA polymerázovou reťazovou reakciou („polymerase chain reaction assay“, PCR) (> 30 IU/ml), výsledok biopsie pečene zodpovedajúci histologickej diagnóze chronickej hepatitídy nespôsobenej inou príčinou a abnormálne hladiny ALT v sére.
Predtým neliečení pacienti
Tri štúdie skúmali použitie interferónu u predtým neliečených pacientov, v dvoch z nich sa podával ribavirín + interferón alfa-2b (C95-132 a I95-143) a v jednej ribavirín + peginterferón alfa-2b
(C/I98-580). Vo všetkých prípadoch sa jednalo o liečbu v trvaní jedného roka a šesťmesačné následné sledovanie. Pridanie ribavirínu k interferónu alfa-2b viedlo k významnému zvýšeniu miery trvalej odpovede na konci obdobia následného sledovania (41 % oproti 16 %, p < 0,001).
V klinických štúdiách C95-132 a I95-143 sa preukázalo, že kombinovaná liečba
ribavirínom + interferónom alfa-2b je významne účinnejšia ako interferón alfa-2b v monoterapii (zdvojnásobenie miery trvalej odpovede). Kombinovaná liečba znížila aj mieru relapsov. Preukázalo sa to pri všetkých genotypoch HCV, najmä pri genotype 1, pri ktorom sa miera relapsov znížila
o 30 % v porovnaní s interferónom alfa-2b v monoterapii.
V klinickej štúdii C/I98-580 bolo 1 530 predtým neliečených pacientov liečených jeden rok jedným z nasledujúcich kombinovaných režimov:
• Ribavirín (800 mg/deň) + peginterferón alfa-2b (1,5 mikrogramu/kg/týždeň) (n = 511).
• Ribavirín (1 000/1 200 mg/deň) + peginterferón alfa-2b (1,5 mikrogramu/kg/týždeň počas jedného mesiaca a následne 0,5 mikrogramu/kg/týždeň počas 11 mesiacov) (n = 514).
• Ribavirín (1 000/1 200 mg/deň) + interferón alfa-2b (3 MIU trikrát týždenne) (n = 505).
V tejto štúdii bola kombinácia ribavirínu a peginterferónu alfa-2b (1,5 mikrogramu/kg/týždeň) významne účinnejšia ako kombinácia ribavirínu a interferónu alfa-2b, najmä u pacientov infikovaných genotypom 1. Trvalá odpoveď sa hodnotila mierou odpovede po šiestich mesiacoch od ukončenia liečby.
Genotyp HCV a vírusová záťaž pred liečbou sú prognostické faktory, o ktorých je známe, že ovplyvňujú mieru odpovede. V tejto štúdii sa však dokázalo, že miera odpovede je závislá aj od dávky ribavirínu podávaného v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b.
U pacientov, ktorí užívali ribavirín v dávke > 10,6 mg/kg (800 mg dávka u typického 75 kg pacienta), bola miera odpovede, bez ohľadu na genotyp alebo vírusovú záťaž, významne vyššia ako u pacientov, ktorí užívali ribavirín v dávke ≤ 10,6 mg/kg (Tabuľka 6), pričom miera odpovede u pacientov
užívajúcich ribavirín v dávke > 13,2 mg/kg bola ešte vyššia.
Tabuľka 6 Miera trvalej odpovede pri liečbe ribavirínom + peginterferónom alfa-2b
(podľa dávky ribavirínu [mg/kg], genotypu a vírusovej záťaže)
Genotyp HCV Dávka ribavirínu (mg/kg)
P 1,5/R P 0,5/R I/R
Všetky genotypy Všetci
≤ 10,6
> 10,6
Genotyp 1 Všetci
≤ 10,6
> 10,6
Genotyp 1 ≤ 600 000 IU/ml Všetci
≤ 10,6
> 10,6
Genotyp 1 > 600 000 IU/ml Všetci
≤ 10,6
> 10,6
Genotyp 2/3 Všetci
≤ 10,6
> 10,6
54 %
50 %
61 %
42 %
38 %
48 %
73 %
74 %
71 %
30 %
27 %
37 %
82 %
79 %
88 %
47 %
41 %
48 %
34 %
25 %
34 %
51 %
25 %
52 %
27 %
25 %
27 %
80 %
73 %
80 %
47 %
27 %
47 %
33 %
20 %
34 %
45 %
33 %
45 %
29 %
17 %
29 %
79 %
50 %
80 %
P1,5/R Ribavirín (800 mg) + peginterferón alfa-2b (1,5 mikrogramu/kg)
P0,5/R Ribavirín (1 000/1 200 mg) + peginterferón alfa-2b (1,5 až 0,5 mikrogramu/kg) I/R Ribavirín (1 000/1 200 mg) + interferón alfa-2b (3 MIU)
V samostatnej štúdii bol 224 pacientom s genotypom 2 alebo 3 podávaný peginterferón alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke
800 mg - 1 400 mg perorálne, a to počas 6 mesiacov (na základe telesnej hmotnosti užívali 1 400 mg dávku iba traja pacienti s telesnou hmotnosťou > 105 kg) (Tabuľka 7). Dvadsaťštyri % pacientov malo premosťujúcu fibrózu alebo cirhózu pečene (Knodell 3/4).
Tabuľka 7 Virologická odpoveď na konci liečby, trvalá virologická odpoveď a relaps podľa genotypu HCV a vírusovej záťaže*
Ribavirín 800 - 1 400 mg/deň plus peginterferón alfa-2b 1,5 µg/kg jedenkrát týždenne
Odpoveď na konci liečby
Trvalá virologická odpoveď Relaps
Všetci jedinci 94 % (211/224) 81 % (182/224)
12 % (27/224)
HCV 2
≤ 600 000 IU/ml
> 600 000 IU/ml
100 % (42/42)
100 % (20/20)
100 % (22/22)
93 % (39/42)
95 % (19/20)
91 % (20/22)
7 % (3/42)
5 % (1/20)
9 % (2/22)
HCV 3
≤ 600 000 IU/ml
> 600 000 IU/ml
93 % (169/182)
93 % (92/99)
93 % (77/83)
79 % (143/182)
86 % (85/99)
70 % (58/83)
14 % (24/166)
8 % (7/91)
23 % (17/75)
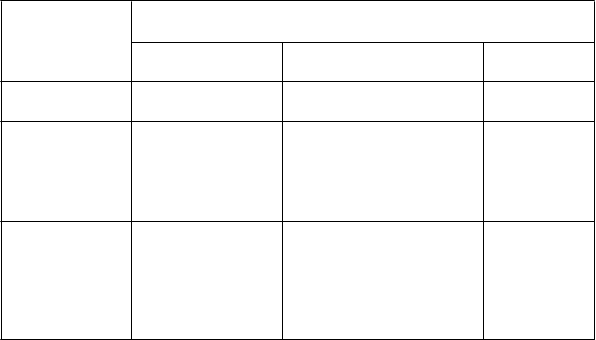

* Každý jedinec s nedetegovateľnou hladinou HCV-RNA pri kontrole v 12. týždni následného sledovania a s chýbajúcimi
údajmi pri kontrole v 24. týždni následného sledovania sa považoval za jedinca s trvalou odpoveďou. Každý jedinec
s chýbajúcimi údajmi pri kontrole v 12. týždni následného sledovania a po tejto kontrole sa považoval za jedinca bez trvalej odpovede v 24. týždni následného sledovania.
Pacienti lepšie znášali 6-mesačnú liečbu v tejto štúdii, ako jednoročnú liečbu v pivotnej štúdii kombinovanej liečby; liečbu ukončilo 5 % oproti 14 %, úpravu dávky vyžadovalo 18 % oproti 49 %.
V nekomparatívnej štúdii bol 235 pacientom s genotypom 1 a nízkou vírusovou záťažou
(< 600 000 IU/ml) podávaný peginterferón alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke upravenej podľa telesnej hmotnosti. Celková miera trvalej odpovede po 24-týždňovej liečbe bola 50 %. Štyridsaťjeden percent jedincov (97/235) malo nedetegovateľné plazmatické hladiny HCV-RNA v 4. týždni a v 24. týždni liečby. V tejto podskupine bola miera trvalej virologickej odpovede 92 % (89/97). Vysoká miera trvalej odpovede v tejto podskupine pacientov bola identifikovaná v priebežnej analýze (n = 49) a potvrdená prospektívne
(n = 48). Obmedzené údaje získané v minulosti ukazujú, že 48-týždňová liečba môže byť spojená s vyššou mierou trvalej odpovede (11/11) a nižším rizikom relapsu (0/11 v porovnaní s 7/96 po
24-týždňovej liečbe).
Predpovedateľnosť trvalej virologickej odpovede u predtým neliečených pacientov Virologická odpoveď do 12. týždňa, definovaná ako pokles vírusovej záťaže o 2 log alebo nedetegovateľné hladiny HCV-RNA, sa ukázala ako predpovedná pre trvalú odpoveď (Tabuľka 8).
Tabuľka 8 Predpovedateľnosť trvalej odpovede podľa vírusovej odpovede v 12. týždni a genotypu*
Liečba Genotyp Vírusová odpoveď
v 12. týždni
Trvalá odpoveď Negatívna predpovedná hodnota
Ribavirín
(> 10,6 mg/kg)
+ peginterferón alfa-2b
1,5
48-týždňová liečba
Ribavirín 800-1400 mg
+ peginterferón alfa-2b
1,5
24-týždňová liečba
1
2 a 3
Áno 75 % (82/110) 71 % (58/82)
Nie 25 % (28/110) 0 % (0/28) 100 %
Áno 99 %
(213/215) 83 % (177/213)
Nie 1 % (2/215) 50 % (1/2) 50 %

*vzťahuje sa na pacientov, u ktorých boli k dispozícii údaje v 12. týždni
Pacienti súbežne infikovaní HCV/HIV
Dve štúdie sa vykonali u pacientov súbežne infikovaných HIV a HCV. Odpoveď na liečbu dosiahnutá v oboch štúdiách je uvedená v tabuľke 9. Štúdia 1 (RIBAVIC; P01017) bola randomizovaná, multicentrická štúdia, do ktorej bolo zaradených 412 predtým neliečených dospelých pacientov
s chronickou hepatitídou C, ktorí boli súbežne infikovaní HIV. Pacientom sa náhodne pridelila buď liečba ribavirínom (800 mg/deň) plus peginterferónom alfa-2b (1,5 µg/kg/týždeň), alebo liečba ribavirínom (800 mg/deň) plus interferónom alfa-2b (3 MIU trikrát týždenne), a to v trvaní 48 týždňov so 6-mesačným následným sledovaním. Štúdia 2 (P02080) bola randomizovaná štúdia vykonaná
v jednom centre, do ktorej bolo zaradených 95 predtým neliečených dospelých pacientov s chronickou hepatitídou C, ktorí boli súbežne infikovaní HIV. Pacientom sa náhodne pridelila buď liečba ribavirínom (800 - 1 200 mg/deň podľa telesnej hmotnosti) plus peginterferónom alfa-2b (100 alebo
150 µg/týždeň podľa telesnej hmotnosti), alebo liečba ribavirínom (800 - 1 200 mg/deň podľa telesnej hmotnosti) plus interferónom alfa-2b (3 MIU trikrát týždenne). Dĺžka liečby bola 48 týždňov
so 6-mesačným následným sledovaním, s výnimkou pacientov infikovaných genotypom 2 alebo 3
a vírusovou záťažou < 800 000 IU/ml (Amplicor), ktorí boli liečení 24 týždňov a následne sledovaní
6 mesiacov.
Tabuľka 9 Trvalá virologická odpoveď podľa genotypu po liečbe ribavirínom v kombinácii s peginterferónom alfa-2b u pacientov súbežne infikovaných HCV/HIV
Štúdia 11 Štúdia 22
Ribavirín
(800 mg/deň)
+ peginterferón alfa-2b
(1,5 µg/kg/
týždeň)
Ribavirín
(800 mg/deň)
+ interferón alfa-2b
(3 MIU TIW)
p-hodnota
a
Ribavirín (800-1 200 mg/deň)d + peginterferón alfa-2b
(100 alebo
150c µg/
týždeň)
Ribavirín (800-1 200 mg/deň)d + interferón alfa-2b
(3 MIU TIW)
p-hodnota
b
Všetci 27 % (56/205)
20 % (41/205) 0,047 44 %(23/52) 21 % (9/43) 0,017
Genotyp
1, 4
17 % (21/125)
6 % (8/129) 0,006 38 % (12/32) 7 % (2/27) 0,007
Genotyp
2, 3
44 % (35/80) 43 % (33/76) 0,88 53 % (10/19) 47 % (7/15) 0,730
MIU = milión medzinárodných jednotiek; TIW = trikrát týždenne.
a: p-hodnota podľa Cochran-Mantel Haenszelovho chi-kvadrát testu.
b: p-hodnota podľa chi-kvadrát testu.
c: jedinci < 75 kg dostávali peginterferón alfa-2b v dávke 100 µg/týždeň a jedinci ≥ 75 kg dostávali peginterferón alfa-2b v dávke 150 µg/týždeň.
d: Dávka ribavirínu bola 800 mg pre pacientov < 60 kg, 1 000 mg pre pacientov 60-75 kg a 1 200 mg pre pacientov > 75 kg.
1Carrat F, Bani-Sadr F, Pol S et al. JAMA 2004; 292(23): 2839-2848.
2 Laguno M, Murillas J, Blanco J.L et al. AIDS 2004; 18(13): F27-F36.
Histologická odpoveď
V štúdii 1 sa pred začatím liečby a po jej ukončení vykonala biopsia pečene a jej výsledky boli k dispozícii u 210 zo 412 jedincov (51 %). U jedincov liečených ribavirínom v kombinácii
s peginterferónom alfa-2b došlo k poklesu tak METAVIR skóre, ako aj Ishakovho skóre. Tento pokles bol u pacientov, ktorí na liečbu odpovedali, významný (-0,3 pri METAVIR skóre a -1,2 pri Ishakovom skóre) a u pacientov, ktorí na liečbu neodpovedali, bol stabilný (-0,1 pri METAVIR skóre a -0,2 pri Ishakovom skóre). Pokiaľ ide o aktivitu ochorenia, približne u jednej tretiny pacientov s trvalou odpoveďou došlo k zlepšeniu a u žiadneho nedošlo k zhoršeniu. V tejto štúdii sa nepozorovalo žiadne zlepšenie pokiaľ ide o fibrózu. U pacientov infikovaných HCV genotypu 3 došlo k významnému zlepšeniu steatózy.
Pacienti so zlyhaním predchádzajúcej liečbyOpakovaná liečba peginterferónom alfa-2b v kombinácii s ribavirínom po zlyhaní predchádzajúcej liečby (pacienti s relapsom ochorenia a pacienti neodpovedajúci na liečbu)V nekomparatívnej štúdii bolo 2 293 pacientov so stredne ťažkou až ťažkou fibrózou, u ktorých zlyhala predchádzajúca liečba kombináciou alfa interferónu/ribavirínu, opakovane liečených peginterferónom alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke upravenej podľa telesnej hmotnosti. Zlyhanie predchádzajúcej liečby bolo definované ako relaps ochorenia alebo neprítomnosť odpovede na liečbu (pozitivita HCV-RNA na konci minimálne 12-týždňovej liečby).
Pacienti, ktorí mali negatívny nález HCV-RNA v 12. týždni liečby, pokračovali v liečbe počas
48 týždňov a boli sledovaní 24 týždňov po liečbe. Odpoveď v 12. týždni bola definovaná ako nedetegovateľná hladina HCV-RNA po 12 týždňoch liečby. Trvalá virologická odpoveď (SVR) je definovaná ako nedetegovateľná hladina HCV-RNA v 24. týždni po liečbe (Tabuľka 10).
Tabuľka 10 Miera odpovede po opakovanej liečbe u pacientov so zlyhaním predchádzajúcej liečby
Pacienti s nedetegovateľnou hladinou HCV-RNA
v 12. týždni liečby a SVR po opakovanej liečbe
interferón alfa/ribavirín peginterferón alfa/ribavirín
Celková populácia*
Odpoveď v
12. týždni % (n/N)
SVR % (n/N)
99 % Interval spoľahlivosti (IS)
Odpoveď v
12. týždni % (n/N)
SVR % (n/N)
99 % IS
SVR % (n/N)
99 % IS
Celkovo 38,6 (549/1,423) 59,4 (326/549)
54,0;64,8
31,5 (272/863) 50,4 (137/272)
42,6; 58,2
21,7 (497/2,293)
19,5; 23,9
Predchádzajúca odpoveď
Relaps 67,7 (203/300) 59,6 (121/203)
50,7; 68,5
58,1 (200/344) 52,5 (105/200)
43,4; 61,6
37,7 (243/645)
32,8; 42,6
Genotyp 1/4 59,7 (129/216) 51,2 (66/129)
39,8; 62,5
48,6 (122/251) 44,3 (54/122)
32,7; 55,8
28,6 (134/468)
23,3; 34,0
Genotyp 2/3 88,9 (72/81) 73,6 (53/72)
(60,2; 87,0)
NR 28,6 (258/903) 57,0 (147/258)
49,0; 64,9
Genotyp 1/4 23,0 (182/790) 51,6 (94/182)
42,1; 61,2
Genotyp 2/3 67,9 (74/109) 70,3 (52/74)
56,6; 84,0
83,7 (77/92) 64,9 (50/77)
50,9; 78,9
12,4 (59/476) 44,1 (26/59)
27,4; 60,7
9,9 (44/446) 38,6 (17/44)
19,7; 57,5
53,6 (15/28) 60,0 (9/15)
27,4; 92,6
61,3 (106/173)
51,7; 70,8
13,6 (188/1,385)
11,2; 15,9
9,9 (123/1,242)
7,7; 12,1
46,0 (63/137)
35,0; 57,0
Genotyp
1 30,2 (343/1,135) 51,3 (176/343)
44,4; 58,3
2/3 77,1 (185/240) 73,0 (135/185)
64,6; 81,4
4 42,5 (17/40) 70,6 (12/17)
42,1; 99;1
23,0 (162/704) 42,6 (69/162)
32,6; 52,6
75,6 (96/127) 63,5 (61/96)
50,9; 76,2
44,4 (12/27) 50,0 (6/12)
12,8; 87,2
14,6 (270/1,846)
12,5; 16,7
55,3 (203/367)
48,6; 62,0
28,4 (19/67)
14,2; 42,5
METAVIR skóre fibrózy
F2 46,0 (193/420) 66,8 (129/193)
58,1; 75,6
33,6 (78/232) 57,7 (45/78)
43,3; 72,1
29,2 (191/653)
24,7; 33,8
F3 38,0 (163/429) 62,6 (102/163)
52,8; 72,3
F4 33,6 (192/572) 49,5 (95/192)
40,2; 58,8
32,4 (78/241) 51,3 (40/78)
36,7; 65,9
29,7 (116/390) 44,8 (52/116)
32,9; 56,7
21,9 (147/672)
17,8; 26,0
16,5 (159/966)
13,4; 19,5
Predliečebná vírusová záťaž HVL (> 600 000
IU/ml)
LVL (≤ 600 000
IU/ml)
32,4 (280/864) 56,1 (157/280)
48,4; 63,7
48,3 (269/557) 62,8 (169/269)
55,2; 70,4
26,5 (152/573) 41,4 (63/152)
31,2; 51,7
41,0 (118/288) 61,0 (72/118)
49,5; 72,6
16,6 (239/1,441)
14,1; 19,1
30,2 (256/848)
26,1; 34,2

NR: Neprítomnosť odpovede na liečbu definovaná ako pozitívny nález HCV-RNA v sére/plazme na konci minimálne
12-týždňovej liečby.
Hladina HCV-RNA v plazme sa stanovila v centrálnom laboratóriu výskumne overenou kvantitatívnou metódou polymerázovej reťazovej reakcie
*Populácia všetkých randomizovaných pacientov („Intent to treat“) zahŕňa 7 pacientov, u ktorých nebolo možné potvrdiť
predchádzajúcu liečbu trvajúcu aspoň 12 týždňov.
V 12. týždni liečby malo nedetegovateľné hladiny HCV-RNA v plazme, stanovené s použitím výskumne overenej metódy (hranica detekcie 125 IU/ml), celkovo približne 36 % (821/2 286) pacientov. V tejto podskupine pacientov bola miera trvalej virologickej odpovede 56 % (463/823). U pacientov so zlyhaním predchádzajúcej liečby nepegylovaným interferónom, resp. pegylovaným interferónom a s negatívnym nálezom v 12. týždni liečby bola miera trvalej odpovede 59 %,
resp. 50 %. Zo 480 pacientov, u ktorých sa v 12. týždni zistilo zníženie vírusovej záťaže o > 2 log, avšak aj detegovateľné hladiny vírusu, pokračovalo v liečbe celkovo 188 pacientov. U týchto pacientov bola miera SVR 12 %.
U pacientov, ktorí neodpovedali na predchádzajúcu liečbu pegylovaným interferónom alfa/ribavirínom, bola pravdepodobnosť, že v 12. týždni dosiahnu odpoveď na opakovanú liečbu nižšia ako u pacientov, ktorí neodpovedali na liečbu nepegylovaným interferónom alfa/ribavirínom (12,4 % oproti 28,6 %). Keď sa však odpoveď v 12. týždni dosiahla, v miere SVR bol malý rozdiel, a to bez ohľadu na predchádzajúcu liečbu alebo predchádzajúcu odpoveď.
Opakovaná liečba interferónom alfa-2b v kombinácii s ribavirínom u pacientov s relapsom ochorenia
Dve štúdie skúmali použitie kombinovanej liečby ribavirínom a interferónom alfa-2b u pacientov
s relapsom ochorenia (C95-144 a I95-145); 345 pacientov s chronickou hepatitídou, u ktorých došlo k relapsu ochorenia po predchádzajúcej liečbe interferónom, bolo šesť mesiacov liečených a šesť mesiacov následne sledovaných. Kombinovaná liečba ribavirínom a interferónom alfa-2b viedla
k miere trvalej virologickej odpovede, ktorá bola desaťkrát vyššia ako pri liečbe samotným interferónom alfa-2b (49 % oproti 5 %, p < 0,0001). Tento priaznivý účinok sa zachoval bez ohľadu na štandardné predpovedné faktory odpovede na liečbu interferónom alfa-2b, ako sú hladina vírusu, genotyp HCV a histologické štádium.
Údaje o dlhodobej účinnosti
Do dvoch rozsiahlych štúdií zameraných na dlhodobé následné sledovanie bolo zaradených
1 071 pacientov, ktorí boli v predchádzajúcej štúdii liečení nepegylovaným interferónom alfa-2b
(s ribavirínom alebo bez neho), respektíve 567 pacientov, ktorí boli v predchádzajúcej štúdii liečení pegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho). Cieľom týchto štúdií bolo zhodnotiť udržateľnosť trvalej virologickej odpovede (SVR) a posúdiť vplyv stálej vírusovej negativity na klinické výsledky. Minimálne 5-ročné obdobie dlhodobého následného sledovania po liečbe absolvovalo 462 pacientov, respektíve 327 pacientov. V týchto štúdiách došlo k relapsu ochorenia u 12 zo 492 pacientov s trvalou odpoveďou, respektíve iba u 3 z 366 pacientov s trvalou odpoveďou.
Kaplanov-Meierov odhad stálej trvalej odpovede počas obdobia 5 rokov je 97 % (95 % IS: 95 - 99 %) pre pacientov liečených nepegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho) a 99 % (95 % IS: 98 - 100 %) pre pacientov liečených pegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho). SVR po liečbe chronickej HCV interferónom alfa-2b (pegylovaným a nepegylovaným,
s ribavirínom alebo bez neho) má za následok dlhodobé odstránenie vírusu z organizmu, čo vedie
k vymiznutiu infekcie pečene a klinickému „vyliečeniu“ chronickej HCV. To však nevylučuje výskyt hepatálnych príhod u pacientov s cirhózou (vrátane hepatokarcinómu).
Klinické štúdie s ribavirínom u detí a mladistvých:
Deti a mladiství vo veku od 3 do 16 rokov s kompenzovanou chronickou hepatitídou C
a detegovateľnou hladinou HCV-RNA (stanovenou v centrálnom laboratóriu s použitím výskumne overenej metódy RT-PCR) boli zaradení do dvoch multicentrických štúdií a liečení ribavirínom
v dávke 15 mg/kg denne plus interferónom alfa-2b v dávke 3 MIU/m2 3-krát týždenne, a to po dobu
1 roka a po ukončení liečby boli následne sledovaní 6 mesiacov. Do štúdií bolo zaradených celkovo
118 pacientov: 57 % mužského pohlavia, 80 % belochov a 78 % s genotypom 1, 64 % vo veku
≤ 12 rokov. Populáciu zaradených pacientov tvorili hlavne deti s miernou až stredne ťažkou hepatitídou C. Miera trvalej virologickej odpovede bola u detí a mladistvých podobná ako
u dospelých. Vzhľadom na nedostatok údajov u detí s ťažkou progresiou ochorenia a na možnosť nežiaducich účinkov, je nutné starostlivo zvážiť pomer medzi prínosom a rizikom kombinácie ribavirínu a interferónu alfa-2b v tejto skupine pacientov (pozri časti 4.1, 4.4 a 4.8).
Výsledky zo štúdie sú zhrnuté v tabuľke 11.
Tabuľka 11 Virologická odpoveď u predtým neliečených detí a mladistvých
Ribavirín 15 mg/kg/deň+interferón alfa-2b 3 MIU/m2 3-krát týždenne
Celková odpoveď1 (n = 118) 54 (46 %)*
Genotyp 1 (n = 92) 33 (36 %)*
Genotyp 2/3/4 (n = 26) 21 (81 %)*
* Počet (%) pacientov
1 Definovaná ako hladina HCV-RNA pod hranicou detekcie s použitím výskumne overenej metódy RT-PCR na konci liečby a počas obdobia následného sledovania
5.2 Farmakokinetické vlastnostiRibavirín sa po perorálnom podaní jednorazovej dávky (priemerný Tmax - 1,5 hodiny) rýchlo absorbuje, nasleduje fáza rýchlej distribúcie a fáza predĺženej eliminácie (po podaní jednorazovej dávky je polčas absorpcie 0,05 hodiny, distribúcie 3,73 hodiny a eliminácie 79 hodín). Absorpcia je rozsiahla a približne 10 % rádioaktívne značenej dávky sa vylúči stolicou. Absolútna biologická dostupnosť je však približne 45 % - 65 %, čo je zrejme zapríčinené metabolizmom pri prvom prechode pečeňou. Závislosť medzi dávkou a AUCtf po jednorazových dávkach 200 - 1 200 mg ribavirínu je lineárna. Distribučný objem je približne 5 000 l. Ribavirín sa neviaže na plazmatické bielkoviny.
Ribavirín vykazuje po perorálnom podaní jednorazovej dávky vysokú interindividuálnu
a intraindividuálnu variabilitu farmakokinetiky (intraindividuálna variabilita je približne 30 % pre hodnoty AUC aj Cmax), čo môže byť dôsledkom rozsiahleho metabolizmu pri prvom prechode pečeňou, ako aj prenosu látky v cirkulácii a mimo nej.
Prenos ribavirínu v priestore mimo plazmy sa v najväčšej miere skúmal v červených krvinkách
a zistilo sa, že je sprostredkovaný predovšetkým ekvilibračným prenášačom nukleozidov typu es. Tento typ prenášača sa nachádza prakticky na všetkých druhoch buniek a môže byť zodpovedný za vysoký distribučný objem ribavirínu. Pomer koncentrácií ribavirínu v celej krvi a v plazme je približne
60:1; nadbytok ribavirínu v celej krvi tvoria ribavirínové nukleotidy sekvestrované v erytrocytoch.
Ribavirín má dve metabolické cesty: 1) cestu reverzibilnej fosforylácie; 2) cestu degradácie spočívajúcu v deribozylácii a hydrolýze amidov za vzniku metabolitov kyseliny triazolkarboxylovej. Ribavirín aj jeho metabolity, triazolový karboxamid a kyselina triazolkarboxylová, sa vylučujú obličkami.
Po opakovanom podávaní sa ribavirín intenzívne hromadí v plazme, pričom hodnota AUC12h po opakovanom podávaní je šesťnásobne vyššia ako po podaní jednorazovej dávky. Po perorálnom podávaní dávky 600 mg dvakrát denne sa rovnovážny stav dosiahne približne do štyroch týždňov, pričom priemerné rovnovážne plazmatické koncentrácie sú približne 2 200 ng/ml. Po ukončení podávania ribavirínu bol polčas približne 298 hodín, čo pravdepodobne odráža jeho pomalú elimináciu z priestoru mimo plazmy.
Vplyv jedla: Biologická dostupnosť jednorazovej perorálnej dávky ribavirínu sa zvýšila, keď sa podal súbežne s jedlom s vysokým obsahom tuku (hodnota AUCtf aj Cmax sa zvýšila o 70 %). Je možné, že zvýšená biologická dostupnosť v tejto štúdii bola dôsledkom predĺženého času pasáže ribavirínu alebo zmeny pH. Klinický význam výsledkov tejto štúdie jednorazovej dávky nie je známy. V pivotnej klinickej štúdii overujúcej účinnosť sa dal pacientom pokyn, aby ribavirín užívali spolu s jedlom,
kvôli dosiahnutiu maximálnej plazmatickej koncentrácie ribavirínu.
Funkcia obličiek: U pacientov s poruchou funkcie obličiek došlo v porovnaní s kontrolnými jedincami (klírens kreatinínu > 90 ml/minútu) k zmene farmakokinetiky ribavirínu po podaní jednorazovej dávky (zvýšenie hodnoty AUCtf a Cmax). K tomuto zrejme dochádza v dôsledku zníženia zdanlivého klírensu
u týchto pacientov. Koncentrácie ribavirínu sa hemodialýzou zásadne nemenia.
Funkcia pečene: U pacientov s miernou, stredne ťažkou alebo ťažkou poruchou funkcie pečene (stupeň A, B alebo C Childovej-Pughovej klasifikácie) je farmakokinetika ribavirínu po podaní jednorazovej dávky podobná ako u zdravých jedincov.
Starší pacienti (vo veku ≥65 rokov): U starších jedincov sa nevykonalo špecifické hodnotenie farmakokinetiky. V populačnej farmakokinetickej štúdii však nebol vek kľúčovým faktorom
v kinetike ribavirínu; určujúcim faktorom je funkcia obličiek.
Analýza populačnej farmakokinetiky sa vykonala pomocou hodnôt sérových koncentrácií z občasne odobratých vzoriek zo štyroch kontrolovaných klinických štúdií. Vzniknutý model klírensu ukázal, že hlavnými kovariantami boli telesná hmotnosť, pohlavie, vek a sérový kreatinín. U mužov bol klírens približne o 20 % vyšší ako u žien. Klírens sa zvyšoval v závislosti od telesnej hmotnosti a znižoval vo veku nad 40 rokov. Vplyv týchto kovariantov na klírens ribavirínu má zrejme obmedzený klinický význam, pretože model nezohľadňoval značnú reziduálnu variabilitu.
Deti a mladiství: Farmakokinetické vlastnosti ribavirínu a interferónu alfa-2b po ich opakovanom podávaní deťom a mladistvým s chronickou hepatitídou C vo veku od 5 do 16 rokov sú zhrnuté
v tabuľke 12. Farmakokinetika ribavirínu a interferónu alfa-2b (normalizovaná na dávku) je u dospelých a detí alebo mladistvých podobná.
Tabuľka 12. Priemerné (% CV) farmakokinetické parametre interferónu alfa-2b a ribavirínu po ich opakovanom podávaní deťom alebo mladistvým s chronickou hepatitídou C
Parameter Ribavirín
15 mg/kg/deň rozdelených do
2 dávok
(n = 17)
Interferón alfa-2b
3 MIU/m2 3-krát týždenne
(n = 54)

Tmax (h) 1,9 (83) 5,9 (36) Cmax (ng/ml) 3 275 (25) 51 (48) AUC* 29 774 (26) 622 (48)
Zdanlivý klírens l/hr/kg 0,27 (27) Nehodnotené
*AUC12 (ng.h/ml) pre ribavirín; AUC0-24 (IU.h/ml) pre interferón alfa-2b
5.3 Predklinické údaje o bezpečnostiRibavirín: Ribavirín je pre všetky zvieracie druhy, na ktorých boli vykonané štúdie, embryotoxický alebo teratogénny, prípadne oboje, a to v dávkach značne nižších ako je dávka odporúčaná pre ľudí. Zaznamenali sa malformácie lebky, podnebia, oka, čeľuste, končatín, kostry a gastrointestinálneho traktu. Incidencia a závažnosť teratogénnych účinkov sa zvyšovala so zvyšujúcou sa dávkou. Prežívanie plodov a potomstva bolo znížené.
V štúdii toxicity u mláďat potkanov, v ktorej sa ribavirín v dávke 10, 25 a 50 mg/kg podával mláďatám od 7. do 63. dňa po narodení, sa preukázalo od dávky závislé spomalenie celkového rastu, ktoré sa následne prejavilo miernym znížením telesnej hmotnosti, dĺžky temeno-kostrč a dĺžky kostí. Na konci obdobia rekonvalescencie boli zmeny na píšťale a stehennej kosti minimálne, hoci
v porovnaní s kontrolnými zvieratami zvyčajne štatisticky významné, a to u samcov pri všetkých dávkach a u samíc pri podávaní dvoch najvyšších dávok. Nepozorovali sa žiadne histopatologické vplyvy na kostiach. Nezaznamenal sa vplyv ribavirínu na neurobehaviorálny alebo reprodukčný vývoj. Plazmatické koncentrácie dosiahnuté u mláďat potkanov boli nižšie ako plazmatické koncentrácie dosiahnuté u ľudí po podaní terapeutickej dávky.
V štúdiách na zvieratách boli erytrocyty primárnym cieľom toxicity ribavirínu. Anémia sa objavuje
v krátkom čase po začatí liečby, ale je rýchlo reverzibilná po ukončení liečby.
V 3- a 6-mesačných štúdiách na myšiach, ktoré skúmali ribavirínom vyvolané účinky na semenníky a spermu, sa abnormality spermy vyskytli pri dávkach 15 mg/kg a vyšších. Tieto dávky vyvolávajú u zvierat systémovú expozíciu značne nižšiu ako je expozícia, ktorá sa dosiahne u ľudí po podaní
terapeutických dávok. Po ukončení liečby došlo v priebehu jedného až dvoch cyklov spermatogenézy v podstate k úplnému vymiznutiu znakov testikulárnej toxicity vyvolanej ribavirínom (pozri časť 4.6).
Štúdie genotoxicity preukázali, že ribavirín má určitú genotoxickú aktivitu. Ribavirín vykazoval aktivitu v teste bunkovej transformácie in vitro s použitím buniek Balb/3T3. Genotoxická aktivita sa pozorovala v teste na bunkách myšacieho lymfómu a pri dávkach 20 - 200 mg/kg v mikronukleovom teste na myšiach. Test dominantnej letality na potkanoch bol negatívny, čo svedčí o tom, že mutácie vzniknuté u potkanov neboli prenesené samčími gamétami.
Obvyklé štúdie karcinogenity na hlodavcoch s nízkou expozíciou v porovnaní s expozíciou dosiahnutou u ľudí počas liečby (0,1-krát nižšia u potkanov a 1-krát nižšia u myší) neodhalili tumorogénne účinky ribavirínu. Okrem toho v 26-týždňovej štúdii karcinogenity s použitím modelu heterozygotných myší s génom p53(+/-) ribavirín nevyvolal nádory pri maximálnej tolerovanej dávke
300 mg/kg (plazmatická expozícia 2,5-krát vyššia ako expozícia u ľudí). Tieto štúdie poukazujú na to, že karcinogénny potenciál ribavirínu u ľudí je nepravdepodobný.
Ribavirin Teva Pharma B.V. plus interferón alfa-2b: Pri použití v kombinácii s peginterferónom
alfa-2b alebo interferónom alfa-2b ribavirín nespôsobil iné účinky, než aké sa už predtým pozorovali pri samostatnom použití ktoréhokoľvek z týchto liečiv. Hlavná zmena súvisiaca s liečbou bola reverzibilná, mierna až stredne ťažká anémia, ktorej závažnosť bola vyššia ako pri samostatnom použití ktoréhokoľvek z týchto liečiv.
6. FARMACEUTICKÉ INFORMÁCIE
6.1 Zoznam pomocných látok
Jadro tablety:
bezvodý hydrogenfosforečnan vápenatý
Sodná soľ kroskarmelózy Povidón Magnéziumstearát
Obal tablety:
Obalová sústava Opadry II 85F23470
Polyvinylalkohol - čiastočne hydrolyzovaný
Makrogol
Oxid titaničitý (E171) Mastenec
Červený oxid železitý Žltý oxid železitý Čierny oxid železitý
6.2 Inkompatibility
Neaplikovateľné.
6.3 Čas použiteľnosti
2 roky
6.4 Špeciálne upozornenia na uchovávanie
Tento liek nevyžaduje žiadne zvláštne podmienky na uchovávanie.
6.5 Druh obalu a obsah baleniaTablety Ribavirinu Teva Pharma B.V. sú balené v hliníkových blistroch zložených z polyvinylchloridu (PVC)/polyetylénu (PE)/polyvinylacetátu (PVAc).
Balenie obsahujúce 14, 28, 42, 56, 84, 112, 140 a 168 tabliet. Nie všetky veľkosti balenia musia byť uvedené na trh.
6.6 Špeciálne opatrenia na likvidáciuŽiadne zvláštne požiadavky.
Nepoužitý liek alebo odpad vzniknutý z lieku má byť zlikvidovaný v súlade s národnými požiadavkami.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCIITeva Pharma B.V.
Computerweg 10, 3542 DR Utrecht
Holandsko
8. REGISTRAČNÉ ČÍSLO9. DÁTUM PRVEJ REGISTRÁCIE/ PREDĹŽENIA REGISTRÁCIE10. DÁTUM REVÍZIE TEXTUPodrobné informácie o tomto lieku sú dostupné na internetovej stránke Európskej liekovej agentúry
(EMEA)
http://www.emea.europa.eu/.
1. NÁZOV LIEKU
Ribavirin Teva Pharma B.V. 400 mg filmom obalené tablety
2. KVALITATÍVNE A KVANTITATÍVNE ZLOŽENIE
Každá tableta Ribavirinu Teva Pharma B.V. obsahuje 400 mg ribavirínu
Úplný zoznam pomocných látok, pozri časť 6.1.
3. LIEKOVÁ FORMA
Filmom obalená tableta.
Svetloružová až ružová, (s označením „R“ na jednej a „400“ na druhej strane).
4. KLINICKÉ ÚDAJE
4.1 Terapeutické indikácie
Ribavirin Teva Pharma B.V. je indikovaný na liečbu chronickej hepatitídy C a musí sa použiť iba ako súčasť kombinovaného režimu s peginterferónom alfa-2b (dospelí) alebo s interferónom alfa-2b (dospelí, deti (vo veku 3 rokov a staršie) a mladiství). Ribavirín sa nesmie použiť v monoterapii.
Nie sú k dispozícii informácie o bezpečnosti alebo účinnosti použitia ribavirínu spolu s inými formami interferónu (t.j. inými ako je alfa-2b), ani o použití ribavirínu s peginterferónom alfa-2b u detí alebo mladistvých.
Prečítajte si, prosím, aj informácie o predpisovaní lieku s obsahom peginterferónu alfa-2b alebo interferónu alfa-2b v súhrne charakteristických vlastností (SPC) daného lieku.
Predtým neliečení pacienti
Dospelí pacienti: Ribavirin Teva Pharma B.V. v kombinácii s interferónom alfa-2b je indikovaný na liečbu predtým neliečených dospelých pacientov s chronickou hepatitídou C, bez dekompenzácie pečene, so zvýšenými hladinami alanínaminotransferázy (ALT) a pozitívnym nálezom HCV-RNA
v sére (pozri časť 4.4). Ribavirin Teva Pharma B.V. v kombinácii s peginterferónom alfa-2b je ďalej indikovaný na liečbu predtým neliečených dospelých pacientov s chronickou hepatitídou C, bez dekompenzácie pečene, so zvýšenými hladinami alanínaminotransferázy (ALT) a pozitívnym nálezom HCV-RNA v sére, vrátane pacientov s klinicky stabilnou súbežnou infekciou HIV (pozri časť 4.4).
Deti a mladiství: Ribavirin Teva Pharma B.V. v kombinovanom režime s interferónom alfa-2b sa používa na liečbu predtým neliečených detí a mladistvých vo veku 3 rokov a starších trpiacich chronickou hepatitídou C, bez dekompenzácie pečene a s pozitívnym nálezom HCV-RNA v sére. Rozhodnutie o začatí liečby sa má urobiť individuálne, od prípadu k prípadu, pričom do úvahy treba vziať znaky progresie ochorenia, ako sú zápal pečene a fibróza, ako aj prognostické faktory odpovede na liečbu, genotyp HCV a vírusovú záťaž. Očakávaný prínos liečby sa má zvážiť oproti
bezpečnostným rizikám pozorovaným u pediatrických pacientov v klinických štúdiách (pozri časti 4.4,
4.8 a 5.1).
 Pacienti so zlyhaním predchádzajúcej liečby
Dospelí pacienti:
Pacienti so zlyhaním predchádzajúcej liečby
Dospelí pacienti: Ribavirin Teva Pharma B.V. v kombinácii s interferónom alfa-2b je indikovaný na liečbu dospelých pacientov s chronickou hepatitídou C, ktorí odpovedali (na konci liečby sa u nich preukázala normalizácia hladín ALT) na predchádzajúcu monoterapiu interferónom alfa, ale u ktorých následne došlo k relapsu ochorenia. Ribavirin Teva Pharma B.V. v kombinácii s peginterferónom
alfa-2b je ďalej indikovaný na liečbu dospelých pacientov s chronickou hepatitídou C, u ktorých zlyhala predchádzajúca kombinovaná liečba interferónom alfa (pegylovaným alebo nepegylovaným) a ribavirínom alebo monoterapia interferónom alfa (pozri časť 5.1).
4.3 Dávkovanie a spôsob podávaniaLiečbu má začať a monitorovať lekár so skúsenosťami v liečení chronickej hepatitídy C.
Podávaná dávkaDávka Ribavirinu Teva Pharma B.V. sa určuje podľa telesnej hmotnosti pacienta (Tabuľka 1). Tablety
Ribavirinu Teva Pharma B.V. sa podávajú perorálne každý deň, rozdelené do dvoch dávok (ráno a večer), spolu s jedlom.
Dospelí pacienti: Ribavirin Teva Pharma B.V. sa musí používať v kombinácii buď s peginterferónom alfa-2b (1,5 mikrogramu/kg/týždeň), alebo interferónom alfa-2b (3 milióny medzinárodných jednotiek
[MIU] trikrát týždenne). Voľba kombinovaného režimu vychádza z charakteristík pacienta. Podávaný režim sa má zvoliť na základe predpokladanej účinnosti a bezpečnosti kombinovanej liečby
u jednotlivého pacienta (pozri časť 5.1).
Tabuľka 1 Dávka Ribavirinu Teva Pharma B.V. určená podľa telesnej hmotnosti
Telesná hmotnosť pacienta (kg) Denná dávka ribavirínu Počet 400 mg tabliet*
< 65 800 mg 4 x 200 mga
65 - 85 1 000 mg 5 x 200 mgb
86 - 105 1 200 mg 6 x 200 mgc
> 105 1 400 mg 7 x 200 mgd
a: 2 ráno, 2 večer b: 2 ráno, 3 večer c: 3 ráno, 3 večer d: 3 ráno, 4 večer
400 mg tablety Ribavirinu Teva Pharma B.V.
*Poznámka: pri 800 mg a 1 200 mg dennej dávke sa 2 x 200 mg tablety môžu nahradiť 1 x 400 mg tabletou.
Ribavirin Teva Pharma B.V. v kombinácii s pegylovaným interferónom alfa-2b:Dĺžka liečby - Predtým neliečení pacientiPredpovedateľnosť trvalej virologickej odpovede: U pacientov infikovaných vírusom genotypu 1, ktorí nedosiahnu virologickú odpoveď v 12. týždni, je dosiahnutie trvalej virologickej odpovede veľmi nepravdepodobné (pozri aj časť 5.1).
•
Genotyp 1: U pacientov, ktorí dosiahnu virologickú odpoveď v 12. týždni, má liečba pokračovať ďalších deväť mesiacov (t.j. celkovo 48 týždňov). V podskupine pacientov s infekciou genotypom 1 a nízkou vírusovou záťažou (< 600 000 IU/ml), ktorí sa stali
HCV-RNA negatívni v 4. týždni liečby a zostali HCV-RNA negatívni v 24. týždni, sa po tomto
24-týždňovom liečebnom cykle môže liečba buď ukončiť, alebo pokračovať ďalších 24 týždňov (t.j. celková dĺžka liečby 48 týždňov). Liečba trvajúca celkovo 24 týždňov však môže byť spojená s vyšším rizikom relapsu ako liečba trvajúca 48 týždňov (pozri časť 5.1).
•
Genotyp 2 alebo 3: Všetkých pacientov sa odporúča liečiť 24 týždňov, s výnimkou pacientov súbežne infikovaných HCV/HIV, ktorí majú dostať 48-týždňovú liečbu.
•
Genotyp 4: Pacienti infikovaní genotypom 4 sa vo všeobecnosti považujú za ťažšie liečiteľných a obmedzené údaje zo štúdie (n = 66) naznačujú, že pre nich platí rovnaká dĺžka liečby ako pri genotype 1.
 Súbežná infekcia HCV
Súbežná infekcia HCV/
HIVOdporúčaná dĺžka liečby pacientov súbežne infikovaných HCV/HIV je 48 týždňov, a to bez ohľadu na genotyp.
Predpovedateľnosť odpovede a neprítomnosti odpovede pri súbežnej infekcii HCV/HIVVčasná virologická odpoveď do 12. týždňa, definovaná ako pokles vírusovej záťaže o 2 log alebo nedetegovateľné hladiny HCV-RNA, sa ukázala ako predpovedná pre trvalú odpoveď. U pacientov súbežne infikovaných HCV/HIV, ktorí boli liečení ribavirínom v kombinácii s peginterferónom
alfa-2b, bola negatívna predpovedná hodnota pre trvalú odpoveď 99 % (67/68; štúdia 1) (pozri časť
5.1). U pacientov súbežne infikovaných HCV/HIV, ktorí dostávali kombinovanú liečbu, sa pozorovala pozitívna predpovedná hodnota 50 % (52/104; štúdia 1).
Dĺžka liečby - opakovaná liečba
Predpovedateľnosť trvalej virologickej odpovede: Všetci pacienti, bez ohľadu na genotyp, u ktorých sa v 12. týždni preukáže hladina HCV-RNA v sére pod hranicou detekcie, majú dostať 48-týždňovú liečbu. U opakovane liečených pacientov, ktorí nedosiahnu virologickú odpoveď v 12. týždni, je dosiahnutie trvalej virologickej odpovede po 48 týždňoch liečby nepravdepodobné (pozri časť 5.1). U pacientov s genotypom 1, ktorí neodpovedali na liečbu, sa opakovaná liečba trvajúca dlhšie než
48 týždňov pri kombinovanej liečbe pegylovaným interferónom alfa-2b a ribavirínom nesledovala.
Ribavirin Teva Pharma B.V. v kombinácii s interferónom alfa-2b:Dĺžka liečby: Na základe výsledkov klinických štúdií sa odporúča liečiť pacientov minimálne šesť
mesiacov. Počas týchto klinických štúdií, v ktorých boli pacienti liečení jeden rok, bolo u pacientov, ktorí nedosiahli virologickú odpoveď po šiestich mesiacoch liečby (HCV-RNA pod dolnou hranicou detekcie), dosiahnutie trvalej virologickej odpovede (HCV-RNA pod dolnou hranicou detekcie po šiestich mesiacoch od ukončenia liečby) nepravdepodobné.
•
Genotyp 1: U pacientov, ktorí majú po šiestich mesiacoch liečby negatívny nález HCV-RNA, má liečba pokračovať ďalších šesť mesiacov (t.j. celkovo jeden rok).
•
Genotypy iné ako genotyp 1: U pacientov s negatívnym nálezom HCV-RNA po šiestich mesiacoch liečby má rozhodnutie o predĺžení liečby na jeden rok závisieť od iných prognostických faktorov (napr. vek > 40 rokov, mužské pohlavie, prítomnosť premosťujúcej fibrózy).
Deti vo veku troch rokov a staršie a mladiství: V klinických štúdiách vykonaných v tejto skupine pacientov sa ribavirín používal v dávke 15 mg/kg/deň a interferón alfa-2b v dávke 3 MIU/m2 trikrát týždenne (Tabuľka 2).
Tablety Ribavirinu Teva Pharma B.V. sa podávajú perorálne každý deň, rozdelené do dvoch dávok, spolu s jedlom (ráno a večer).
Tabuľka 2 Pediatrická dávka Ribavirinu Teva Pharma B.V. určená podľa telesnej hmotnosti
Telesná hmotnosť pacienta (kg) Denná dávka ribavirínu Počet 400 mg tabliet*
47 - 49 600 mg 3 x 200 mg tabletya
50 - 65 800 mg 4 x 200 mg tabletyb
> 65 Pozri tabuľku s dávkou pre dospelých (Tabuľka 1)
a: 1 ráno, 2 večer b: 2 ráno, 2 večer
400 mg tablety Ribavirinu Teva Pharma B.V.
*Poznámka: pri 800 mg dennej dávke sa 2 x 200 mg tablety môžu nahradiť 1 x 400 mg tabletou.
Dĺžka liečby u detí a mladistvých
Genotyp 1: Odporúčaná dĺžka liečby je 1 rok. U pacientov, ktorí nedosiahnu virologickú odpoveď v 12. týždni, je dosiahnutie trvalej virologickej odpovede veľmi nepravdepodobné (negatívna predpovedná hodnota 96 %). Virologická odpoveď je definovaná ako nedetegovateľná hladina HCV-RNA v 12. týždni liečby. U týchto pacientov sa má liečba ukončiť.
Genotyp 2 alebo 3: Odporúčaná dĺžka liečby je 24 týždňov.
Virologická odpoveď po 1 roku liečby a 6 mesiacoch následného sledovania bola 36 % pri genotype 1
a 81 % pri genotype 2/3/4.
Úprava dávkovania týkajúca sa všetkých pacientov
Ak sa počas liečby ribavirínom a peginterferónom alfa-2b alebo interferónom alfa-2b vyskytnú závažné nežiaduce reakcie alebo odchýlky laboratórnych hodnôt, ak je to vhodné, upravujte dávkovanie oboch liekov dovtedy, kým nežiaduce reakcie neustúpia. Návod na úpravu dávkovania bol vypracovaný v súlade s výsledkami klinických štúdií (pozri Návod na úpravu dávkovania, Tabuľka 3). Keďže dodržiavanie liečby môže byť dôležité pre jej výsledok, dávka sa má udržiavať pokiaľ možno čo najviac na úrovni odporúčanej štandardnej dávky. Nie je možné vylúčiť možný negatívny dopad zníženia dávky ribavirínu na výslednú účinnosť.
Tabuľka 3 Návod na úpravu dávkovania
Laboratórne hodnoty Znížte iba dennú dávku ribavirínu pre dospelých na
600 mg/deň* , pediatrickú na
7,5 mg/kg, ak:
Znížte iba dávku peginterferónu alfa-2b (dospelí) alebo interferónu alfa-2b (dospelí a deti) napolovičnú dávku, ak:
Ukončite kombinovanú liečbu, ak:
Hemoglobín < 10 g/dl - < 8,5 g/dl
Dospelí: Hemoglobín
u pacientov s anamnézou stabilného ochorenia srdca
Deti: neaplikovateľné
(pozri časť 4.4)
pokles hemoglobínu o ≥ 2 g/dl počas ktorejkoľvek 4-týždňovej doby počas liečby (trvalé zníženie dávky)
< 12 g/dl po
4 týždňoch od zníženia dávky
Leukocyty - < 1,5 x 109/l < 1,0 x 109/l
Neutrofily - < 0,75 x 109/l < 0,5 x 109/l
Trombocyty - Dospelí < 50 x 109/l
Deti < 80 x 109/l
Dospelí < 25 x 109/l
Deti < 50 x 109/l
Bilirubín - priamy
(konjugovaný) - -
2,5 x ULN**
Bilirubín - nepriamy
(nekonjugovaný)
> 5 mg/dl - Dospelí > 4 mg/dl
Deti > 5 mg/dl
(počas > 4 týždňov)
Kreatinín - - > 2,0 mg/dl
Alanínaminotransferáza/ aspartátaminotransferáza (ALT/AST)
- - 2 x hodnota pred liečbou a
> 10 x ULN**

400 mg tablety Ribavirinu Teva Pharma B.V.
*Podávajú sa rozdelené do dvoch dávok, ráno a večer. Pacienti majú užívať jednu 200 mg tabletu ráno a buď dve 200 mg tablety, alebo jednu 400 mg tabletu večer.
** Horná hranica referenčného rozpätia
Osobitné skupiny pacientov
Použitie pri poruche funkcie obličiek: U pacientov s poruchou funkcie obličiek je farmakokinetika
ribavirínu zmenená v dôsledku zníženia zdanlivého klírensu u týchto pacientov (pozri časť 5.2). Preto sa odporúča vyšetriť funkciu obličiek všetkým pacientom pred začatím liečby ribavirínom. Pacienti
s klírensom kreatinínu < 50 ml/minútu sa ribavirínom nesmú liečiť (pozri časť 4.3). Jedincov
s poruchou funkcie obličiek treba starostlivejšie sledovať kvôli možnosti vzniku anémie. Ak sa hladina kreatinínu v sére zvýši na > 2 mg/dl (Tabuľka 3), podávanie ribavirínu a peginterferónu
alfa-2b/interferónu alfa-2b sa musí ukončiť.
Použitie pri poruche funkcie pečene: Medzi ribavirínom a funkciou pečene zrejme nedochádza
k žiadnej farmakokinetickej interakcii (pozri časť 5.2). U pacientov s poruchou funkcie pečene preto nie je potrebná úprava dávky ribavirínu.
Použitie u starších pacientov (vo veku ≥ 65 rokov): Vek zrejme nemá žiaden významný vplyv na farmakokinetiku ribavirínu. Pred začiatkom podávania ribavirínu sa však, rovnako ako u mladších pacientov, musí skontrolovať funkcia obličiek (pozri časť 5.2).
Použitie u pacientov mladších ako 18 rokov: Ribavirin Teva Pharma B.V. sa môže používať
v kombinácii s interferónom alfa-2b u detí (vo veku 3 rokov a starších) a mladistvých. Výber liekovej formy závisí od individuálnych charakteristík pacienta (pozri časť 4.1). Bezpečnosť a účinnosť ribavirínu s pegylovanými alebo inými formami interferónu (t.j. inými ako alfa-2b) sa u týchto pacientov nehodnotila.
Pacienti súbežne infikovaní HCV/HIV: Pacienti, ktorí sú liečení nukleozidovými inhibítormi reverznej transkriptázy (NRTI) súbežne s ribavirínom a interferónom alfa-2b alebo peginterferónom alfa-2b, môžu byť vystavení zvýšenému riziku mitochondriálnej toxicity, laktátovej acidózy a dekompenzácie pečene (pozri časť 4.4). Prečítajte si, prosím, aj príslušné informácie o predpisovaní antiretrovírusových liekov.
4.3 Kontraindikácie
- Precitlivenosť na liečivo alebo na ktorúkoľvek z pomocných látok.
- Gravidné ženy (pozri časti 4.4, 4.6 a 5.3). Ribavirin Teva Pharma B.V. sa nesmie začať
podávať, pokiaľ sa tesne pred začiatkom liečby nezíska negatívny výsledok tehotenského testu.
- Dojčiace ženy.
- Anamnéza závažného už jestvujúceho ochorenia srdca, vrátane nestabilného alebo neliečeného ochorenia srdca počas predchádzajúcich šiestich mesiacov (pozri časť 4.4).
- Závažné ochorenia oslabujúce organizmus, vrátane pacientov s chronickým zlyhaním obličiek, pacientov s klírensom kreatinínu < 50 ml/minútu a/alebo liečených hemodialýzou.
- Ťažká porucha funkcie pečene alebo dekompenzovaná cirhóza pečene.
- Hemoglobinopatie (napr. talasémia, kosáčikovitá anémia).
- Začatie liečby peginterferónom alfa-2b je kontraindikované u pacientov súbežne infikovaných
HCV/HIV, ktorí majú cirhózu a Childovo-Pughovo skóre ≥ 6.
Deti a mladiství:
- Jestvujúce alebo prekonané závažné psychiatrické ochorenie, najmä ťažká depresia, samovražedné myšlienky alebo pokus o samovraždu.
Vzhľadom na súbežné podávanie peginterferónu alfa-2b alebo interferónu alfa-2b:
- Autoimúnna hepatitída alebo anamnéza autoimúneho ochorenia.
 4.4 Osobitné upozornenia a opatrenia pri používaní
Účinky na psychiku a centrálny nervový systém (CNS):
4.4 Osobitné upozornenia a opatrenia pri používaní
Účinky na psychiku a centrálny nervový systém (CNS): Počas kombinovanej liečby Ribavirinom Teva Pharma B.V. a peginterferónom alfa-2b alebo interferónom alfa-2b a po jej ukončení, najmä počas 6-mesačného obdobia následného sledovania, sa u niektorých pacientov pozorovali závažné účinky na CNS, hlavne depresia, samovražedné myšlienky a pokus
o samovraždu. Počas liečby a počas 6-mesačného následného sledovania po liečbe boli u detí
a mladistvých, liečených Ribavirinom Teva Pharma B.V. v kombinácii s interferónom alfa-2b, samovražedné myšlienky alebo pokusy o samovraždu hlásené častejšie ako u dospelých pacientov (2,4 % oproti 1 %). U detí a mladistvých sa, rovnako ako u dospelých, vyskytli aj ďalšie psychiatrické nežiaduce udalosti (napr. depresia, emocionálna labilita a somnolencia). Počas liečby interferónmi alfa sa pozorovali aj ďalšie účinky na CNS, vrátane agresívneho správania (niekedy namiereného proti iným osobám), zmätenosti a zmien duševného stavu. Pacientov treba prísne sledovať kvôli akýmkoľvek znakom alebo príznakom psychiatrických porúch. Ak sa takéto príznaky vyskytnú, ošetrujúci lekár musí vziať do úvahy možnú závažnosť týchto nežiaducich účinkov
a zvážiť potrebu ich adekvátnej liečby. Ak psychiatrické príznaky pretrvávajú alebo sa zhoršujú, alebo ak sa spozorujú samovražedné myšlienky, treba liečbu Ribavirinom Teva Pharma B.V. a peginterferónom alfa-2b alebo interferónom alfa-2b ukončiť a pacienta odporučiť do náležitej psychiatrickej starostlivosti.
Pacienti s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením: Ak sa liečba Ribavirinom Teva Pharma B.V. v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b považuje za nutnú u dospelých pacientov s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením, môže sa začať až po zaistení náležitej individuálnej diagnostiky a liečby psychiatrického ochorenia. Použitie Ribavirinu Teva Pharma B.V. a interferónu alfa-2b je u detí a mladistvých s jestvujúcim alebo prekonaným závažným psychiatrickým ochorením kontraindikované (pozri časť
4.3).
Z výsledkov klinických štúdií vyplýva, že použitie ribavirínu v monoterapii nie je účinné, a že
ribavirín sa nesmie užívať samotný. Bezpečnosť a účinnosť kombinovanej liečby sa preukázala iba pri použití ribavirínu spolu s injekčným roztokom peginterferónu alfa-2b alebo interferónu alfa-2b.
Všetkým pacientom, ktorí sa zúčastnili na štúdiách chronickej hepatitídy C, sa pred zaradením do štúdie vykonala biopsia pečene, ale v niektorých prípadoch (t.j. u pacientov s genotypom 2 a 3) je liečba možná bez histologického overenia. V aktuálnych odporúčaniach pre liečbu si treba overiť, či je biopsia pečene pred začatím liečby potrebná.
Riziko teratogenity:Pacientky: Ribavirin Teva Pharma B.V. nesmú užívať gravidné ženy (pozri časť 4.3). Veľký dôraz sa musí klásť na to, aby sa pacientky vyhli otehotneniu (pozri časti 4.6 a 5.3).
Pacienti a ich partnerky: Veľký dôraz sa musí klásť na to, aby sa partnerky pacientov užívajúcich ribavirín vyhli otehotneniu (pozri časti 4.6 a 5.3).
Hemolýza: V klinických štúdiách sa pokles hladín hemoglobínu na < 10 g/dl pozoroval až u 14 %
dospelých pacientov a 7 % detí a mladistvých, ktorí sa liečili ribavirínom v kombinácii
s peginterferónom alfa-2b (iba dospelí) alebo interferónom alfa-2b (dospelí a deti alebo mladiství). Hoci ribavirín nemá priame účinky na kardiovaskulárny systém, anémia súvisiaca s liečbou ribavirínom môže viesť k zhoršeniu funkcie srdca alebo k exacerbácii príznakov koronárneho ochorenia, prípadne k obom. Ribavirín sa preto musí podávať opatrne pacientom s už jestvujúcim ochorením srdca (pozri časť 4.3). Funkčný stav srdca sa musí vyhodnotiť ešte pred začiatkom liečby a klinicky monitorovať počas nej; ak dôjde k akémukoľvek zhoršeniu, liečba sa musí ukončiť (pozri časť 4.2).
Kardiovaskulárny systém: Dospelých pacientov s anamnézou kongestívneho srdcového zlyhania, infarktu myokardu a/alebo s minulými alebo súčasnými poruchami srdcového rytmu je nutné prísne sledovať. Pred začiatkom liečby, ako aj počas nej, sa odporúča urobiť pacientom s už jestvujúcimi kardiálnymi abnormalitami elektrokardiogram. Srdcové arytmie (predovšetkým supraventrikulárne) zvyčajne priaznivo reagujú na konvenčnú liečbu, ale môžu si vyžiadať ukončenie liečby. Údaje u detí alebo mladistvých s anamnézou ochorenia srdca nie sú k dispozícii.
Akútna precitlivenosť: Ak vznikne akútna reakcia z precitlivenosti (napr. urtikária, angioedém, bronchokonstrikcia, anafylaxia), musí sa liečba Ribavirinom Teva Pharma B.V. ihneď ukončiť a začať náležitá medikamentózna liečba. Prechodné vyrážky nevyžadujú prerušenie liečby.
Očné zmeny: Ribavirín sa používa v kombinovanej liečbe s alfa interferónmi. Pri kombinovanej liečbe s alfa interferónmi sa v zriedkavých prípadoch hlásila retinopatia zahŕňajúca retinálne krvácanie, vatovité ložiská, papiloedém, neuropatiu očného nervu a obštrukciu retinálnej tepny alebo žily, čo môže mať za následok stratu videnia. Všetkým pacientom sa musí pred začiatkom liečby urobiť očné vyšetrenie. Každý pacient, ktorý sa sťažuje na zhoršenie alebo stratu videnia, musí podstúpiť bezodkladné a kompletné očné vyšetrenie. Pacienti s už jestvujúcimi oftalmologickými poruchami (napr. s diabetickou alebo hypertenznou retinopatiou) musia počas kombinovanej liečby s alfa interferónmi podstupovať pravidelné oftalmologické vyšetrenia. Kombinovaná liečba s alfa interferónmi sa má ukončiť u pacientov, u ktorých vzniknú nové alebo sa zhoršia jestvujúce oftalmologické poruchy.
Funkcia pečene: Všetkých pacientov, u ktorých počas liečby vzniknú významné funkčné abnormality pečene, je nutné prísne sledovať. Liečbu treba ukončiť u pacientov, u ktorých sa predlžujú markery koagulácie, čo môže poukazovať na dekompenzáciu pečene.
Špecifické doplnkové sledovanie detí a mladistvých
Rast a vývoj: Počas 1-ročnej liečby sa zistil pokles rýchlosti lineárneho rastu (priemerný pokles
percentilu o 9 %) a pokles rýchlosti prírastku telesnej hmotnosti (priemerný pokles percentilu o 13 %). Počas 6-mesačného následného sledovania po liečbe sa zaznamenalo celkové zvrátenie týchto trendov. Avšak na základe predbežných údajov zo štúdie zameranej na dlhodobé následné sledovanie sa
u 12 (14 %) z 84 detí zistil pokles percentilu rýchlosti lineárneho rastu o > 15, pričom u 5 (6 %) z nich bol pokles percentilu o > 30, a to napriek tomu, že boli už viac ako 1 rok bez liečby. Výsledky predklinickej štúdie toxicity u mláďat navyše preukázali mierne, od dávky závislé spomalenie celkového rastu u novorodených potkanov, ktorým sa podával ribavirín (pozri časť 5.3). Pred začiatkom liečby sa preto má u malých detí zhodnotiť pomer medzi rizikom a prínosom kombinovanej liečby ribavirínom a interferónom alfa-2b. Lekárom sa odporúča sledovať rast detí, ktoré užívajú ribavirín v kombinácii s interferónom alfa-2b. Údaje o dlhodobých účinkoch na rast a vývoj a na pohlavné dozrievanie nie sú k dispozícii.
Sledovanie funkcie štítnej žľazy: Približne u 12 % detí liečených ribavirínom a interferónom alfa-2b došlo k vzostupu hladiny TSH. U ďalších 4 % došlo k ich prechodnému poklesu pod dolnú hranicu referenčného rozpätia. Hladiny TSH sa musia vyšetriť pred začiatkom liečby interferónom alfa-2b
a všetky v tom čase zistené funkčné abnormality štítnej žľazy sa musia liečiť konvenčnými liekmi. Liečba interferónom alfa-2b sa môže začať, ak je možné hladiny TSH liekmi udržiavať v referenčnom rozpätí. Počas liečby ribavirínom a interferónom alfa-2b sa pozorovala dysfunkcia štítnej žľazy. Ak sa zistia funkčné abnormality štítnej žľazy, má sa stav štítnej žľazy pacienta vyšetriť a liečiť tak, ako je to klinicky vhodné. Deti a mladiství sa majú každé 3 mesiace monitorovať kvôli dôkazu dysfunkcie
štítnej žľazy (napr. hladiny TSH).
Súbežná infekcia HCV/HIV:
Mitochondriálna toxicita a laktátová acidóza: U HIV-pozitívnych jedincov súbežne infikovaných HCV, ktorí dostávajú liečbu nukleozidovými inhibítormi reverznej transkriptázy (NRTI) (najmä ddI a d4T) a kombinovanú liečbu interferónom alfa-2b/ribavirínom, je potrebná opatrnosť. Lekári majú pri podávaní ribavirínu HIV-pozitívnym pacientom liečeným NRTI dôkladne sledovať markery mitochondriálnej toxicity a laktátovej acidózy. Zvlášť:
- sa neodporúča súbežné podávanie Ribavirinu Teva Pharma B.V. a didanozínu, a to kvôli riziku mitochondriálnej toxicity (pozri časť 4.5).
- sa treba vyhnúť súbežnému podávaniu Ribavirinu Teva Pharma B.V. a stavudínu, aby sa minimalizovalo riziko prekrývajúcej sa mitochondriálnej toxicity.
Dekompenzácia pečene u pacientov súbežne infikovaných HCV/HIV s pokročilou cirhózou: Koinfikovaní pacienti s pokročilou cirhózou, ktorí dostávajú vysoko aktívnu antiretrovírusovú liečbu (HAART), môžu byť vystavení zvýšenému riziku dekompenzácie pečene a smrti. Pridanie liečby
alfa interferónmi, samotnými alebo v kombinácii s ribavirínom, môže v tejto podskupine pacientov uvedené riziko ešte viac zvýšiť. Ďalšie predliečebné faktory u koinfikovaných pacientov, ktoré sa môžu spájať s vyšším rizikom dekompenzácie pečene, zahŕňajú liečbu didanozínom a zvýšené koncentrácie bilirubínu v sére.
Koinfikovaných pacientov, ktorí sú liečení tak antiretrovirotikami (ARV), ako aj liekmi proti hepatitíde, treba prísne sledovať a počas liečby vyhodnocovať ich Childovo-Pughovo skóre.
U pacientov, u ktorých dôjde k dekompenzácii pečene, sa má liečba proti hepatitíde ihneď ukončiť
a liečba ARV prehodnotiť.
Hematologické abnormality u pacientov súbežne infikovaných HCV/HIV:
Pacienti súbežne infikovaní HCV/HIV, ktorí dostávajú liečbu peginterferónom alfa-2b/ribavirínom a HAART, môžu byť vystavení zvýšenému riziku vzniku hematologických abnormalít (ako je neutropénia, trombocytopénia a anémia) v porovnaní s pacientmi infikovanými iba HCV. Hoci väčšina prípadov sa dá zvládnuť znížením dávky, v tejto skupine pacientov sa má pristúpiť k prísnemu sledovaniu hematologických parametrov (pozri časť 4.2 a nižšie „Laboratórne vyšetrenia“ a časť 4.8). Pacienti liečení ribavirínom a zidovudínom sú vystavení zvýšenému riziku vzniku anémie; preto sa súbežné používanie ribavirínu a zidovudínu neodporúča (pozri časť 4.5).
Pacienti s nízkym počtom CD4 buniek:
U pacientov súbežne infikovaných HCV/HIV sú k dispozícii obmedzené údaje o účinnosti
a bezpečnosti (N = 25) u jedincov s počtom CD4 buniek nižším ako 200 buniek/µl. Preto je pri liečbe pacientov s nízkym počtom CD4 buniek nutná opatrnosť.
Prečítajte si, prosím, príslušný súhrn charakteristických vlastností antiretrovírusových liekov, ktoré sa majú užívať súbežne s liečbou HCV, aby ste dokázali rozpoznať a zvládnuť toxicitu špecifickú pre jednotlivé lieky a možné prekrývanie sa toxicity s ribavirínom a peginterferónom alfa-2b.
Dentálne a periodontálne ochorenia: U pacientov, ktorí dostávajú kombinovanú liečbu ribavirínom
a peginterferónom alfa-2b alebo interferónom alfa-2b, sa hlásili dentálne a periodontálne ochorenia, ktoré môžu viesť k vypadávaniu zubov. Suchosť v ústach môže mať navyše škodlivý účinok na zuby a sliznicu úst počas dlhodobej liečby kombináciou ribavirínu a peginterferónu alfa-2b alebo interferónu alfa-2b. Pacienti si majú dvakrát denne dôkladne čistiť zuby a pravidelne absolvovať
zubné prehliadky. Niektorí pacienti môžu navyše trpieť vracaním. Ak sa takáto reakcia vyskytne, treba im odporučiť, aby si po vracaní dôkladne vypláchli ústa.
Laboratórne vyšetrenia: Pred začiatkom liečby sa musia u všetkých pacientov vykonať štandardné hematologické a biochemické vyšetrenia (kompletný krvný obraz [complete blood count, CBC]
a diferenciálny krvný obraz, počet trombocytov, hladiny elektrolytov, hladina kreatinínu v sére, funkčné vyšetrenia pečene, hladina kyseliny močovej). Pred začatím liečby ribavirínom sa môžu považovať za prijateľné nasledujúce predliečebné hodnoty:
Hemoglobín Dospelí: ≥ 12 g/dl (ženy); ≥ 13 g/dl (muži)
Deti: ≥ 11 g/dl (dievčatá); ≥ 12 g/dl (chlapci) Trombocyty ≥ 100 000/mm3
Počet neutrofilov ≥ 1 500/mm3
Laboratórne vyšetrenia sa majú vykonať v 2. a 4. týždni liečby a potom v pravidelných intervaloch podľa klinickej potreby.
Ženy vo fertilnom veku: Pacientky sa musia podrobiť rutinnému tehotenskému testu každý mesiac počas liečby a ešte štyri mesiace po jej skončení. Partnerky pacientov sa musia podrobiť rutinnému tehotenskému testu každý mesiac počas liečby a ešte sedem mesiacov po jej skončení (pozri časť 4.6).
Počas liečby ribavirínom sa môže v dôsledku hemolýzy zvýšiť hladina kyseliny močovej;
predisponovaní pacienti sa preto musia dôkladne sledovať kvôli možnému vzniku dny.
4.5 Liekové a iné interakcie
Výsledky štúdií in vitro na preparátoch mikrozómov ľudskej aj potkanej pečene ukázali, že metabolizmus ribavirínu nie je sprostredkovaný enzýmami cytochrómu P450. Ribavirín neinhibuje enzýmy cytochrómu P450. Štúdie toxicity nepreukázali indukciu pečeňových enzýmov ribavirínom. Z tohto dôvodu existuje minimálna možnosť vzniku interakcií na úrovni enzýmu P450.
Neuskutočnili sa štúdie interakcií medzi ribavirínom a inými liekmi, s výnimkou peginterferónu alfa-2b, interferónu alfa-2b a antacíd.
Interferón alfa-2b: Vo farmakokinetickej štúdii s opakovaným podávaním sa nezaznamenali farmakokinetické interakcie medzi ribavirínom a peginterferónom alfa-2b alebo interferónom alfa-2b.
Antacidá: Biologická dostupnosť ribavirínu podaného v dávke 600 mg sa pri súbežnom podaní antacida s obsahom horčíka, hliníka a simetikónu znížila; hodnota AUCtf sa znížila o 14 %. Je možné, že znížená biologická dostupnosť v tejto štúdii bola dôsledkom predĺženého času pasáže ribavirínu alebo zmeny pH. Táto interakcia sa nepovažuje za klinicky významnú.
Analógy nukleozidov: Použitie analógov nukleozidov, samotných alebo v kombinácii s inými nukleozidmi, viedlo k vzniku laktátovej acidózy. Farmakologické údaje ukazujú, že ribavirín
v podmienkach in vitro zvyšuje hladiny fosforylovaných metabolitov purínových nukleozidov. Táto aktivita môže zvyšovať riziko laktátovej acidózy vyvolanej analógmi purínových nukleozidov
(napr. didanozín alebo abakavir). Súbežné podávanie ribavirínu a didanozínu sa neodporúča. Hlásili sa prípady mitochondriálnej toxicity, najmä laktátovej acidózy a pankreatitídy, pričom niektoré z nich
boli smrteľné (pozri časť 4.4).
Bola hlásená exacerbácia anémie spôsobená ribaviríom, keď bol zidovudín súčasťou terapeutického režimu používaného na liečbu HIV, aj keď presný mechanizmus ešte nie je objasnený. Súbežné používanie ribavirínu so zidovudínom sa neodporúča kvôli zvýšenému riziku anémie (pozri časť 4.4). Má sa zvážiť nahradenie zidovudínu v režime kombinovanej antiretrovírusovej liečbe, ak zidovudín už bol nasadený. Toto je obzvlášť dôležité u pacientov so známou anamnézou anémie vyvolanej zidovudínom.
V dôsledku dlhého polčasu pretrváva možnosť vzniku interakcií ešte 2 mesiace (päť polčasov ribavirínu) po ukončení liečby ribavirínom (pozri časť 5.2).
Nepreukázalo sa, že by ribavirín interagoval s nenukleozidovými inhibítormi reverznej transkriptázy alebo s inhibítormi proteáz.
4.6 Gravidita a laktácia
Použitie Ribavirinu Teva Pharma B.V. je kontraindikované počas gravidity.
Predklinické údaje:
- Fertilita: V štúdiách na zvieratách vyvolal ribavirín reverzibilné účinky na spermatogenézu
(pozri časť 5.3).
- Teratogenita: Významný teratogénny a/alebo embryocídny potenciál ribavirínu sa preukázal
u všetkých zvieracích druhov, na ktorých sa vykonali adekvátne štúdie, a vyskytoval sa už pri takých nízkych dávkach, ako je jedna dvadsatina dávky odporúčanej pre ľudí (pozri časť 5.3).
- Genotoxicita: Ribavirín indukuje genotoxicitu (pozri časť 5.3).
Pacientky: Ribavirin Teva Pharma B.V. nesmú užívať gravidné ženy (pozri časti 4.3, 4.4 a 5.3). Veľký dôraz sa musí klásť na to, aby sa pacientky vyhli otehotneniu. Liečba ribavirínom sa nesmie začať, pokiaľ sa tesne pred začiatkom liečby nezíska negatívny výsledok tehotenského testu. Tak ženy vo fertilnom veku, ako aj ich partneri musia používať účinnú antikoncepciu počas liečby a ešte štyri mesiace po ukončení liečby, pričom v tomto období sa musí každý mesiac robiť rutinný tehotenský
test (pozri časť 4.4). Ak pacientka otehotnie počas liečby alebo do štyroch mesiacov po ukončení liečby, musí sa upozorniť na významné teratogénne riziko ribavirínu pre plod.
Pacienti a ich partnerky: Veľký dôraz sa musí klásť na to, aby sa partnerky pacientov užívajúcich
Ribavirin Teva Pharma B.V. vyhli otehotneniu (pozri časti 4.3, 4.4 a 5.3). Ribavirín sa hromadí
v bunkách a len veľmi pomaly sa vylučuje z organizmu. Nie je známe, či ribavirín, ktorý je obsiahnutý v sperme, bude vykazovať svoje potenciálne teratogénne alebo genotoxické účinky na ľudské embryo/plod. Hoci údaje o približne 300 prospektívne sledovaných gravidných ženách, ktorých partneri užívali ribavirín, nepreukázali v porovnaní s celkovou populáciou zvýšené riziko
malformácie, ani špecifický typ malformácie, pacientom a ich partnerkám sa musí odporučiť, aby každý z nich používal účinnú antikoncepciu počas liečby a ešte sedem mesiacov po liečbe. Muži, ktorých partnerky sú tehotné, musia byť poučení o nutnosti používania prezervatívu, aby minimalizovali možnosť prenosu ribavirínu na partnerku.
Laktácia: Nie je známe, či sa ribavirín vylučuje do ľudského mlieka. Vzhľadom na možnosť
nežiaducich reakcií u dojčených detí sa musí dojčenie pred začiatkom liečby ukončiť.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje
Ribavirin Teva Pharma B.V. nemá žiadny alebo má zanedbateľný vplyv na schopnosť viesť vozidlá a obsluhovať stroje; peginterferón alfa-2b alebo interferón alfa-2b používaný v kombinovanej liečbe však takýto vplyv môže mať. Preto sa pacienti, u ktorých sa počas liečby vyskytne únava, somnolencia alebo zmätenosť, musia upozorniť na to, aby neviedli vozidlo ani neobsluhovali stroje.
4.8 Nežiaduce účinky
Dospelí pacienti:
Bezpečnosť ribavirínu sa hodnotila na základe údajov z troch klinických štúdií u pacientov bez predchádzajúcej expozície interferónom (pacienti predtým neliečení interferónom): dve štúdie skúmali ribavirín v kombinácii s interferónom alfa-2b, jedna štúdia skúmala ribavirín v kombinácii
s peginterferónom alfa-2b.'
Pacienti, ktorí sú liečení interferónom alfa-2b a ribavirínom po relapse ochorenia po predchádzajúcej liečbe interferónom, alebo pacienti, ktorí sú liečení kratšiu dobu, pravdepodobne budú mať lepší bezpečnostný profil než je nižšie popísaný.
Nežiaduce reakcie uvedené v tabuľke 4 vychádzajú zo skúseností z klinických štúdií u predtým neliečených dospelých pacientov liečených 1 rok a z obdobia po uvedení lieku na trh. V tabuľke 4 sa kvôli úplnosti uvádzajú aj niektoré nežiaduce reakcie, ktoré sa zvyčajne pripisujú liečbe interferónom, ale ktoré sa hlásili v súvislosti s liečbou hepatitídy C (v kombinácii s ribavirínom). Kvôli nežiaducim reakciám, ktoré možno pripísať monoterapii interferónom, si taktiež treba prezrieť SPC pre lieky
s obsahom peginterferónu alfa-2b a interferónu alfa-2b. V rámci tried orgánových systémov sú nežiaduce reakcie zoradené podľa frekvencie s použitím nasledujúcich kategórií: veľmi časté (≥ 1/10); časté (≥ 1/100 až < 1/10); menej časté (≥ 1/1 000 až < 1/100); zriedkavé (≥ 1/10 000 až < 1/1 000);

veľmi zriedkavé (< 1/10 000); neznáme. V rámci jednotlivých skupín frekvencií sú nežiaduce účinky usporiadané v poradí klesajúcej závažnosti.
Tabuľka 4 Nežiaduce reakcie hlásené počas klinických štúdií alebo v období po uvedení lieku na trh pri podávaní ribavirínu s injekčným roztokom pegylovaného interferónu alfa-2b alebo interferónu alfa-2b
Trieda orgánových systémov Nežiaduce reakcieInfekcie a nákazyVeľmi časté: Vírusová infekcia, faryngitída
Časté: Plesňová infekcia, otitis media, herpes simplex, infekcia močových ciest
Zriedkavé: Pneumónia*
Benígne a malígne nádory, vrátane nešpecifikovaných novotvarov (cysty a polypy)Časté: Nešpecifikovaný novotvar
Poruchy krvi a lymfatického systémuVeľmi časté: Anémia, neutropénia
Časté: Trombocytopénia, lymfadenopatia, lymfopénia
Veľmi zriedkavé: Aplastická anémia*
Neznáme: Izolovaná aplázia červených krviniek, idiopatická trombocytopenická purpura, trombotická trombocytopenická purpura
Poruchy imunitného systémuVeľmi zriedkavé: Sarkoidóza*
Neznáme: Vogtov-Koyanagijo-Haradov syndróm, systémový lupus erythematosus, reumatoidná artritída (nová alebo zhoršená), vaskulitída, akútne reakcie z precitlivenosti zahŕňajúce urtikáriu, angioedém, bronchokonstrikciu, anafylaxiu
Poruchy endokrinného systémuČasté: Hypotyreóza, hypertyreóza
Zriedkavé: Diabetes
Poruchy metabolizmu a výživyVeľmi časté: Anorexia
Časté: Hyperglykémia, hyperurikémia, hypokalciémia, dehydratácia, zvýšená chuť do jedla, smäd
Veľmi zriedkavé: Hypertriglyceridémia*
Psychické poruchyVeľmi časté: Depresia, insomnia, úzkosť, emocionálna labilita
Časté: Samovražedné myšlienky, psychóza, agresívne správanie, zmätenosť, agitovanosť, nervozita, porucha spánku, nezvyčané sny, nezvyčajný plač, apatia, znížené libido
Menej časté: Pokusy o samovraždu
Zriedkavé: Halucinácie
Veľmi zriedkavé: Samovražda*
Neznáme: Zmena duševného stavu
Poruchy nervového systémuVeľmi časté: Bolesť hlavy, závraty, suchosť v ústach, zhoršená koncentrácia
Časté: Ataxia, tremor, parestézia, dysfónia, strata chuti, hypoestézia, hyperestézia, somnolencia, migréna, hypertónia, dysgeúzia
Zriedkavé: Epileptický záchvat (kŕče)*, periférna neuropatia* Veľmi zriedkavé: Cerebrovaskulárne krvácanie*, cerebrovaskulárna
ischémia*, encefalopatia*, polyneuropatia*
Neznáme: Paréza tváre, neuropatia (vrátane mononeuropatií)
Poruchy oka

Časté: Rozmazané videnie, konjunktivitída, bolesť oka, poruchy videnia, porucha slznej žľazy
Zriedkavé: Retinálne krvácanie*, retinopatie (vrátane makulárneho edému)*, obštrukcia retinálnej tepny*, obštrukcia retinálnej žily*, optická neuritída*, papiloedém*, strata zrakovej ostrosti alebo zrakového poľa*, vatovité ložiská*
Poruchy ucha a labyrintuČasté: Vertigo, porucha/strata sluchu, tinitus, bolesť ucha
Poruchy srdca a srdcovej činnostiČasté: Palpitácie, tachykardia
Zriedkavé: Kardiomyopatia*, arytmia*
Veľmi zriedkavé: Infarkt myokardu*, kardiálna ischémia*
Poruchy cievČasté: Hypotenzia, hypertenzia, synkopa, návaly tepla
Veľmi zriedkavé: Periférna ischémia*
Poruchy dýchacej sústavy, hrudníka a mediastínaVeľmi časté: Dyspnoe, kašeľ
Časté: Sinusitída, bronchitída, epistaxa, rinitída, respiračná porucha, kongescia nosovej sliznice, rinorea, neproduktívny kašeľ
Veľmi zriedkavé: Pľúcne infiltráty*, pneumonitída*, intersticiálna pneumonitída*
Poruchy gastrointestinálneho traktuVeľmi časté: Hnačka, vracanie, nauzea, bolesť brucha
Časté: Ulcerózna stomatitída, stomatitída, kolitída, bolesť v pravom hornom kvadrante, dyspepsia, gastroezofageálny reflux*, glositída, krvácanie z ďasien, gingivitída, riedka stolica, zápcha, flatulencia
Zriedkavé: Pankreatitída*
Veľmi zriedkavé: Ischemická kolitída*, ulcerózna kolitída* Neznáme: Periodontálne ochorenie, dentálne ochorenie
Poruchy pečene a žlčových ciestČasté: Hepatomegália, žltačka, hyperbilirubinémia*
Veľmi zriedkavé: Hepatotoxicita (vrátane úmrtí)*
Poruchy kože a podkožného tkanivaVeľmi časté: Alopécia, pruritus, suchosť kože, vyrážka
Časté: Psoriáza, zhoršená psoriáza, ekzém, reakcia z fotosenzitivity, makulopapulárna vyrážka, erytematózna vyrážka, dermatitída, akné, furunkulóza*, erytém, kožné ochorenie, krvná podliatina, zvýšené potenie, nezvyčajná štruktúra vlasov, ochorenie nechtov*
Veľmi zriedkavé: Stevensov-Johnsonov syndróm*, toxická epidermálna nekrolýza*, multiformný erytém*
Poruchy kostrovej a svalovej sústavy a spojivového tkanivaVeľmi časté: Artralgia, myalgia, muskuloskeletárna bolesť
Časté: Artritída
Zriedkavé: Rabdomyolýza*, myozitída*
Poruchy obličiek a močových ciestČasté: Časté močenie, polyúria
Zriedkavé: Zlyhanie obličiek*, renálna insuficiencia* Veľmi zriedkavé: Nefrotický syndróm*
Poruchy reprodukčného systému a prsníkovČasté:
Ženy: amenorea, menorágia, porucha menštruácie, dysmenorea, bolesť prsníkov, ochorenie vaječníka, ochorenie pošvy.
 Muži:
Muži: impotencia, prostatitída
Sexuálna dysfunkcia (nešpecifikovaná)*
Celkové poruchy a reakcie v mieste podaniaVeľmi časté: Zápal v mieste vpichu, reakcia v mieste vpichu, únava, zimnica, horúčka, príznaky podobné chrípke, asténia, podráždenosť
Časté: Bolesť na hrudníku, periférny edém, malátnosť, bolesť
v mieste vpichu, edém tváre* Veľmi zriedkavé: Nekróza v mieste vpichu
Laboratórne a funkčné vyšetreniaVeľmi časté: Zníženie telesnej hmotnosti
Časté: Srdcový šelest, abnormálny nález v moči
* Keďže ribavirín sa vždy predpisuje s liekom s obsahom alfa interferónu a uvedené nežiaduce reakcie na liek zahŕňajú aj tie, ktoré boli hlásené v období po uvedení lieku na trh a pri ktorých nie je možné presne kvantifikovať frekvenciu, vyššie uvedená frekvencia pochádza z klinických štúdií, v ktorých sa používal ribavirín v kombinácii s interferónom alfa-2b (pegylovaným alebo nepegylovaným).
Pokles koncentrácií hemoglobínu o > 4 g/dl sa pozoroval u 30 % pacientov liečených ribavirínom a peginterferónom alfa-2b a u 37 % pacientov liečených ribavirínom + interferónom alfa-2b. Hladiny hemoglobínu klesli pod 10 g/dl až u 14 % dospelých pacientov a 7 % detí a mladistvých liečených ribavirínom v kombinácii s peginterferónom alfa-2b (iba dospelí) alebo interferónom alfa-2b.
Prípady anémie, neutropénie a trombocytopénie boli väčšinou mierne (1. alebo 2. stupeň podľa klasifikácie WHO). U pacientov liečených Ribavirinom Teva Pharma B.V. v kombinácii
s peginterferónom alfa-2b sa vyskytlo niekoľko prípadov závažnejšej neutropénie (3. stupeň podľa WHO: u 39 zo 186 [21 %]; a 4. stupeň podľa WHO: u 13 zo 186 [7 %]); v tejto liečebnej skupine bola u 7 pacientov hlásená aj leukopénia 3. stupňa podľa WHO.
V klinických štúdiách sa u niektorých pacientov liečených Ribavirinom Teva Pharma B.V.
v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b pozorovalo zvýšenie hodnôt kyseliny močovej a nepriameho (nekonjugovaného) bilirubínu, čo súviselo s hemolýzou, ale hodnoty týchto parametrov sa vrátili na predliečebné hodnoty do štyroch týždňov po ukončení liečby.
U pacientov so zvýšenými hladinami kyseliny močovej sa len u veľmi malého počtu pacientov, ktorí dostávali kombinovanú liečbu, vyvinuli klinické znaky dny, pričom žiaden z týchto pacientov nevyžadoval úpravu liečby či vyradenie z klinických štúdií.
Pacienti súbežne infikovaní HCV/HIV:U pacientov súbežne infikovaných HCV/HIV liečených ribavirínom v kombinácii s peginterferónom alfa-2b sa vyskytli aj ďalšie nežiaduce účinky (ktoré neboli hlásené u pacientov iba s jednou infekciou), ktoré boli v štúdiách hlásené s > 5 % frekvenciou: kandidóza ústnej dutiny (14 %), získaná lipodystrofia (13 %), pokles počtu CD4 lymfocytov (8 %), znížená chuť do jedla (8 %), zvýšené hladiny gamaglutamyltransferázy (9 %), bolesť chrbta (5 %), zvýšené hladiny amylázy v krvi (6 %), zvýšené hladiny kyseliny mliečnej v krvi (5 %), cytolytická hepatitída (6 %), zvýšené hladiny lipázy
(6 %) a bolesť končatiny (6 %).
Mitochondriálna toxicita:
U HIV-pozitívnych pacientov, ktorí dostávali liečbu NRTI a kombinovanú liečbu ribavirínom pre súbežnú infekciu HCV, sa hlásila mitochondriálna toxicita a laktátová acidóza (pozri časť 4.4).
Laboratórne hodnoty u pacientov súbežne infikovaných HCV/HIV:
Hoci sa hematologická toxicita, ako je neutropénia, trombocytopénia a anémia, vyskytovala častejšie u pacientov súbežne infikovaných HCV/HIV, väčšina prípadov sa dala zvládnuť úpravou dávky a
v zriedkavých prípadoch bolo nutné predčasné ukončenie liečby (pozri časť 4.4). Hematologické abnormality boli u pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b hlásené častejšie ako u pacientov liečených ribavirínom v kombinácii s interferónom alfa-2b. V štúdii 1 (pozri časť 5.1) sa u pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b pozoroval pokles absolútneho počtu neutrofilov pod 500 buniek/mm3 u 4 % (8/194) pacientov a pokles počtu

trombocytov pod 50 000/mm3 u 4 % (8/194) pacientov. Anémia (hemoglobín < 9,4 g/dl) bola hlásená u 12 % (23/194) pacientov liečených ribavirínom v kombinácii s peginterferónom alfa-2b.
Pokles počtu CD4 lymfocytov:
Liečba ribavirínom v kombinácii s peginterferónom alfa-2b bola spojená s poklesom absolútneho počtu CD4+ buniek počas prvých 4 týždňov bez zníženia percenta CD4+ buniek. Pokles počtu CD4+ buniek bol po znížení dávky alebo ukončení liečby reverzibilný. Používanie ribavirínu v kombinácii
s peginterferónom alfa-2b nemalo pozorovateľný negatívny vplyv na kontrolu HIV virémie počas liečby alebo následného sledovania. U koinfikovaných pacientov s počtom CD4+ buniek < 200/µl sú k dispozícii obmedzené údaje o bezpečnosti (N = 25) (pozri časť 4.4).
Prečítajte si, prosím, príslušný súhrn charakteristických vlastností antiretrovírusových liekov, ktoré sa majú užívať súbežne s liečbou HCV, aby ste dokázali rozpoznať a zvládnuť toxicitu špecifickú pre jednotlivé lieky a možné prekrývanie sa toxicity s Ribavirinom Teva Pharma B.V. v kombinácii
s peginterferónom alfa-2b.
Deti a mladiství:V klinických štúdiách vykonaných u 118 detí alebo mladistvých vo veku od 3 do 16 rokov ukončilo
6 % pacientov liečbu kvôli nežiaducim udalostiam. Profil nežiaducich udalostí v tejto obmedzenej skupine skúmaných pediatrických pacientov bol celkovo podobný ako u dospelých, hoci iba
u pediatrických pacientov existuje špecifické riziko týkajúce sa inhibície rastu, keďže počas liečby sa pozoroval pokles percentilu výšky (priemerný pokles percentilu rýchlosti rastu o 9 %) a percentilu telesnej hmotnosti (priemerný pokles percentilu o 13 %) (pozri časť 4.4). Počas liečby a 6-mesačného následného sledovania po liečbe boli okrem toho častejšie ako u dospelých (2,4 % oproti 1 %) hlásené samovražedné myšlienky alebo pokusy o samovraždu. Tak ako u dospelých pacientov, aj u detí
a mladistvých sa vyskytovali ďalšie psychiatrické nežiaduce udalosti (napr. depresia, emocionálna labilita a somnolencia) (pozri časť 4.4). U detí a mladistvých sa v porovnaní s dospelými pacientmi navyše častejšie vyskytovali komplikácie v mieste vpichu, horúčka, anorexia, vracanie a emocionálna labilita. Úpravy dávky boli potrebné u 30 % pacientov, najčastejšie kvôli anémii a neutropénii. Hlásené nežiaduce reakcie uvedené v tabuľke 5 vychádzajú zo skúseností z pediatrických klinických štúdií. V rámci tried orgánových systémov sú nežiaduce reakcie zoradené podľa frekvencie s použitím nasledujúcich kategórií: veľmi časté (≥ 1/10); časté (≥ 1/100 až < 1/10). V rámci jednotlivých skupín frekvencií sú nežiaduce účinky usporiadané v poradí klesajúcej závažnosti.
Tabuľka 5 Nežiaduce reakcie hlásené veľmi často a často počas klinických štúdií pri podávaní ribavirínu s injekčným roztokom interferónu alfa-2b u pediatrických pacientov
Trieda orgánových systémov Nežiaduce reakcieInfekcie a nákazyVeľmi časté: Vírusová infekcia, faryngitída
Časté: Plesňová infekcia, bakteriálna infekcia, pľúcna infekcia, otitis media, zubný absces, herpes simplex, infekcia močových ciest, vaginitída, gastroenteritída
Benígne a malígne nádory, vrátane nešpecifikovaných novotvarov (cysty a polypy)Časté: Nešpecifikovaný novotvar
Poruchy krvi a lymfatického systémuVeľmi časté: Anémia, neutropénia
Časté: Trombocytopénia, lymfadenopatia
Poruchy endokrinného systémuVeľmi časté: Hypotyreóza
Časté: Hypertyreóza, virilizmus
Poruchy metabolizmu a výživyVeľmi časté: Anorexia
Časté: Hypertriglyceridémia, hyperurikémia, zvýšená chuť do jedla
Psychické poruchyVeľmi časté: Depresia, insomnia, emocionálna labilita
Časté: Samovražedné myšlienky, agresívna reakcia, zmätenosť, porucha správania, agitovanosť, somnambulizmus, úzkosť,
Poruchy nervového systému
nervozita, porucha spánku, nezvyčané sny, apatia

Veľmi časté: Bolesť hlavy, závraty
Časté: Hyperkinéza, tremor, dysfónia, parestézia, hypoestézia, hyperestézia, zhoršená koncentrácia, somnolencia
Poruchy okaČasté: Konjunktivitída, bolesť oka, poruchy videnia, porucha slznej žľazy
Poruchy cievČasté: Raynaudova choroba, návaly tepla, bledosť
Poruchy dýchacej sústavy, hrudníka a mediastínaČasté: Dyspnoe, tachypnoe, epistaxa, kašeľ, kongescia nosovej sliznice, podráždenie nosovej sliznice, rinorea, kýchanie
Poruchy gastrointestinálneho traktuVeľmi časté: Hnačka, vracanie, nauzea, bolesť brucha
Časté: Ulcerácia v ústnej dutine, ulcerózna stomatitída, stomatitída, bolesť v pravom hornom kvadrante, dyspepsia, glositída, gastroezofageálny reflux, rektálna porucha, gastrointestinálna porucha, zápcha, riedka stolica, bolesť zubov, ochorenie zubov
Poruchy pečene a žlčových ciestČasté: Porucha funkcie pečene
Poruchy kože a podkožného tkanivaVeľmi časté: Alopécia, vyrážka
Časté: Reakcia z fotosenzitivity, makulopapulárna vyrážka, ekzém, akné, kožné ochorenie, ochorenie nechtov, zmena sfarbenia kože, pruritus, suchosť kože, erytém, krvná podliatina, zvýšené potenie
Poruchy kostrovej a svalovej sústavy a spojivového tkanivaVeľmi časté: Artralgia, myalgia, muskuloskeletárna bolesť
Poruchy obličiek a močových ciestČasté: Enuréza, porucha močenia, inkontinencia moču
Poruchy reprodukčného systému a prsníkovČasté:
Ženy: amenorea, menorágia, porucha menštruácie, ochorenie pošvy.
Muži: bolesť semenníkov
Celkové poruchy a reakcie v mieste podaniaVeľmi časté: Zápal v mieste vpichu, reakcia v mieste vpichu, únava, zimnica, horúčka, príznaky podobné chrípke, malátnosť, podráždenosť
Časté: Bolesť na hrudníku, asténia, edém, bolesť v mieste vpichu
Laboratórne a funkčné vyšetreniaVeľmi časté: Spomalenie rýchlosti rastu (nižšia výška a/alebo telesná hmotnosť vzhľadom na daný vek)
Úrazy, otravy a komplikácie liečebného postupuČasté: Lacerácia kože
4.9 PredávkovanieV klinických štúdiách s ribavirínom používaným v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b bolo pri najväčšom hlásenom predávkovaní použitá celková dávka 10 g ribavirínu (50 kapsúl po 200 mg) a 39 MIU interferónu alfa-2b (13 subkutánnych injekcií, každá po
3 MIU), a to v priebehu jedného dňa pri pokuse pacienta o samovraždu. Pacient bol dva dni pozorovaný na pohotovosti a v tomto období sa u neho nezaznamenali žiadne nežiaduce účinky predávkovania.
5. FARMAKOLOGICKÉ VLASTNOSTI
5.1 Farmakodynamické vlastnosti
Farmakoterapeutická skupina: Priamo účinkujúce antivirotiká, nukleozidy a nukleotidy (okrem inhibítorov reverznej transkriptázy), ATC kód: J05AB04.
Ribavirín je syntetický analóg nukleozidov, ktorý in vitro vykazuje aktivitu proti niektorým RNA a DNA vírusom. Mechanizmus, ktorým ribavirín v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b účinkuje proti HCV, je neznámy. V niekoľkých klinických štúdiách sa skúmalo podávanie perorálnych liekových foriem ribavirínu v monoterapii chronickej hepatitídy C. Výsledky týchto štúdií ukázali, že ribavirín v monoterapii nemal žiaden účinok na elimináciu vírusu hepatitídy (HCV-RNA) ani na zlepšenie histologického nálezu v pečeni po 6 až 12 mesiacoch liečby a po šiestich mesiacoch následného sledovania.
Klinické štúdie s ribavirínom u dospelých
Použitie ribavirínu v kombinovanej liečbe s peginterferónom alfa-2b alebo interferónom alfa-2b sa hodnotilo v niekoľkých klinických štúdiách. Pacienti vhodní pre zaradenie do týchto štúdií mali chronickú hepatitídu C potvrdenú pozitívnym vyšetrením HCV-RNA polymerázovou reťazovou reakciou („polymerase chain reaction assay“, PCR) (> 30 IU/ml), výsledok biopsie pečene zodpovedajúci histologickej diagnóze chronickej hepatitídy nespôsobenej inou príčinou a abnormálne hladiny ALT v sére.
Predtým neliečení pacienti
Tri štúdie skúmali použitie interferónu u predtým neliečených pacientov, v dvoch z nich sa podával ribavirín + interferón alfa-2b (C95-132 a I95-143) a v jednej ribavirín + peginterferón alfa-2b
(C/I98-580). Vo všetkých prípadoch sa jednalo o liečbu v trvaní jedného roka a šesťmesačné následné sledovanie. Pridanie ribavirínu k interferónu alfa-2b viedlo k významnému zvýšeniu miery trvalej odpovede na konci obdobia následného sledovania (41 % oproti 16 %, p < 0,001).
V klinických štúdiách C95-132 a I95-143 sa preukázalo, že kombinovaná liečba
ribavirínom + interferónom alfa-2b je významne účinnejšia ako interferón alfa-2b v monoterapii (zdvojnásobenie miery trvalej odpovede). Kombinovaná liečba znížila aj mieru relapsov. Preukázalo sa to pri všetkých genotypoch HCV, najmä pri genotype 1, pri ktorom sa miera relapsov znížila
o 30 % v porovnaní s interferónom alfa-2b v monoterapii.
V klinickej štúdii C/I98-580 bolo 1 530 predtým neliečených pacientov liečených jeden rok jedným z nasledujúcich kombinovaných režimov:
• Ribavirín (800 mg/deň) + peginterferón alfa-2b (1,5 mikrogramu/kg/týždeň) (n = 511).
• Ribavirín (1 000/1 200 mg/deň) + peginterferón alfa-2b (1,5 mikrogramu/kg/týždeň počas jedného mesiaca a následne 0,5 mikrogramu/kg/týždeň počas 11 mesiacov) (n = 514).
• Ribavirín (1 000/1 200 mg/deň) + interferón alfa-2b (3 MIU trikrát týždenne) (n = 505).
V tejto štúdii bola kombinácia ribavirínu a peginterferónu alfa-2b (1,5 mikrogramu/kg/týždeň) významne účinnejšia ako kombinácia ribavirínu a interferónu alfa-2b, najmä u pacientov infikovaných genotypom 1. Trvalá odpoveď sa hodnotila mierou odpovede po šiestich mesiacoch od ukončenia liečby.
Genotyp HCV a vírusová záťaž pred liečbou sú prognostické faktory, o ktorých je známe, že ovplyvňujú mieru odpovede. V tejto štúdii sa však dokázalo, že miera odpovede je závislá aj od dávky ribavirínu podávaného v kombinácii s peginterferónom alfa-2b alebo interferónom alfa-2b.
U pacientov, ktorí užívali ribavirín v dávke > 10,6 mg/kg (800 mg dávka u typického 75 kg pacienta), bola miera odpovede, bez ohľadu na genotyp alebo vírusovú záťaž, významne vyššia ako u pacientov, ktorí užívali ribavirín v dávke ≤ 10,6 mg/kg (Tabuľka 6), pričom miera odpovede u pacientov
užívajúcich ribavirín v dávke > 13,2 mg/kg bola ešte vyššia.
Tabuľka 6 Miera trvalej odpovede pri liečbe ribavirínom + peginterferónom alfa-2b
(podľa dávky ribavirínu [mg/kg], genotypu a vírusovej záťaže)
Genotyp HCV Dávka ribavirínu (mg/kg)
P 1,5/R P 0,5/R I/R
Všetky genotypy Všetci
≤ 10,6
> 10,6
Genotyp 1 Všetci
≤ 10,6
> 10,6
Genotyp 1 ≤ 600 000 IU/ml Všetci
≤ 10,6
> 10,6
Genotyp 1 > 600 000 IU/ml Všetci
≤ 10,6
> 10,6
Genotyp 2/3 Všetci
≤ 10,6
> 10,6
54 %
50 %
61 %
42 %
38 %
48 %
73 %
74 %
71 %
30 %
27 %
37 %
82 %
79 %
88 %
47 %
41 %
48 %
34 %
25 %
34 %
51 %
25 %
52 %
27 %
25 %
27 %
80 %
73 %
80 %
47 %
27 %
47 %
33 %
20 %
34 %
45 %
33 %
45 %
29 %
17 %
29 %
79 %
50 %
80 %
P1,5/R Ribavirín (800 mg) + peginterferón alfa-2b (1,5 mikrogramu/kg)
P0,5/R Ribavirín (1 000/1 200 mg) + peginterferón alfa-2b (1,5 až 0,5 mikrogramu/kg) I/R Ribavirín (1 000/1 200 mg) + interferón alfa-2b (3 MIU)
V samostatnej štúdii bol 224 pacientom s genotypom 2 alebo 3 podávaný peginterferón alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke
800 mg - 1 400 mg perorálne, a to počas 6 mesiacov (na základe telesnej hmotnosti užívali 1 400 mg dávku iba traja pacienti s telesnou hmotnosťou > 105 kg) (Tabuľka 7). Dvadsaťštyri % pacientov malo premosťujúcu fibrózu alebo cirhózu pečene (Knodell 3/4).
Tabuľka 7 Virologická odpoveď na konci liečby, trvalá virologická odpoveď a relaps podľa genotypu HCV a vírusovej záťaže*
Ribavirín 800 - 1 400 mg/deň plus peginterferón alfa-2b 1,5 µg/kg jedenkrát týždenne
Odpoveď na konci liečby
Trvalá virologická odpoveď Relaps
Všetci jedinci 94 % (211/224) 81 % (182/224)
12 % (27/224)
HCV 2
≤ 600 000 IU/ml
> 600 000 IU/ml
100 % (42/42)
100 % (20/20)
100 % (22/22)
93 % (39/42)
95 % (19/20)
91 % (20/22)
7 % (3/42)
5 % (1/20)
9 % (2/22)
HCV 3
≤ 600 000 IU/ml
> 600 000 IU/ml
93 % (169/182)
93 % (92/99)
93 % (77/83)
79 % (143/182)
86 % (85/99)
70 % (58/83)
14 % (24/166)
8 % (7/91)
23 % (17/75)


* Každý jedinec s nedetegovateľnou hladinou HCV-RNA pri kontrole v 12. týždni následného sledovania a s chýbajúcimi
údajmi pri kontrole v 24. týždni následného sledovania sa považoval za jedinca s trvalou odpoveďou. Každý jedinec
s chýbajúcimi údajmi pri kontrole v 12. týždni následného sledovania a po tejto kontrole sa považoval za jedinca bez trvalej odpovede v 24. týždni následného sledovania.
Pacienti lepšie znášali 6-mesačnú liečbu v tejto štúdii, ako jednoročnú liečbu v pivotnej štúdii kombinovanej liečby; liečbu ukončilo 5 % oproti 14 %, úpravu dávky vyžadovalo 18 % oproti 49 %.
V nekomparatívnej štúdii bol 235 pacientom s genotypom 1 a nízkou vírusovou záťažou
(< 600 000 IU/ml) podávaný peginterferón alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke upravenej podľa telesnej hmotnosti. Celková miera trvalej odpovede po 24-týždňovej liečbe bola 50 %. Štyridsaťjeden percent jedincov (97/235) malo nedetegovateľné plazmatické hladiny HCV-RNA v 4. týždni a v 24. týždni liečby. V tejto podskupine bola miera trvalej virologickej odpovede 92 % (89/97). Vysoká miera trvalej odpovede v tejto podskupine pacientov bola identifikovaná v priebežnej analýze (n = 49) a potvrdená prospektívne
(n = 48). Obmedzené údaje získané v minulosti ukazujú, že 48-týždňová liečba môže byť spojená s vyššou mierou trvalej odpovede (11/11) a nižším rizikom relapsu (0/11 v porovnaní s 7/96 po
24-týždňovej liečbe).
Predpovedateľnosť trvalej virologickej odpovede u predtým neliečených pacientov Virologická odpoveď do 12. týždňa, definovaná ako pokles vírusovej záťaže o 2 log alebo nedetegovateľné hladiny HCV-RNA, sa ukázala ako predpovedná pre trvalú odpoveď (Tabuľka 8).
Tabuľka 8 Predpovedateľnosť trvalej odpovede podľa vírusovej odpovede v 12. týždni a genotypu*
Liečba Genotyp Vírusová odpoveď
v 12. týždni
Trvalá odpoveď Negatívna predpovedná hodnota
Ribavirín
(> 10,6 mg/kg)
+ peginterferón alfa-2b
1,5
48-týždňová liečba
Ribavirín 800-1400 mg
+ peginterferón alfa-2b
1,5
24-týždňová liečba
1
2 a 3
Áno 75 % (82/110) 71 % (58/82)
Nie 25 % (28/110) 0 % (0/28) 100 %
Áno 99 %
(213/215) 83 % (177/213)
Nie 1 % (2/215) 50 % (1/2) 50 %

*vzťahuje sa na pacientov, u ktorých boli k dispozícii údaje v 12. týždni
Pacienti súbežne infikovaní HCV/HIV
Dve štúdie sa vykonali u pacientov súbežne infikovaných HIV a HCV. Odpoveď na liečbu dosiahnutá v oboch štúdiách je uvedená v tabuľke 9. Štúdia 1 (RIBAVIC; P01017) bola randomizovaná, multicentrická štúdia, do ktorej bolo zaradených 412 predtým neliečených dospelých pacientov
s chronickou hepatitídou C, ktorí boli súbežne infikovaní HIV. Pacientom sa náhodne pridelila buď liečba ribavirínom (800 mg/deň) plus peginterferónom alfa-2b (1,5 µg/kg/týždeň), alebo liečba ribavirínom (800 mg/deň) plus interferónom alfa-2b (3 MIU trikrát týždenne), a to v trvaní 48 týždňov so 6-mesačným následným sledovaním. Štúdia 2 (P02080) bola randomizovaná štúdia vykonaná
v jednom centre, do ktorej bolo zaradených 95 predtým neliečených dospelých pacientov s chronickou hepatitídou C, ktorí boli súbežne infikovaní HIV. Pacientom sa náhodne pridelila buď liečba ribavirínom (800 - 1 200 mg/deň podľa telesnej hmotnosti) plus peginterferónom alfa-2b (100 alebo
150 µg/týždeň podľa telesnej hmotnosti), alebo liečba ribavirínom (800 - 1 200 mg/deň podľa telesnej hmotnosti) plus interferónom alfa-2b (3 MIU trikrát týždenne). Dĺžka liečby bola 48 týždňov
so 6-mesačným následným sledovaním, s výnimkou pacientov infikovaných genotypom 2 alebo 3
a vírusovou záťažou < 800 000 IU/ml (Amplicor), ktorí boli liečení 24 týždňov a následne sledovaní
6 mesiacov.
Tabuľka 9 Trvalá virologická odpoveď podľa genotypu po liečbe ribavirínom v kombinácii s peginterferónom alfa-2b u pacientov súbežne infikovaných HCV/HIV
Štúdia 11 Štúdia 22
Ribavirín
(800 mg/deň)
+ peginterferón alfa-2b
(1,5 µg/kg/
týždeň)
Ribavirín
(800 mg/deň)
+ interferón alfa-2b
(3 MIU TIW)
p-hodnota
a
Ribavirín (800-1 200 mg/deň)d + peginterferón alfa-2b
(100 alebo
150c µg/
týždeň)
Ribavirín (800-1 200 mg/deň)d + interferón alfa-2b
(3 MIU TIW)
p-hodnota
b
Všetci 27 % (56/205)
20 % (41/205) 0,047 44 %(23/52) 21 % (9/43) 0,017
Genotyp
1, 4
17 % (21/125)
6 % (8/129) 0,006 38 % (12/32) 7 % (2/27) 0,007
Genotyp
2, 3
44 % (35/80) 43 % (33/76) 0,88 53 % (10/19) 47 % (7/15) 0,730

MIU = milión medzinárodných jednotiek; TIW = trikrát týždenne.
a: p-hodnota podľa Cochran-Mantel Haenszelovho chi-kvadrát testu.
b: p-hodnota podľa chi-kvadrát testu.
c: jedinci < 75 kg dostávali peginterferón alfa-2b v dávke 100 µg/týždeň a jedinci ≥ 75 kg dostávali peginterferón alfa-2b v dávke 150 µg/týždeň.
d: Dávka ribavirínu bola 800 mg pre pacientov < 60 kg, 1 000 mg pre pacientov 60-75 kg a 1 200 mg pre pacientov > 75 kg.
1Carrat F, Bani-Sadr F, Pol S et al. JAMA 2004; 292(23): 2839-2848.
2 Laguno M, Murillas J, Blanco J.L et al. AIDS 2004; 18(13): F27-F36.
Histologická odpoveď
V štúdii 1 sa pred začatím liečby a po jej ukončení vykonala biopsia pečene a jej výsledky boli k dispozícii u 210 zo 412 jedincov (51 %). U jedincov liečených ribavirínom v kombinácii
s peginterferónom alfa-2b došlo k poklesu tak METAVIR skóre, ako aj Ishakovho skóre. Tento pokles bol u pacientov, ktorí na liečbu odpovedali, významný (-0,3 pri METAVIR skóre a -1,2 pri Ishakovom skóre) a u pacientov, ktorí na liečbu neodpovedali, bol stabilný (-0,1 pri METAVIR skóre a -0,2 pri Ishakovom skóre). Pokiaľ ide o aktivitu ochorenia, približne u jednej tretiny pacientov s trvalou odpoveďou došlo k zlepšeniu a u žiadneho nedošlo k zhoršeniu. V tejto štúdii sa nepozorovalo žiadne zlepšenie pokiaľ ide o fibrózu. U pacientov infikovaných HCV genotypu 3 došlo k významnému zlepšeniu steatózy.
Pacienti so zlyhaním predchádzajúcej liečbyOpakovaná liečba peginterferónom alfa-2b v kombinácii s ribavirínom po zlyhaní predchádzajúcej liečby (pacienti s relapsom ochorenia a pacienti neodpovedajúci na liečbu)V nekomparatívnej štúdii bolo 2 293 pacientov so stredne ťažkou až ťažkou fibrózou, u ktorých zlyhala predchádzajúca liečba kombináciou alfa interferónu/ribavirínu, opakovane liečených peginterferónom alfa-2b v dávke 1,5 mikrogramu/kg subkutánne jedenkrát týždenne v kombinácii s ribavirínom v dávke upravenej podľa telesnej hmotnosti. Zlyhanie predchádzajúcej liečby bolo definované ako relaps ochorenia alebo neprítomnosť odpovede na liečbu (pozitivita HCV-RNA na konci minimálne 12-týždňovej liečby).
Pacienti, ktorí mali negatívny nález HCV-RNA v 12. týždni liečby, pokračovali v liečbe počas
48 týždňov a boli sledovaní 24 týždňov po liečbe. Odpoveď v 12. týždni bola definovaná ako nedetegovateľná hladina HCV-RNA po 12 týždňoch liečby. Trvalá virologická odpoveď (SVR) je definovaná ako nedetegovateľná hladina HCV-RNA v 24. týždni po liečbe (Tabuľka 10).
Tabuľka 10 Miera odpovede po opakovanej liečbe u pacientov so zlyhaním predchádzajúcej liečby
Pacienti s nedetegovateľnou hladinou HCV-RNA
v 12. týždni liečby a SVR po opakovanej liečbe
interferón alfa/ribavirín peginterferón alfa/ribavirín
Celková populácia*
Odpoveď v
12. týždni % (n/N)
SVR % (n/N)
99 % Interval spoľahlivosti (IS)
Odpoveď v
12. týždni % (n/N)
SVR % (n/N)
99 % IS
SVR % (n/N)
99 % IS
Celkovo 38,6 (549/1,423) 59,4 (326/549)
54,0;64,8
31,5 (272/863) 50,4 (137/272)
42,6; 58,2
21,7 (497/2,293)
19,5; 23,9
Predchádzajúca odpoveď
Relaps 67,7 (203/300) 59,6 (121/203)
50,7; 68,5
58,1 (200/344) 52,5 (105/200)
43,4; 61,6
37,7 (243/645)
32,8; 42,6
Genotyp 1/4 59,7 (129/216) 51,2 (66/129)
39,8; 62,5
48,6 (122/251) 44,3 (54/122)
32,7; 55,8
28,6 (134/468)
23,3; 34,0
Genotyp 2/3 88,9 (72/81) 73,6 (53/72)
(60,2; 87,0)
NR 28,6 (258/903) 57,0 (147/258)
49,0; 64,9
Genotyp 1/4 23,0 (182/790) 51,6 (94/182)
42,1; 61,2
Genotyp 2/3 67,9 (74/109) 70,3 (52/74)
56,6; 84,0
83,7 (77/92) 64,9 (50/77)
50,9; 78,9
12,4 (59/476) 44,1 (26/59)
27,4; 60,7
9,9 (44/446) 38,6 (17/44)
19,7; 57,5
53,6 (15/28) 60,0 (9/15)
27,4; 92,6
61,3 (106/173)
51,7; 70,8
13,6 (188/1,385)
11,2; 15,9
9,9 (123/1,242)
7,7; 12,1
46,0 (63/137)
35,0; 57,0
Genotyp
1 30,2 (343/1,135) 51,3 (176/343)
44,4; 58,3
2/3 77,1 (185/240) 73,0 (135/185)
64,6; 81,4
4 42,5 (17/40) 70,6 (12/17)
42,1; 99;1
23,0 (162/704) 42,6 (69/162)
32,6; 52,6
75,6 (96/127) 63,5 (61/96)
50,9; 76,2
44,4 (12/27) 50,0 (6/12)
12,8; 87,2
14,6 (270/1,846)
12,5; 16,7
55,3 (203/367)
48,6; 62,0
28,4 (19/67)
14,2; 42,5
METAVIR skóre fibrózy
F2 46,0 (193/420) 66,8 (129/193)
58,1; 75,6
33,6 (78/232) 57,7 (45/78)
43,3; 72,1
29,2 (191/653)
24,7; 33,8
F3 38,0 (163/429) 62,6 (102/163)
52,8; 72,3
F4 33,6 (192/572) 49,5 (95/192)
40,2; 58,8
32,4 (78/241) 51,3 (40/78)
36,7; 65,9
29,7 (116/390) 44,8 (52/116)
32,9; 56,7
21,9 (147/672)
17,8; 26,0
16,5 (159/966)
13,4; 19,5
Predliečebná vírusová záťaž HVL (> 600 000
IU/ml)
LVL (≤ 600 000
IU/ml)
32,4 (280/864) 56,1 (157/280)
48,4; 63,7
48,3 (269/557) 62,8 (169/269)
55,2; 70,4
26,5 (152/573) 41,4 (63/152)
31,2; 51,7
41,0 (118/288) 61,0 (72/118)
49,5; 72,6
16,6 (239/1,441)
14,1; 19,1
30,2 (256/848)
26,1; 34,2

NR: Neprítomnosť odpovede na liečbu definovaná ako pozitívny nález HCV-RNA v sére/plazme na konci minimálne
12-týždňovej liečby.
Hladina HCV-RNA v plazme sa stanovila v centrálnom laboratóriu výskumne overenou kvantitatívnou metódou polymerázovej reťazovej reakcie
*Populácia všetkých randomizovaných pacientov („Intent to treat“) zahŕňa 7 pacientov, u ktorých nebolo možné potvrdiť
predchádzajúcu liečbu trvajúcu aspoň 12 týždňov.
V 12. týždni liečby malo nedetegovateľné hladiny HCV-RNA v plazme, stanovené s použitím výskumne overenej metódy (hranica detekcie 125 IU/ml), celkovo približne 36 % (821/2 286) pacientov. V tejto podskupine pacientov bola miera trvalej virologickej odpovede 56 % (463/823). U pacientov so zlyhaním predchádzajúcej liečby nepegylovaným interferónom, resp. pegylovaným interferónom a s negatívnym nálezom v 12. týždni liečby bola miera trvalej odpovede 59 %,
resp. 50 %. Zo 480 pacientov, u ktorých sa v 12. týždni zistilo zníženie vírusovej záťaže o > 2 log, avšak aj detegovateľné hladiny vírusu, pokračovalo v liečbe celkovo 188 pacientov. U týchto pacientov bola miera SVR 12 %.
U pacientov, ktorí neodpovedali na predchádzajúcu liečbu pegylovaným interferónom alfa/ribavirínom, bola pravdepodobnosť, že v 12. týždni dosiahnu odpoveď na opakovanú liečbu nižšia ako u pacientov, ktorí neodpovedali na liečbu nepegylovaným interferónom alfa/ribavirínom (12,4 % oproti 28,6 %). Keď sa však odpoveď v 12. týždni dosiahla, v miere SVR bol malý rozdiel, a to bez ohľadu na predchádzajúcu liečbu alebo predchádzajúcu odpoveď.
Opakovaná liečba interferónom alfa-2b v kombinácii s ribavirínom u pacientov s relapsom ochorenia
Dve štúdie skúmali použitie kombinovanej liečby ribavirínom a interferónom alfa-2b u pacientov
s relapsom ochorenia (C95-144 a I95-145); 345 pacientov s chronickou hepatitídou, u ktorých došlo k relapsu ochorenia po predchádzajúcej liečbe interferónom, bolo šesť mesiacov liečených a šesť mesiacov následne sledovaných. Kombinovaná liečba ribavirínom a interferónom alfa-2b viedla
k miere trvalej virologickej odpovede, ktorá bola desaťkrát vyššia ako pri liečbe samotným interferónom alfa-2b (49 % oproti 5 %, p < 0,0001). Tento priaznivý účinok sa zachoval bez ohľadu na štandardné predpovedné faktory odpovede na liečbu interferónom alfa-2b, ako sú hladina vírusu, genotyp HCV a histologické štádium.
Údaje o dlhodobej účinnosti
Do dvoch rozsiahlych štúdií zameraných na dlhodobé následné sledovanie bolo zaradených
1 071 pacientov, ktorí boli v predchádzajúcej štúdii liečení nepegylovaným interferónom alfa-2b
(s ribavirínom alebo bez neho), respektíve 567 pacientov, ktorí boli v predchádzajúcej štúdii liečení pegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho). Cieľom týchto štúdií bolo zhodnotiť udržateľnosť trvalej virologickej odpovede (SVR) a posúdiť vplyv stálej vírusovej negativity na klinické výsledky. Minimálne 5-ročné obdobie dlhodobého následného sledovania po liečbe absolvovalo 462 pacientov, respektíve 327 pacientov. V týchto štúdiách došlo k relapsu ochorenia u 12 zo 492 pacientov s trvalou odpoveďou, respektíve iba u 3 z 366 pacientov s trvalou odpoveďou.
Kaplanov-Meierov odhad stálej trvalej odpovede počas obdobia 5 rokov je 97 % (95 % IS: 95 - 99 %) pre pacientov liečených nepegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho) a 99 % (95 % IS: 98 - 100 %) pre pacientov liečených pegylovaným interferónom alfa-2b (s ribavirínom alebo bez neho). SVR po liečbe chronickej HCV interferónom alfa-2b (pegylovaným a nepegylovaným,
s ribavirínom alebo bez neho) má za následok dlhodobé odstránenie vírusu z organizmu, čo vedie
k vymiznutiu infekcie pečene a klinickému „vyliečeniu“ chronickej HCV. To však nevylučuje výskyt hepatálnych príhod u pacientov s cirhózou (vrátane hepatokarcinómu).
Klinické štúdie s ribavirínom u detí a mladistvých:
Deti a mladiství vo veku od 3 do 16 rokov s kompenzovanou chronickou hepatitídou C
a detegovateľnou hladinou HCV-RNA (stanovenou v centrálnom laboratóriu s použitím výskumne overenej metódy RT-PCR) boli zaradení do dvoch multicentrických štúdií a liečení ribavirínom
v dávke 15 mg/kg denne plus interferónom alfa-2b v dávke 3 MIU/m2 3-krát týždenne, a to po dobu
1 roka a po ukončení liečby boli následne sledovaní 6 mesiacov. Do štúdií bolo zaradených celkovo
118 pacientov: 57 % mužského pohlavia, 80 % belochov a 78 % s genotypom 1, 64 % vo veku
≤ 12 rokov. Populáciu zaradených pacientov tvorili hlavne deti s miernou až stredne ťažkou hepatitídou C. Miera trvalej virologickej odpovede bola u detí a mladistvých podobná ako
u dospelých. Vzhľadom na nedostatok údajov u detí s ťažkou progresiou ochorenia a na možnosť nežiaducich účinkov, je nutné starostlivo zvážiť pomer medzi prínosom a rizikom kombinácie ribavirínu a interferónu alfa-2b v tejto skupine pacientov (pozri časti 4.1, 4.4 a 4.8).

Výsledky zo štúdie sú zhrnuté v tabuľke 11.
Tabuľka 11 Virologická odpoveď u predtým neliečených detí a mladistvých
Ribavirín 15 mg/kg/deň+interferón alfa-2b 3 MIU/m2 3-krát týždenne
Celková odpoveď1 (n = 118) 54 (46 %)*
Genotyp 1 (n = 92) 33 (36 %)*
Genotyp 2/3/4 (n = 26) 21 (81 %)*
* Počet (%) pacientov
1 Definovaná ako hladina HCV-RNA pod hranicou detekcie s použitím výskumne overenej metódy RT-PCR na konci liečby a počas obdobia následného sledovania
5.2 Farmakokinetické vlastnostiRibavirín sa po perorálnom podaní jednorazovej dávky (priemerný Tmax - 1,5 hodiny) rýchlo absorbuje, nasleduje fáza rýchlej distribúcie a fáza predĺženej eliminácie (po podaní jednorazovej dávky je polčas absorpcie 0,05 hodiny, distribúcie 3,73 hodiny a eliminácie 79 hodín). Absorpcia je rozsiahla a približne 10 % rádioaktívne značenej dávky sa vylúči stolicou. Absolútna biologická dostupnosť je však približne 45 % - 65 %, čo je zrejme zapríčinené metabolizmom pri prvom prechode pečeňou. Závislosť medzi dávkou a AUCtf po jednorazových dávkach 200 - 1 200 mg ribavirínu je lineárna. Distribučný objem je približne 5 000 l. Ribavirín sa neviaže na plazmatické bielkoviny.
Ribavirín vykazuje po perorálnom podaní jednorazovej dávky vysokú interindividuálnu
a intraindividuálnu variabilitu farmakokinetiky (intraindividuálna variabilita je približne 30 % pre hodnoty AUC aj Cmax), čo môže byť dôsledkom rozsiahleho metabolizmu pri prvom prechode pečeňou, ako aj prenosu látky v cirkulácii a mimo nej.
Prenos ribavirínu v priestore mimo plazmy sa v najväčšej miere skúmal v červených krvinkách
a zistilo sa, že je sprostredkovaný predovšetkým ekvilibračným prenášačom nukleozidov typu es. Tento typ prenášača sa nachádza prakticky na všetkých druhoch buniek a môže byť zodpovedný za vysoký distribučný objem ribavirínu. Pomer koncentrácií ribavirínu v celej krvi a v plazme je približne
60:1; nadbytok ribavirínu v celej krvi tvoria ribavirínové nukleotidy sekvestrované v erytrocytoch.
Ribavirín má dve metabolické cesty: 1) cestu reverzibilnej fosforylácie; 2) cestu degradácie spočívajúcu v deribozylácii a hydrolýze amidov za vzniku metabolitov kyseliny triazolkarboxylovej. Ribavirín aj jeho metabolity, triazolový karboxamid a kyselina triazolkarboxylová, sa vylučujú obličkami.
Po opakovanom podávaní sa ribavirín intenzívne hromadí v plazme, pričom hodnota AUC12h po opakovanom podávaní je šesťnásobne vyššia ako po podaní jednorazovej dávky. Po perorálnom podávaní dávky 600 mg dvakrát denne sa rovnovážny stav dosiahne približne do štyroch týždňov, pričom priemerné rovnovážne plazmatické koncentrácie sú približne 2 200 ng/ml. Po ukončení podávania ribavirínu bol polčas približne 298 hodín, čo pravdepodobne odráža jeho pomalú elimináciu z priestoru mimo plazmy.
Vplyv jedla: Biologická dostupnosť jednorazovej perorálnej dávky ribavirínu sa zvýšila, keď sa podal súbežne s jedlom s vysokým obsahom tuku (hodnota AUCtf aj Cmax sa zvýšila o 70 %). Je možné, že zvýšená biologická dostupnosť v tejto štúdii bola dôsledkom predĺženého času pasáže ribavirínu alebo zmeny pH. Klinický význam výsledkov tejto štúdie jednorazovej dávky nie je známy. V pivotnej klinickej štúdii overujúcej účinnosť sa dal pacientom pokyn, aby ribavirín užívali spolu s jedlom,
kvôli dosiahnutiu maximálnej plazmatickej koncentrácie ribavirínu.
Funkcia obličiek: U pacientov s poruchou funkcie obličiek došlo v porovnaní s kontrolnými jedincami (klírens kreatinínu > 90 ml/minútu) k zmene farmakokinetiky ribavirínu po podaní jednorazovej dávky (zvýšenie hodnoty AUCtf a Cmax). K tomuto zrejme dochádza v dôsledku zníženia zdanlivého klírensu
u týchto pacientov. Koncentrácie ribavirínu sa hemodialýzou zásadne nemenia.
Funkcia pečene: U pacientov s miernou, stredne ťažkou alebo ťažkou poruchou funkcie pečene (stupeň A, B alebo C Childovej-Pughovej klasifikácie) je farmakokinetika ribavirínu po podaní jednorazovej dávky podobná ako u zdravých jedincov.
Starší pacienti (vo veku ≥65 rokov): U starších jedincov sa nevykonalo špecifické hodnotenie farmakokinetiky. V populačnej farmakokinetickej štúdii však nebol vek kľúčovým faktorom
v kinetike ribavirínu; určujúcim faktorom je funkcia obličiek.
Analýza populačnej farmakokinetiky sa vykonala pomocou hodnôt sérových koncentrácií z občasne odobratých vzoriek zo štyroch kontrolovaných klinických štúdií. Vzniknutý model klírensu ukázal, že hlavnými kovariantami boli telesná hmotnosť, pohlavie, vek a sérový kreatinín. U mužov bol klírens približne o 20 % vyšší ako u žien. Klírens sa zvyšoval v závislosti od telesnej hmotnosti a znižoval vo veku nad 40 rokov. Vplyv týchto kovariantov na klírens ribavirínu má zrejme obmedzený klinický význam, pretože model nezohľadňoval značnú reziduálnu variabilitu.
Deti a mladiství: Farmakokinetické vlastnosti ribavirínu a interferónu alfa-2b po ich opakovanom podávaní deťom a mladistvým s chronickou hepatitídou C vo veku od 5 do 16 rokov sú zhrnuté
v tabuľke 12. Farmakokinetika ribavirínu a interferónu alfa-2b (normalizovaná na dávku) je u dospelých a detí alebo mladistvých podobná.
Tabuľka 12. Priemerné (% CV) farmakokinetické parametre interferónu alfa-2b a ribavirínu po ich opakovanom podávaní deťom alebo mladistvým s chronickou hepatitídou C
Parameter Ribavirín
15 mg/kg/deň rozdelených do
2 dávok
(n = 17)
Interferón alfa-2b
3 MIU/m2 3-krát týždenne
(n = 54)

Tmax (h) 1,9 (83) 5,9 (36) Cmax (ng/ml) 3 275 (25) 51 (48) AUC* 29 774 (26) 622 (48)
Zdanlivý klírens l/hr/kg 0,27 (27) Nehodnotené
*AUC12 (ng.h/ml) pre ribavirín; AUC0-24 (IU.h/ml) pre interferón alfa-2b
5.3 Predklinické údaje o bezpečnostiRibavirín: Ribavirín je pre všetky zvieracie druhy, na ktorých boli vykonané štúdie, embryotoxický alebo teratogénny, prípadne oboje, a to v dávkach značne nižších ako je dávka odporúčaná pre ľudí. Zaznamenali sa malformácie lebky, podnebia, oka, čeľuste, končatín, kostry a gastrointestinálneho traktu. Incidencia a závažnosť teratogénnych účinkov sa zvyšovala so zvyšujúcou sa dávkou. Prežívanie plodov a potomstva bolo znížené.
V štúdii toxicity u mláďat potkanov, v ktorej sa ribavirín v dávke 10, 25 a 50 mg/kg podával mláďatám od 7. do 63. dňa po narodení, sa preukázalo od dávky závislé spomalenie celkového rastu, ktoré sa následne prejavilo miernym znížením telesnej hmotnosti, dĺžky temeno-kostrč a dĺžky kostí. Na konci obdobia rekonvalescencie boli zmeny na píšťale a stehennej kosti minimálne, hoci
v porovnaní s kontrolnými zvieratami zvyčajne štatisticky významné, a to u samcov pri všetkých dávkach a u samíc pri podávaní dvoch najvyšších dávok. Nepozorovali sa žiadne histopatologické vplyvy na kostiach. Nezaznamenal sa vplyv ribavirínu na neurobehaviorálny alebo reprodukčný vývoj. Plazmatické koncentrácie dosiahnuté u mláďat potkanov boli nižšie ako plazmatické koncentrácie dosiahnuté u ľudí po podaní terapeutickej dávky.
V štúdiách na zvieratách boli erytrocyty primárnym cieľom toxicity ribavirínu. Anémia sa objavuje
v krátkom čase po začatí liečby, ale je rýchlo reverzibilná po ukončení liečby.
V 3- a 6-mesačných štúdiách na myšiach, ktoré skúmali ribavirínom vyvolané účinky na semenníky a spermu, sa abnormality spermy vyskytli pri dávkach 15 mg/kg a vyšších. Tieto dávky vyvolávajú u zvierat systémovú expozíciu značne nižšiu ako je expozícia, ktorá sa dosiahne u ľudí po podaní
terapeutických dávok. Po ukončení liečby došlo v priebehu jedného až dvoch cyklov spermatogenézy v podstate k úplnému vymiznutiu znakov testikulárnej toxicity vyvolanej ribavirínom (pozri časť 4.6).
Štúdie genotoxicity preukázali, že ribavirín má určitú genotoxickú aktivitu. Ribavirín vykazoval aktivitu v teste bunkovej transformácie in vitro s použitím buniek Balb/3T3. Genotoxická aktivita sa pozorovala v teste na bunkách myšacieho lymfómu a pri dávkach 20 - 200 mg/kg v mikronukleovom teste na myšiach. Test dominantnej letality na potkanoch bol negatívny, čo svedčí o tom, že mutácie vzniknuté u potkanov neboli prenesené samčími gamétami.
Obvyklé štúdie karcinogenity na hlodavcoch s nízkou expozíciou v porovnaní s expozíciou dosiahnutou u ľudí počas liečby (0,1-krát nižšia u potkanov a 1-krát nižšia u myší) neodhalili tumorogénne účinky ribavirínu. Okrem toho v 26-týždňovej štúdii karcinogenity s použitím modelu heterozygotných myší s génom p53(+/-) ribavirín nevyvolal nádory pri maximálnej tolerovanej dávke
300 mg/kg (plazmatická expozícia 2,5-krát vyššia ako expozícia u ľudí). Tieto štúdie poukazujú na to, že karcinogénny potenciál ribavirínu u ľudí je nepravdepodobný.
Ribavirin Teva Pharma B.V. plus interferón alfa-2b: Pri použití v kombinácii s peginterferónom
alfa-2b alebo interferónom alfa-2b ribavirín nespôsobil iné účinky, než aké sa už predtým pozorovali pri samostatnom použití ktoréhokoľvek z týchto liečiv. Hlavná zmena súvisiaca s liečbou bola reverzibilná, mierna až stredne ťažká anémia, ktorej závažnosť bola vyššia ako pri samostatnom použití ktoréhokoľvek z týchto liečiv.
6. FARMACEUTICKÉ INFORMÁCIE
6.1 Zoznam pomocných látok
Jadro tablety:
bezvodý hydrogenfosforečnan vápenatý
Sodná soľ kroskarmelózy Povidón Magnéziumstearát
Obal tablety:
Obalová sústava Opadry II 85F23470
Polyvinylalkohol - čiastočne hydrolyzovaný
Makrogol
Oxid titaničitý (E171) Mastenec
Červený oxid železitý Žltý oxid železitý Čierny oxid železitý
6.2 Inkompatibility
Neaplikovateľné.
6.3 Čas použiteľnosti
2 roky
6.4 Špeciálne upozornenia na uchovávanie
Tento liek nevyžaduje žiadne zvláštne podmienky na uchovávanie.
6.6 Druh obalu a obsah baleniaTablety Ribavirinu Teva Pharma B.V. sú balené v hliníkových blistroch zložených z polyvinylchloridu (PVC)/polyetylénu (PE)/polyvinylacetátu (PVAc).
Balenie obsahujúce 14, 28, 42, 56, 84, 112, 140 a 168 tabliet. Nie všetky veľkosti balenia musia byť uvedené na trh.
6.6 Špeciálne opatrenia na likvidáciuŽiadne zvláštne požiadavky.
Nepoužitý liek alebo odpad vzniknutý z lieku má byť zlikvidovaný v súlade s národnými požiadavkami.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCIITeva Pharma B.V.
Computerweg 10, 3542 DR Utrecht
Holandsko
8. REGISTRAČNÉ ČÍSLO9. DÁTUM PRVEJ REGISTRÁCIE/ PREDĹŽENIA REGISTRÁCIE10. DÁTUM REVÍZIE TEXTUPodrobné informácie o tomto lieku sú dostupné na internetovej stránke Európskej liekovej agentúry
(EEA)
http://www.emea.europa.eu/.