ene
Pacienti s ľahkou, stredne ťažkou alebo ťažkou poruchou funkcie pečene môžu dostávať odporúčanú začiatočnú dávku. Dasatinib Teva sa však musí používať s opatrnosťou u pacientov s poruchou funkcie pečene (pozri časť 5.2).
Porucha funkcie obličiekNeuskutočnili sa žiadne klinické štúdie s dasatinibom u pacientov so zníženou funkciou obličiek (zo štúdie u pacientov s novodiagnostikovanou chronickou fázou CML boli vylúčení pacienti s koncentráciou kreatinínu v sére > 3-násobok hornej hranice normálneho rozpätia a zo štúdií u pacientov s chronickou fázou CML s rezistenciou alebo intoleranciou na predošlú liečbu imatinibom boli vylúčení pacienti s koncentráciou kreatinínu v sére > 1,5-násobok hornej hranice normálneho rozpätia). Vzhľadom na to, že renálny klírens dasatinibu a jeho metabolitov je < 4 %, u pacientov s renálnou insuficienciou sa neočakáva pokles celkového telesného klírensu.
Spôsob podávaniaDasatinib Teva sa musí podávať perorálne.
Filmom obalené tablety sa nesmú drviť, deliť ani žuť, aby sa zachovala konzistencia dávkovania a minimalizovalo sa riziko dermálnej expozície, musia sa prehltnúť vcelku. Filmom obalené tablety sa nesmú rozpúšťať, pretože expozícia u pacientov užívajúcich rozpustenú tabletu je nižšia ako u tých, ktorí prehĺtajú celú tabletu. Dasatinib sa môže užívať s jedlom alebo bez jedla a má sa užívať pravidelne buď ráno alebo večer. Prášok na perorálnu suspenziu je tiež dostupný pre pacientov, ktorí nevedia tablety prehĺtať. Dasatinib sa nesmie užívať s grapefruitom alebo grapefruitovým džúsom (pozri časť 4.5).
4.3 Kontraindikácie Precitlivenosť na liečivo alebo na ktorúkoľvek z pomocných látok uvedených v časti 6.1.
4.4 Osobitné upozornenia a opatrenia pri používaní Klinicky významné interakcie Dasatinib je substrátom a inhibítorom cytochrómu P450 (CYP) 3A4. Z tohto dôvodu existuje možnosť interakcie s inými súbežne podávanými liekmi, ktoré sú metabolizované prevažne prostredníctvom CYP3A4 alebo ktoré modulujú aktivitu CYP3A4 (pozri časť 4.5).
Súbežné užívanie dasatinibu a liekov alebo látok, ktoré silne inhibujú CYP3A4 (napr. ketokonazol, itrakonazol, erytromycín, klaritromycín, ritonavir, telitromycín, grapefruitový džús) môže zvýšiť expozíciu dasatinibu. Z tohto dôvodu sa u pacientov liečených dasatinibom neodporúča súbežné podávanie silného inhibítora CYP3A4 (pozri časť 4.5).
Súbežné užívanie dasatinibu a liekov, ktoré indukujú CYP3A4 (napr. dexametazón, fenytoín, karbamazepín, rifampicín, fenobarbital alebo rastlinné lieky obsahujúce
Hypericum perforatum, známy aj ako ľubovník bodkovaný), môže značne znížiť expozíciu dasatinibu, a tým prípadne zvýšiť riziko zlyhania liečby. Preto sa u pacientov liečených dasatinibom má zvoliť súbežné podávanie alternatívnych liekov s menším potenciálom pre indukciu CYP3A4 (pozri časť 4.5).
Súbežné užívanie dasatinibu a substrátu CYP3A4 môže zvýšiť expozíciu substrátu CYP3A4. Z tohto dôvodu je potrebná opatrnosť, ak sa dasatinib podáva súbežne so substrátmi CYP3A4 s úzkym terapeutickým indexom, ako sú astemizol, terfenadín, cisaprid, pimozid, chinidín, bepridil alebo námeľové alkaloidy (ergotamín, dihydroergotamín) (pozri časť 4.5).
Súbežné užívanie dasatinibu a histamínového-2 (H
2) antagonistu (napr. famotidínu), inhibítora protónovej pumpy (napr. omeprazolu) alebo hydroxidu hlinitého/hydroxidu horečnatého môže znížiť expozíciu dasatinibu. Preto sa H
2-antagonisty a inhibítory protónovej pumpy neodporúčajú a lieky s obsahom hydroxidu hlinitého/hydroxidu horečnatého sa majú podať 2 hodiny pred alebo 2 hodiny po podaní dasatinibu (pozri časť 4.5).
Osobitné populácieNa základe záverov farmakokinetickej štúdie s jednorazovou dávkou, pacienti s ľahkou, stredne ťažkou alebo ťažkou poruchou funkcie pečene môžu dostávať odporúčanú začiatočnú dávku (pozri časť 5.2). Z dôvodu obmedzení klinickej štúdie sa odporúča opatrnosť pri podávaní dasatinibu pacientom s poruchou funkcie pečene.
Významné nežiaduce reakcieMyelosupresiaLiečba dasatinibom sa spája s anémiou, neutropéniou a trombocytopéniou. Ich výskyt je skorší a častejší u pacientov v pokročilej fáze CML alebo s Ph+ ALL ako u pacientov v chronickej fáze CML. U pacientov s pokročilou fázou CML alebo s Ph+ ALL sa kontrola kompletného krvného obrazu musí vykonávať raz za týždeň počas prvých 2 mesiacov a potom raz za mesiac alebo ak je to klinicky indikované. U pacientov s chronickou fázou CML sa kontrola kompletného krvného obrazu musí vykonávať raz za 2 týždne počas 12 týždňov, potom raz za 3 mesiace alebo ak je to klinicky indikované. Myelosupresia je obvykle reverzibilná a zvyčajne bola zvládnutá dočasným prerušením podávania dasatinibu alebo redukciou dávky (pozri časti 4.2 a 4.8).
KrvácanieU pacientov s chronickou fázou CML (n=548) malo 5 pacientov (1 %) užívajúcich dasatinib krvácanie 3. alebo 4. stupňa. V klinických štúdiách s pacientmi s pokročilou fázou CML, ktorí užívali odporúčanú dávku dasatinibu (n=304) sa u 1 % pacientov vyskytlo ťažké krvácanie do centrálneho nervového systému (CNS). Jeden prípad bol smrteľný a spájal sa s trombocytopéniou 4. stupňa podľa Všeobecných kritérií toxicity (Common Toxicity Criteria, CTC). Gastrointestinálne krvácanie 3. alebo 4. stupňa sa vyskytlo u 6 % pacientov s pokročilou fázou CML a obvykle si vyžadovalo prerušenie liečby a podanie transfúzií. Krvácanie iného druhu 3. alebo 4. stupňa sa vyskytlo u 2 % pacientov s pokročilou fázou CML. Väčšina nežiaducich reakcií spojených s krvácaním u týchto pacientov zvyčajne súvisela s trombocytopéniou 3. alebo 4. stupňa (pozri časť 4.8). Okrem toho naznačujú hodnotenia krvných doštičiek
in vitro a
in vivo, že liečba dasatinibom reverzibilne ovplyvňuje aktiváciu krvných doštičiek.
Opatrnosť je potrebná, ak sa u pacientov vyžaduje užívanie liekov, ktoré potláčajú funkciu krvných doštičiek alebo antikoagulancií.
Retencia tekutínPoužívanie dasatinibu sa spája s retenciou tekutín. V klinickej štúdii fázy III u pacientov s novodiagnostikovanou chronickou fázou CML, sa hlásila retencia tekutín 3. alebo 4. stupňa u 13 pacientov (5 %) v skupine liečenej dasatinibom a u 2 pacientov (1 %) v skupine liečenej imatinibom po minimálne 60 mesiacoch následného sledovania (pozri časť 4.8). Zo všetkých pacientov s chronickou fázou CML liečených dasatinibom sa u 32 pacientov (6 %), ktorí dostávali dasatinib v odporúčanej dávke (n=548) vyskytla závažná retencia tekutín. V klinických štúdiách s pacientmi s pokročilou fázou CML, ktorí dostávali dasatinib v odporúčanej dávke (n=304) sa hlásila retencia tekutín 3. alebo 4. stupňa u 8 % pacientov, zahŕňajúca pleurálny výpotok 3. alebo 4. stupňa hlásený u 7 % pacientov a perikardiálny výpotok 3. alebo 4. stupňa hlásený u 1 % pacientov. U týchto pacientov sa hlásil pľúcny edém 3. alebo 4. stupňa a pľúcna hypertenzia 3. alebo 4. stupňa u 1 % pacientov.
Pacienti, u ktorých vzniknú príznaky svedčiace o pleurálnom výpotku, ako je dyspnoe alebo suchý kašeľ, musia byť vyšetrení pomocou röntgenu hrudníka. Pleurálny výpotok 3. alebo 4. stupňa si môže vyžadovať torakocentézu a oxygenoterapiu. Nežiaduce reakcie retencie tekutín boli zvyčajne zvládnuté pomocou podporných opatrení zahŕňajúcich podávanie diuretík a krátkodobé podávanie steroidov (pozri časti 4.2 a 4.8). U pacientov vo veku 65 rokov a starších je viac pravdepodobný výskyt pleurálneho výpotku, dyspnoe, kašľa, perikardiálneho výpotku a kongestívneho zlyhania srdca ako u mladších pacientov, a preto majú byť starostlivo sledovaní.
Pľúcna arteriálna hypertenzia (PAH)PAH (prekapilárna pľúcna arteriálna hypertenzia potvrdená pravostrannou katetrizáciou srdca) sa hlásila v súvislosti s liečbou dasatinibom (pozri časť 4.8). V týchto prípadoch sa hlásila PAH po začatí liečby dasatinibom, a to aj po viac ako jednom roku liečby.
Pacienti majú byť vyšetrení na prejavy a príznaky základného kardiopulmonálneho ochorenia pred začatím liečby dasatinibom. Na začiatku liečby sa má vykonať echokardiografia u každého pacienta s prítomnými príznakmi srdcového ochorenia a má sa zvážiť u pacientov s rizikovými faktormi srdcového alebo pľúcneho ochorenia. Pacienti, u ktorých sa po začatí liečby vyvinie dyspnoe a únava, majú byť vyšetrení na vylúčenie bežných etiológií zahŕňajúcich pleurálny výpotok, pľúcny edém, anémiu alebo pľúcnu infiltráciu. V súlade s odporúčaniami zvládania nehematologických nežiaducich reakcií (pozri časť 4.2) sa má dávka dasatinibu znížiť alebo sa má liečba prerušiť počas tohto vyšetrenia. Ak sa nenájde vysvetlenie alebo ak po znížení dávky alebo prerušení liečby nedôjde k žiadnemu zlepšeniu, má sa uvažovať o diagnóze PAH. Diagnostický prístup sa má riadiť štandardnými postupmi. Ak sa potvrdí PAH, liečba dasatinibom sa má trvale ukončiť. Monitorovanie sa má vykonávať podľa štandardných postupov. Zlepšenie hemodynamických a klinických parametrov sa pozorovalo u pacientov liečených dasatinibom s PAH po ukončení liečby dasatinibom.
Predĺženie QT intervaluÚdaje
in vitro svedčia o tom, že dasatinib môže predĺžiť repolarizáciu srdcových komôr (QT interval) (pozri časť 5.3). Z 258 pacientov liečených dasatinibom a z 258 pacientov liečených imatinibom s minimálne 60 mesačným následným sledovaním v štúdii fázy III s novodiagnostikovanou chronickou fázou CML, 1 pacient (<1 %) v každej skupine mal predĺžený QTc interval ako nežiaducu reakciu. Medián zmien intervalu QTcF oproti východiskovým hodnotám bol 3,0 ms u pacientov liečených dasatinibom v porovnaní s 8,2 ms u pacientov liečených imatinibom. Jeden pacient (< 1 %), v každej skupine mal QTcF > 500 ms. U 865 pacientov s leukémiou liečených dasatinibom v klinických štúdiách fázy II boli priemerné zmeny oproti východiskovým hodnotám QTc intervalu s korekciou podľa metódy Fridericia (QTcF) 4 - 6 ms; horné 95 % intervaly spoľahlivosti pre všetky priemerné zmeny oproti východiskovým hodnotám boli < 7 ms (pozri časť 4.8).
Z 2 182 pacientov s rezistenciou alebo intoleranciou na predošlú liečbu imatinibom, ktorí užívali dasatinib v klinických štúdiách malo 15 (1 %) predĺženie QTc hlásené ako nežiaduci účinok. Dvadsaťjeden z týchto pacientov (< 1 %) malo QTcF > 500 ms.
Dasatinib sa musí podávať opatrne pacientom, u ktorých došlo alebo u ktorých môže dôjsť k predĺženiu QTc. Toto zahŕňa pacientov s hypokaliémiou alebo hypomagneziémiou, pacientov s vrodeným syndrómom dlhého QT, pacientov užívajúcich antiarytmiká alebo iné lieky, ktoré vedú k predĺženiu QT a pacientov liečených vysokými kumulatívnymi dávkami antracyklínu. Hypokaliémia alebo hypomagneziémia sa majú pred podaním dasatinibu upraviť.
Nežiaduce reakcie na srdceDasatinib sa skúmal v randomizovanej klinickej štúdií s 519 pacientmi s novodiagnostikovanou CML v chronickej fáze, ktorá zahŕňala pacientov s predošlými srdcovým ochoreniami. Nežiaduce reakcie týkajúce sa srdca, kongestívne srdcové zlyhanie/srdcová dysfunkcia, perikardiálny výpotok, arytmie, palpitácie, predĺženie QT intervalu a infarkt myokardu (vrátane úmrtia) sa hlásili u pacientov užívajúcich dasatinib. Nežiaduce srdcové udalosti boli častejšie u pacientov s rizikovými faktormi alebo so srdcovým ochorením v anamnéze. Pacienti s rizikovými faktormi (napr. hypertenzia, hyperlipidémia, diabetes) alebo srdcovým ochorením v anamnéze (napr. predošlá perkutánna koronárna intervencia, dokázané ochorenie koronárnych artérií) majú byť starostlivo sledovaní pre klinické prejavy alebo príznaky zhodné so srdcovou dysfunkciou, ako je bolesť na hrudníku, dýchavičnosť a potenie.
Ak sa tieto klinické prejavy alebo príznaky vyvinú, lekárom sa odporúča prerušiť podávanie dasatinibu a zvážiť potrebu alternatívnej liečby špecifickej pre CML. Po vymiznutí, má byť pred obnovením liečby dasatinibom vykonané funkčné posúdenie. Liečba dasatinibom sa môže znovu začať v pôvodnej dávke pri miernych/stredne závažných nežiaducich reakciách (≤ 2. stupeň) a môže znovu začať na úrovni redukovanej dávky pri závažných nežiaducich reakciách (≥ 3. stupeň) (pozri časť 4.2). Pacienti pokračujúci v liečbe, majú byť pravidelne monitorovaní.
Pacienti s nekontrolovaným alebo závažným kardiovaskulárnym ochorením neboli zaradení do klinických štúdií.
Reaktivácia hepatitídy BReaktivácia hepatitídy B u pacientov, ktorí sú chronickými prenášačmi tohto vírusu, sa vyskytla v prípade, že títo pacienti užívali inhibítory BCR-ABL-tyrozínkinázy. Niektoré prípady viedli k akútnemu zlyhaniu pečene alebo k fulminantnej hepatitíde, ktorých výsledkom bola transplantácia pečene alebo úmrtie.
Pacienti majú byť vyšetrení na HBV infekciu pred začatím liečby dasatinibom. Pred začatím liečby u pacientov s pozitívnym sérologickým testom na hepatitídu B (vrátane pacientov s aktívnym ochorením) a u pacientov s pozitívnym testom na HBV infekciu počas liečby je potrebné konzultovať s odborníkmi na ochorenia pečene a liečbu hepatitídy B. Prenášači vírusu HBV, ktorí potrebujú liečbu dasatinibom, majú byť pozorne sledovaní na prejavy a príznaky aktívnej HBV infekcie počas celej liečby a niekoľko mesiacov po ukončení liečby (pozri časť 4.8).
Účinky na rast a vývoj u pediatrických pacientovV pediatrických klinických skúšaniach s dasatinibom s pediatrickými pacientmi rezistentnými/intolerantnými na imatinib a s predtým neliečenými pediatrickými pacientmi po sa minimálne 2 rokoch liečby hlásili nežiaduce udalosti súvisiace s liečbou spojené s rastom kostí a vývojom u 6 (4,6 %) pacientov, jedna z nich bola závažnej intenzity (spomalenie rastu 3. stupňa). Týchto 6 hlásení zahŕňalo hlásenia oneskorenej fúzie epifýz, osteopéniu, spomalenie rastu a gynekomastiu (pozri časť 5.1). Tieto výsledky je ťažké interpretovať v kontexte chronických ochorení, ako je CML a je potrebné dlhodobé následné sledovanie.
LaktózaTento liek obsahuje 131,3 mg monohydrátu laktózy v 100 mg dennej dávky a 183,84 mg monohydrátu laktózy v 140 mg dennej dávky (dve 70 mg tablety). Pacienti so zriedkavými dedičnými problémami galaktózovej intolerancie, celkovým deficitom laktázy alebo glukózo-galaktózovou malabsorpciou nesmú užívať tento liek.
SodíkTento liek obsahuje menej ako 1 mmol sodíka (23 mg) v tablete, t.j. v podstate zanedbateľné množstvo sodíka.
4.5 Liekové a iné interakcie Liečivá, ktoré môžu zvýšiť plazmatické koncentrácie dasatinibuŠtúdie
in vitro poukazujú na to, že dasatinib je substrátom CYP3A4. Súbežné užívanie dasatinibu a liekov alebo látok, ktoré silne inhibujú CYP3A4 (napr. ketokonazol, itrakonazol, erytromycín, klaritromycín, ritonavir, telitromycín, grapefruitový džús) môže zvýšiť expozíciu dasatinibu. Preto sa u pacientov liečených dasatinibom neodporúča systémové podávanie silného inhibítora CYP3A4.
V klinicky relevantných koncentráciách sa v priemere 96 % dasatinibu viaže na plazmatické proteíny
na základe
in vitro experimentov. Neboli vykonané štúdie hodnotiace interakcie dasatinibu s inými liekmi viažucimi sa na proteíny. Potenciál pre zámenu a jej klinická dôležitosť nie je známa.
Liečivá, ktoré môžu znížiť plazmatické koncentrácie dasatinibuKeď sa dasatinib podával po 8 dňoch, keď sa raz denne večer podával v dávke 600 mg rifampicín, silný induktor CYP3A4, hodnota AUC dasatinibu sa znížila o 82 %. Iné lieky, ktoré indukujú aktivitu CYP3A4 (napr. dexametazón, fenytoín, karbamazepín, fenobarbital alebo rastlinné lieky obsahujúce
Hypericum perforatum, známy aj ako ľubovník bodkovaný), môžu tiež zvýšiť metabolizmus a znížiť plazmatické koncentrácie dasatinibu. Z tohto dôvodu sa neodporúča súbežné užívanie silných induktorov CYP3A4 s dasatinibom. U pacientov, u ktorých je indikovaný rifampicín alebo iné induktory CYP3A4, sa majú použiť alternatívne lieky s menším potenciálom pre enzýmovú indukciu.
Antagonisty H2-histamínového receptora a inhibítory protónovej pumpyDlhodobá supresia sekrécie žalúdočnej kyseliny spôsobená H
2-antagonistami alebo inhibítormi protónovej pumpy (napr. famotidínom a omeprazolom) pravdepodobne zníži expozíciu dasatinibu. V štúdii jednorazovej dávky u zdravých jedincov podanie famotidínu 10 hodín pred jednorazovou dávkou dasatinibu znížilo expozíciu dasatinibu o 61 %. V štúdii so 14 zdravými dobrovoľníkmi pri podaní jednorazovej 100 mg dávky dasatinibu 22 hodín po 4-dňovom podávaní 40 mg dávky omeprazolu v rovnovážnom stave sa znížila hodnota AUC dasatinibu o 43 % a hodnota C
max dasatinibu o 42 %. U pacientov liečených dasatinibom sa má namiesto H
2-antagonistov alebo inhibítorov protónovej pumpy zvážiť použitie antacíd (pozri časť 4.4).
AntacidáPredklinické údaje potvrdzujú, že rozpustnosť dasatinibu závisí od pH. U zdravých jedincov súbežné užívanie antacíd obsahujúcich hydroxid hlinitý/hydroxid horečnatý s dasatinibom znížilo hodnotu AUC jednorazovej dávky dasatinibu o 55 % a C
max o 58 %. Keď však boli antacidá podané 2 hodiny pred jednorazovou dávkou dasatinibu, nepozorovali sa žiadne významné zmeny v koncentrácii ani expozícii dasatinibu. Z tohto dôvodu sa antacidá môžu podať 2 hodín pred alebo 2 hodiny po podaní dasatinibu (pozri časť 4.4).
Liečivá, ktorých plazmatické koncentrácie môže dasatinib ovplyvniťSúbežné užívanie dasatinibu a substrátu CYP3A4 môže zvýšiť expozíciu substrátu CYP3A4. V štúdii so zdravými jedincami jednorazová 100 mg dávka dasatinibu zvýšila hodnotu AUC simvastatínu, známeho substrátu CYP3A4, o 20 % a hodnotu C
max simvastatínu o 37 %. Nie je možné vylúčiť, že účinok je väčší po viacnásobných dávkach dasatinibu. Z tohto dôvodu sa substráty CYP3A4, o ktorých je známe, že majú úzky terapeutický index (napr. astemizol, terfenadín, cisaprid, pimozid, chinidín, bepridil alebo námeľové alkaloidy [ergotamín, dihydroergotamín]), majú podávať s opatrnosťou u pacientov liečených dasatinibom (pozri časť 4.4).
In vitro údaje indikujú potenciálne riziko interakcie s CYP2C8 substrátmi ako sú glitazóny.
Pediatrická populáciaInterakčné štúdie sa uskutočnili len u dospelých.
4.6 Fertilita, gravidita a laktácia Ženy vo fertilnom veku/antikoncepcia u mužov a žienSexuálne aktívni muži aj ženy vo fertilnom veku majú počas liečby používať účinnú metódu antikoncepcie.
GraviditaNa základe skúseností u ľudí sa predpokladá, že dasatinib spôsobuje vrodené malformácie vrátane defektov neurálnej trubice a má škodlivé farmakologické účinky na plod, ak sa podáva počas gravidity. Štúdie na zvieratách preukázali reprodukčnú toxicitu (pozri časť 5.3).
Dasatinib Teva sa nemá používať počas gravidity, ak si klinický stav ženy nevyžaduje liečbu dasatinibom. Ak sa Dasatinib Teva použije počas gravidity, pacientka musí byť informovaná o možnom riziku pre plod.
DojčenieExistujú nedostatočné/obmedzené informácie o vylučovaní dasatinibu do materského mlieka u ľudí alebo zvierat. Fyzikálno-chemické a dostupné farmakodynamické/toxikologické údaje o dasatinibe poukazujú na vylučovanie do materského mlieka a nie je možné vylúčiť riziko pre dojčené dieťa. Počas liečby Dasatinibom Teva sa musí dojčenie prerušiť.
FertilitaV štúdiách na zvieratách nebola fertilita samcov a samíc potkanov ovplyvnená liečbou dasatinibom (pozri časť 5.3). Lekári a iní zdravotnícki pracovníci majú prekonzultovať s mužmi primeraného veku možné účinky Dasatinibu Teva na fertilitu a táto konzultácia môže zahŕňať zváženie konzervácie spermií.
4.7 Ovplyvnenie schopnosti viesť vozidlá a obsluhovať stroje Dasatinib má malý vplyv na schopnosť viesť vozidlá a obsluhovať stroje.
Pacienti musia byť informovaní, že počas liečby dasatinibom môžu mať nežiaduce reakcie, ako je závrat alebo rozmazané videnie. Z tohto dôvodu sa im pri vedení vozidla alebo obsluhe strojov má odporučiť opatrnosť.
4.8 Nežiaduce účinky Prehľad bezpečnostného profilu Údaje opísané nižšie vyjadrujú expozíciu dasatinibu pri všetkých dávkach testovaných v klinických štúdiách (N=2 900) zahŕňajúcich 324 dospelých pacientov s novodiagnostikovanou chronickou fázou CML, 2 388 dospelých pacientov rezistentných alebo intolerantných na imatinib s chronickou alebo s pokročilou fázou CML alebo Ph+ ALL a 188 pediatrických pacientov.
U 2 712 dospelých pacientov buď s chronickou fázou CML, pokročilou fázou CML alebo Ph+ ALL bol medián trvania liečby 19,2 mesiaca (rozsah 0 až 93,2 mesiaca). V randomizovanom klinickom skúšaní s pacientmi s novodiagnostikovanou chronickou fázou CML bol medián trvania liečby približne 60 mesiacov. Medián trvania liečby u 1 618 dospelých pacientov s chronickou fázou CML bol 20 mesiacov (rozsah 0 až 92,9 mesiaca). Medián trvania liečby u 1 094 dospelých pacientov s pokročilou fázou CML alebo Ph+ ALL bol 6,2 mesiaca (rozsah 0,1 až 99,6 mesiaca). U 188 pacientov v pediatrických štúdiách bol medián trvania liečby 26,3 mesiaca (rozsah 0 až 99,6 mesiaca). V podskupine 130 pediatrických pacientov s chronickou fázou CML liečených dasatinibom bol medián trvania liečby 42,3 mesiaca (rozsah 0,1 až 99,6 mesiaca).
Väčšina pacientov liečených dasatinibom mala v určitom čase nežiaduce reakcie. V celkovej populácii 2 712 dospelých pacientov liečených dasatinibom malo 520 (19 %) nežiaduce reakcie, ktoré mali za následok prerušenie liečby.
Celkový bezpečnostný profil dasatinibu v pediatrickej populácii bol podobný tomu, ktorý je v dospelej populácii bez ohľadu na liekovú formu s výnimkou toho, že v pediatrickej populácii sa nehlásil perikardiány výpotok, pleurálny výpotok, pľúcny edém alebo pľúcna hypertenzia. Zo 130 pediatrických jedincov s CML-CP liečených dasatinibom sa u 2 (1,5 %) vyskytli nežiaduce reakcie, ktoré mali za následok ukončenie liečby.
Tabuľkový zoznam nežiaducich reakciíNasledovné nežiaduce reakcie, s výnimkou laboratórnych anomálií, sa hlásili u pacientov v klinických štúdiách s dasatinibom a po uvedení lieku na trh (Tabuľka 5). Tieto reakcie sú vymenované podľa tried orgánových systémov a podľa frekvencie. Frekvencie sú definované nasledovne: veľmi časté (≥ 1/10); časté (≥ 1/100 až < 1/10); menej časté (≥ 1/1 000 až < 1/100); zriedkavé (≥ 1/10 000 až < 1/1 000); neznáme (nie je možné stanoviť z dostupných údajov po uvedení lieku na trh).
V rámci jednotlivých skupín frekvencií sú nežiaduce reakcie usporiadané v poradí klesajúcej závažnosti.
Tabuľka 5: Súhrn nežiaducich reakcií zostavených do tabuľky Infekcie a nákazy
| |
Veľmi časté
| infekcia (vrátane bakteriálnej, vírusovej, plesňovej, nešpecifickej)
| |
Časté
| pneumónia (vrátane bakteriálnej, vírusovej a plesňovej), infekcia/zápal horných dýchacích ciest, herpetická vírusová infekcia (vrátane cytomegalovírusu - CMV), infekčná enterokolitída, sepsa (vrátane menej častých prípadov s fatálnymi následkami)
| |
Neznáme
| reaktivácia hepatitídy B
| |
Poruchy krvi a lymfatického systému
| |
Veľmi časté
| myelosupresia (vrátane anémie, neutropénie, trombocytopénie)
| |
Časté
| febrilná neutropénia
| |
Menej časté
| lymfadenopatia, lymfopénia
| |
Zriedkavé
| aplázia červených krviniek
| |
Poruchy imunitného systému
| |
Menej časté
| hypersenzitivita (vrátane erythema nodosum)
| |
Zriedkavé
anaphylactic shock
| anafylaktický šok
| |
Poruchy endokrinného systému
| |
Menej časté
| hypotyreoidizmus
| |
Zriedkavé
| hypertyreoidizmus, tyreoiditída
| |
Poruchy metabolizmu a výživy
| |
Časté
| poruchy chuti do jedlaa, hyperurikémia
| |
Menej časté
| syndróm z rozpadu nádoru, dehydratácia, hypoalbuminémia, hypercholesterolémia
| |
Zriedkavé
| diabetes mellitus
| |
Psychické poruchy
| |
Časté
| depresia, insomnia
| |
Menej časté
| úzkosť, stav zmätenosti, afektívna labilita, zníženie libida
| |
Poruchy nervového systému
| |
Veľmi časté
| bolesť hlavy
| |
Časté
| neuropatia (vrátane periférnej neuropatie), závrat, porucha chuti, spavosť
| |
Menej časté
| krvácanie do CNS*b, synkopa, tremor, amnézia, porucha rovnováhy
| |
Zriedkavé
| cerebrovaskulárna príhoda, prechodný ischemický záchvat, kŕč, očná neuritída, paralýza VII. nervu, demencia, ataxia
| |
Poruchy oka
| |
Časté
| poruchy videnia (vrátane zrakovej poruchy, rozmazaného videnia a zníženej zrakovej ostrosti), suchosť očí
| |
Menej časté
| porucha zraku, konjunktivitída, fotofóbia, zvýšené slzenie
| |
Poruchy ucha a labyrintu
| |
Časté
| tinitus
| |
Menej časté
| strata sluchu, vertigo
| |
Poruchy srdca a srdcovej činnosti
| |
Časté
| kongestívne srdcové zlyhanie/srdcová dysfunkcia*c, perikardiálny výpotok*, arytmia (vrátane tachykardie), palpitácie
| |
Menej časté
| infarkt myokardu (vrátane fatálneho následku)*, QT predĺženie na elektrokardiograme*, perikarditída, ventrikulárna arytmia (vrátane ventrikulárnej tachykardie), angina pectoris, kardiomegália, nezvyčajná T vlna na elektrokardiograme, zvýšený troponín
| |
Zriedkavé
| cor pulmonale, myokarditída, akútny koronárny syndróm, zastavenie srdca, predĺženie PR na elektrokardiograme, koronárne arteriálne ochorenie, pleuroperikarditída
| |
Neznáme
| fibrilácia predsiení/ flutter predsiení
| |
Poruchy ciev
| |
Veľmi časté
| hemorágia*d
| |
Časté
| hypertenzia, začervenanie
| |
Menej časté
| hypotenzia, tromboflebitída, trombóza
| |
Zriedkavé
| hlboká žilová trombóza, embólia, livedo reticularis
| |
Poruchy dýchacej sústavy, hrudníka a mediastína
| |
Veľmi časté
| pleurálny výpotok*, dyspnoe
| |
Časté
| pľúcny edém*, pľúcna hypertenzia*, pľúcna infiltrácia, pneumonitída, kašeľ
| |
Menej časté
| pľúcna arteriálna hypertenzia, bronchospazmus, astma
| |
Zriedkavé
| pľúcna embólia, syndróm akútnej respiračnej tiesne
| |
Neznáme
| intersticiálne ochorenie pľúc
| |
Poruchy gastrointestinálneho traktu
| |
Veľmi časté
| hnačka, vracanie, nauzea, abdominálna bolesť
| |
Časté
| gastrointestinálne krvácanie*, kolitída (vrátane neutropenickej kolitídy), gastritída, zápal sliznice (vrátane mukozitídy/stomatitídy), dyspepsia, abdominálna distenzia, zápcha, porucha mäkkého tkaniva v ústach
| |
Menej časté
| pankreatitída (vrátane akútnej pankreatitídy), vred v hornej časti gastrointestinálneho traktu, ezofagitída, ascites*, análna fisúra, dysfágia, gastroezofágové refluxné ochorenie
| |
Zriedkavé
| gastroenteropatia zo straty proteínov, ileus, análna fistula
| |
Neznáme
| fatálna gastrointestinálna hemorágia*
| |
Poruchy pečene a žlčových ciest
| |
Menej časté
| hepatitída, cholecystitída, cholestáza
| |
Poruchy kože a podkožného tkaniva
| |
Veľmi časté
| kožná vyrážkae
| |
Časté
| alopécia, dermatitída (vrátane ekzému), pruritus, akné, suchá koža, urtikária, hyperhidróza
| |
Menej časté
| neutrofilná dermatóza, fotosenzitivita, porucha pigmentácie, panikulitída, kožný vred, bulózne ochorenia, porucha nechtov, syndróm palmárno-plantárnej erytrodyzestézie, porucha vlasov
| |
Zriedkavé
| leukocytoklastická vaskulitída, fibróza kože
| |
Neznáme
| Stevensov-Johnsonov syndrómf
| |
Poruchy kostrovej a svalovej sústavy a spojivového tkaniva
|
|
Veľmi časté
| muskuloskeletálna bolesť
| |
Časté
| artralgia, myalgia, svalová slabosť, muskuloskeletálna stuhnutosť, svalový kŕč
| |
Menej časté
| rabdomyolýza, osteonekróza, svalový zápal, tendonitída, artritída
| |
Zriedkavé
| oneskorená fúzia epifýzg, spomalenie rastug
| |
Poruchy obličiek a močových ciest
| |
Menej časté
| poruchy funkcie obličiek (vrátane renálneho zlyhania), časté močenie, proteinúria
| |
Neznáme
| nefrotický syndróm
| |
Stavy v gravidite, v šestonedelí a perinatálnom období
| |
Zriedkavé
| potrat
| |
Poruchy reprodukčného systému a prsníkov
| |
Menej časté
| gynekomastia, porucha menštruácie
| |
Celkové poruchy a reakcie v mieste podania
|
|
Veľmi časté
| periférny edémh, únava, pyrexia, edém tvárei
| |
Časté
| asténia, bolesť, bolesť na hrudi, generalizovaný edém*j, zimnica
| |
Menej časté
| malátnosť, iný povrchový edém*k
| |
Zriedkavé
| porucha chôdze
| |
Laboratórne a funkčné vyšetrenia
| |
Časté
| zníženie telesnej hmotnosti, zvýšenie telesnej hmotnosti
| |
Menej časté
| zvýšenie kreatínfosfokinázy v krvi, zvýšenie gama-glutamyltransferázy
| |
Úrazy, otravy a komplikácie liečebného postupu
| |
Časté
| kontúzia
| |
a Zahŕňa zníženú chuť do jedla, predčasnú sýtosť, zvýšenú chuť do jedla.
b Zahŕňa krvácanie do centrálneho nervového systému, cerebrálny hematóm, cerebrálne krvácanie, extradurálny hematóm, intrakraniálne krvácanie, hemoragickú cievnu mozgovú príhodu, subarachnoidálne krvácanie, subdurálny hematóm a subdurálne krvácanie.
c Zahŕňa zvýšený mozgový natriuretický peptid, ventrikulárnu dysfunkciu, dysfunkciu ľavej komory, dysfunkciu pravej komory, srdcové zlyhanie, akútne srdcové zlyhanie, chronické srdcové zlyhanie, kongestívne srdcové zlyhanie, kardiomyopatiu, kongestívnu kardiomyopatiu, diastolickú dysfunkciu, zníženú ejekčnú frakciu a ventrikulárne zlyhanie, zlyhanie ľavej komory, zlyhanie pravej komory a ventrikulárnu hypokinézu.
d Okrem gastrointestinálneho krvácania a krvácania do CNS; tieto nežiaduce reakcie sú hlásené pod triedou orgánového systému poruchy gastrointestinálneho traktu alebo pod triedou orgánového systému poruchy nervového systému, v uvedenom poradí.
e Zahŕňa liekovú erupciu, erytém, multiformný erytém, erytrózu, exfoliatívnu vyrážku, generalizovaný erytém, genitálnu vyrážku, vyrážky z tepla, milie, potničky, pustulárnu psoriázu, vyrážku, erytematóznu vyrážku, folikulárnu vyrážku, generalizovanú vyrážku, makulárnu vyrážku, makulo-papulárnu vyrážku, papulárnu vyrážku, pruritickú vyrážku, pustulárnu vyrážku, vezikulárnu vyrážku, kožnú exfoliáciu, kožné podráždenie, toxickú kožnú erupciu, vezikulóznu urtikáriu a vaskulitickú vyrážku.
f Po uvedení lieku na trh sa hlásili jednotlivé prípady Stevensovho-Johnsonovho syndrómu. Nebolo možné určiť, či tieto mukokutánne nežiaduce reakcie priamo súviseli s dasatinibom alebo so súbežne podávaným liekom.
g Frekvencie hlásené ako časté v pediatrických štúdiách.
h Gravitačný edém, lokalizovaný edém, periférny edém.
i Konjunktiválny edém, edém oka, opuch oka, edém očného viečka, edém tváre, edém pier, makulárny edém, edém úst, orbitálny edém, periorbitálny edém, opuch tváre.
j Nahromadenie tekutín, retencia tekutín, edém gastrointestinálneho traktu, generalizovaný edém, periférny opuch, edém, edém z dôvodu ochorenia srdca, perinefrický výpotok, edém po chirurgickom výkone, viscerálny edém.
k Opuch genitálií, edém v mieste incízie, genitálny edém, edém pohlavného údu, opuch pohlavného údu, skrotálny edém, opuch kože, opuch semenníkov, opuchy vagíny a pošvy.
* Ďalšie podrobnosti, pozri časť „Opis vybraných nežiaducich reakcií“
Opis vybraných nežiaducich reakciíMyelosupresia Liečba dasatinibom sa spája s anémiou, neutropéniou a trombocytopéniou. Ich výskyt je skorší a častejší u pacientov v pokročilej fáze CML alebo s Ph+ ALL ako u pacientov v chronickej fáze CML (pozri časť 4.4).
KrvácanieU pacientov užívajúcich dasatinib sa hlásili nežiaduce reakcie krvácaní súvisiacich s liekom v rozsahu od petechie a epistaxy po gastrointestinálne krvácanie 3. alebo 4. stupňa a krvácanie do CNS (pozri časť 4.4).
Retencia tekutínRôzne nežiaduce reakcie, ako je pleurálny výpotok, ascites, pľúcny edém a perikardiálny výpotok s povrchovým edémom alebo bez neho, možno súhrnne opísať ako „retenciu tekutín“. V štúdii s novodiagnostikovanou chronickou fázou CML po minimálne 60 mesiacoch následného sledovania zahŕňali nežiaduce reakcie retencie tekutín súvisiace s dasatinibom pleurálny výpotok (28 %). povrchový edém (14 %), pľúcnu hypertenziu (5 %) generalizovaný edém (4 %) a perikardiálny výpotok (4 %). Kongestívne srdcové zlyhanie/dysfunkcia srdca a pľúcny edém sa hlásili u < 2 % pacientov. V priebehu času bol kumulatívny pomer pleurálneho výpotku súvisiaceho s dasatinibom (všetky stupne) 10 % po 12 mesiacoch, 14 % po 24 mesiacoch, 19 % po 36 mesiacoch, 24 % po 48 mesiacoch a 28 % po 60 mesiacoch. Celkovo 46 pacientov liečených dasatinibom malo rekurentný pleurálny výpotok. Sedemnásť pacientov malo 2 samostatné nežiaduce reakcie, 6 malo 3 nežiaduce reakcie, 18 malo 4 až 8 nežiaducich reakcií a 5 malo > 8 epizód pleurálneho výpotku.
Medián času do prvého pleurálneho výpotku súvisiaceho s dasatinibom 1. alebo 2. stupňa bol 114 týždňov (rozsah: 4 až 299 týždňov). Menej než 10 % pacientov s pleurálnym výpotkom malo závažné (3. alebo 4. stupeň) pleurálne výpotky súvisiace s dasatinibom. Medián času do prvého výskytu pleurálneho výpotku súvisiaceho s dasatinibom ≥ 3. stupňa bol 175 týždňov (rozsah: 114 až 274 týždňov). Medián trvania pleurálneho výpotku súvisiaceho s dasatinibom (všetky stupne) bol 283 dní (~40 týždňov).
Pleurálny výpotok bol zvyčajne vratný a bol zvládnutý prerušením liečby dasatinibom a použitím diuretík alebo iných vhodných podporných ošetrovacích opatrení (pozri časti 4.2 a 4.4). Medzi pacientmi liečenými dasatinibom s pleurálnym výpotkom súvisiacim s liekom (n=73) malo 45 (62 %) prerušenie liečby a 30 (41 %) malo zníženie dávky. Okrem toho 34 (47 %) dostalo diuretiká, 23 (32 %) dostalo kortikosteroidy a 20 (27 %) dostalo kortikosteroidy aj diuretiká. Deväť (12 %) pacientov podstúpilo terapeutickú torakocentézu.
Šesť percent pacientov liečených dasatinibom prerušilo liečbu z dôvodu pleurálneho výpotku súvisiaceho s liekom. Pleurálny výpotok nezhoršil schopnosť pacienta dosiahnuť odpoveď. Medzi pacientmi s pleurálnym výpotkom liečenými dasatinibom dosiahlo 96 % cCCyR, 82 % dosiahlo MMR a 50 % dosiahlo MR4.5 i napriek prerušeniam liečby alebo úprave dávky.
Pozri časť 4.4 pre ďalšie informácie o pacientoch s chronickou fázou CML a s pokročilou fázou CML alebo Ph+ ALL.
Pľúcna arteriálna hypertenzia (PAH)PAH (prekapilárna pľúcna arteriálna hypertenzia potvrdená pravostrannou katétrizáciou srdca) sa hlásila v súvislosti s expozíciou dasatinibom. V týchto prípadoch sa hlásila PAH po začatí liečby dasatinibom, a to aj po viac ako jednom roku liečby. Pacienti s PAH hlásenou počas liečby dasatinibom často užívali súbežne lieky alebo mali komorbidity, okrem základného nádorového ochorenia. Zlepšenie hemodynamických a klinických parametrov sa pozorovalo u pacientov liečených dasatinibom s PAH po ukončení liečby dasatinibom.
Predĺženie QT intervaluVo fáze III štúdii s pacientmi s novodiagnostikovanou chronickou fázou CML, jeden pacient (< 1 %) z pacientov liečených dasatinibom mal QTcF > 500 ms po minimálne 12 mesiacoch následného sledovania (pozri časť 4.4). Po minimálne 60 mesiacoch následného sledovania sa u žiadnych ďalších pacientov nehlásilo, že mali QTcF > 500 ms.
V 5 klinických štúdiách fázy II s pacientmi s rezistenciou alebo intoleranciou na predchádzajúcu liečbu imatinibom, sa vykonalo opakovane na začiatku liečby a aj počas liečby EKG vo vopred určených časových intervaloch a bolo vyhodnotené centrálne pre 865 pacientov liečených dasatinibom 70 mg dvakrát denne. Interval QT bol korigovaný podľa srdcovej frekvencie pomocou Fridericiovej metódy. Vo všetkých časových intervaloch po dávke na 8. deň boli priemerné zmeny oproti východiskovej hodnote intervalu QTcF 4 – 6 ms, so súvisiacim horným 95 % intervalom spoľahlivosti < 7 ms. Z 2 182 pacientov s rezistenciou alebo intoleranciou na predchádzajúcu liečbu imatinibom, ktorí v klinických štúdiách užívali dasatinib, 15 (1 %) pacientov hlásilo predĺženie QTc, ako nežiaducu reakciu. Dvadsaťjeden pacientov (1 %) malo QTcF > 500 ms (pozri časť 4.4).
Nežiaduce reakcie na srdcePacienti s rizikovými faktormi alebo srdcovým ochorením v anamnéze, majú byť starostlivo sledovaní pre prejavy alebo príznaky zhodné so srdcovou dysfunkciou a majú byť posúdení a primerane liečení (pozri časť 4.4).
Reaktivácia hepatitídy BV súvislosti s inhibítormi BCR-ABL-tyrozínkinázy bola hlásená reaktivácia hepatitídy B. Niektoré prípady viedli k akútnemu zlyhaniu pečene alebo k fulminantnej hepatitíde, ktorých výsledkom bola transplantácia pečene alebo úmrtie (pozri časť 4.4).
V klinickej štúdii optimalizácie dávky fázy III s pacientmi s chronickou fázou CML s rezistenciou alebo intoleranciou na predošlú liečbu imatinibom (medián trvania liečby 30 mesiacov) bol výskyt pleurálneho výpotku a kongestívneho srdcového zlyhania/srdcovej dysfunkcie nižší u pacientov liečených dasatinibom dávkou 100 mg jedenkrát denne ako u pacientov liečených dasatinibom dávkou 70 mg dvakrát denne. Myelosupresia sa vyskytla tiež menej často v skupine liečenej dávkou 100 mg jedenkrát denne (pozri Abnormality laboratórnych testov nižšie). Medián trvania liečby v skupine so 100 mg jedenkrát denne bol 37 mesiacov (rozmedzie 1 – 91 mesiacov). Kumulatívny výskyt vybraných nežiaducich reakcií, ktoré sa hlásili pri odporúčanej začiatočnej dávke 100 mg jedenkrát denne sú uvedené v tabuľke 6a.
Tabuľka 6a: Vybrané nežiaduce reakcie hlásené v štúdii fázy 3 optimalizácie dávky (chronická fáza CML s intoleranciou alebo rezistenciou na imatinib)a
| Minimálne 2-ročné následné sledovanie
| Minimálne 5-ročné následné sledovanie
| Minimálne 7-ročné následné sledovanie
|
| Všetky stupne
| 3./4. stupeň
| Všetky stupne
| 3./4. stupeň
| Všetky stupne
| 3./4. stupeň
|
Preferovaný výraz
| Percento (%) pacientov
|
Hnačka
Retencia tekutín
Povrchový edém
Pleurálny výpotok
Generalizovaný edém Perikardiálny výpotok
Pľúcna hypertenzia
Krvácanie
Gastrointestinálne krvácanie
| 27
| 2
| 28
| 2
| 28
| 2
|
34
| 4
| 42
| 6
| 48
| 7
|
18
| 0
| 21
| 0
| 22
| 0
|
18
| 2
| 24
| 4
| 28
| 5
|
3
| 0
| 4
| 0
| 4
| 0
|
2
| 1
| 2
| 1
| 3
| 1
|
0
| 0
| 0
| 0
| 2
| 1
|
11
| 1
| 11
| 1
| 12
| 1
|
2
| 1
| 2
| 1
| 2
| 1
|
a Výsledky štúdie 3. fázy optimalizácie dávky hlásené v populácii pri odporúčanej začiatočnej dávke 100 mg jedenkrát denne (n=165)
V štúdii fázy III optimalizácie dávky s pacientmi s pokročilou fázou CML a Ph+ ALL bol medián trvania liečby 14 mesiacov pre akcelerovanú fázu CML, 3 mesiace pre myeloidnú blastovú CML, 4 mesiace pre lymfoidnú blastovú CML a 3 mesiace pre Ph+ ALL. Vybrané nežiaduce reakcie, ktoré sa hlásili pri odporúčanej začiatočnej dávke 140 mg jedenkrát denne sú uvedené v tabuľke 6b. Schéma dávkovania 70 mg dvakrát denne sa tiež skúmala. Schéma dávkovania 140 mg jedenkrát denne preukázala porovnateľný profil účinnosti voči schéme dávkovania 70 mg dvakrát denne, no s priaznivejším profilom bezpečnosti.
Tabuľka 6b: Vybrané nežiaduce reakcie hlásené zo štúdie fázy III optimalizácie dávky: Pokročilá fáza CML a Ph+ALLa
| 140 mg jedenkrát denne
n = 304
|
| Všetky stupne
| 3./4. stupeň
|
Preferovaný výraz
| Percento (%) pacientov
|
Hnačka
| 28
| 3
|
Retencia tekutín
| 33
| 7
|
Povrchový edém
| 15
| <1
|
Pleurálny výpotok
| 20
| 6
|
Generalizovaný edém
| 2
| 0
|
Kongestívne srdcové zlyhanie / srdcová dysfunkciab
|
1
|
0
|
Perikardiálny výpotok
| 2
| 1
|
Pľúcny edém
| 1
| 1
|
Krvácanie
| 23
| 8
|
Gastrointestinálne krvácanie
| 8
| 6
|
a Výsledky štúdie 3. fázy optimalizácie dávky hlásené v populácii s odporúčanou začiatočnou dávkou 140 mg jedenkrát denne (n=304) pri 2-ročnej finálnej štúdii následného sledovania.
b Vrátane komorovej dysfunkcie, srdcového zlyhania, kongestívneho srdcového zlyhania, kardiomyopatie, kongestívnej kardiomyopatie, diastolickej dysfunkcie, zníženie ejekčnej frakcie a komorového zlyhania
Abnormality laboratórnych testovHematológia V štúdii fázy III sa u pacientov s novodiagnostikovanou chronickou fázou CML užívajúcich dasatinib hlásili nasledovné laboratórne abnormality 3. a 4. stupňa po minimálne 12 mesiacoch následného sledovania: neutropénia (21 %), trombocytopénia (19 %) a anémia (10 %). Po minimálne 60 mesiacoch následného sledovania boli kumulatívne výsledky neutropénie, trombocytopénie a anémie 29 %, 22 % a 13 %, v uvedenom poradí.
U pacientov s novodiagnostikovanou chronickou fázou CML liečených dasatinibom, u ktorých sa vyskytla myelosupresia 3. alebo 4. stupňa, zvyčajne došlo po krátkom prerušení a/alebo znížení dávky k zotaveniu a trvalé prerušenie liečby sa vyskytlo u 1,6 % pacientov po minimálne 12 mesiacoch následného sledovania. Po minimálne 60 mesiacoch následného sledovania bol kumulatívny pomer trvalého ukončenia liečby z dôvodu myelosupresie 3. alebo 4. stupňa 2,3 %.
U pacientov s CML s rezistenciou alebo intoleranciou na predošlú liečbu imatinibom boli cytopénie (trombocytopénia, neutropénia a anémia) trvalým nálezom. Výskyt cytopénií bol však tiež závislý od štádia ochorenia. Výskyt hematologických abnormalít 3. a 4. stupňa je uvedený v tabuľke 7.
Tabuľka 7: CTC hematologických laboratórnych abnormalít 3./4. stupňa v klinických štúdiách u pacientov s rezistenciou alebo intoleranciou na predošlú liečbu imatiniboma
| Chronická fáza
(n= 165)b
| Akcelerovaná fáza (n= 157)c
| Myeloidná blastová fáza (n= 74)c
| Lymfoidná blastová fáza a Ph+ ALL (n= 168)c
|
| Percento (%) pacientov
|
Hematologické parametre
|
|
|
|
|
Neutropénia
| 36
| 58
| 77
| 76
|
Trombocytopénia
| 23
| 63
| 78
| 74
|
Anémia
| 13
| 47
| 74
| 44
|
a Výsledky štúdie 3. fázy optimalizácie dávky hlásené počas 2-ročného následného sledovania.
b Výsledky štúdie CA180-034 pri odporúčanej začiatočnej dávke 100 mg jedenkrát denne.
c Výsledky štúdie CA180-035 pri odporúčanej začiatočnej dávke 140 mg jedenkrát denne.
CTC stupne: neutropénia (3. stupňa ≥ 0,5 – < 1,0 × 10
9/l, 4. stupňa < 0.5 × 10
9/l); trombocytopénia (3. stupňa ≥ 25 – < 50 × 10
9/l, 4. stupňa < 25 × 10
9/l); anémia (hemoglobín 3. stupňa ≥ 65 – < 80 g/l, 4. stupňa < 65 g/l).
Kumulatívne cytopénie 3. alebo 4. stupňa u pacientov liečených dávkou 100 mg jedenkrát denne boli podobné v 2. a 5. roku, zahŕňajúce: neutropénie (35 % oproti 36 %), trombocytopénie (23 % oproti 24 %) a anémie (13 % oproti 13 %).
U pacientov, ktorí mali myelosupresiu 3. alebo 4. stupňa, zvyčajne došlo k zotaveniu po krátkom prerušení liečby a/alebo znížení dávky a trvalé ukončenie liečby bolo potrebné u 5 % pacientov. Väčšina pacientov pokračovala v liečbe bez ďalších dôkazov o myelosupresii.
Biochemické vyšetrenia V štúdii s novodiagnostikovanou chronickou fázou CML sa hlásila hypofosfatémia 3. a 4. stupňa u 4 % pacientov liečených dasatinibom a vzostupy transamináz, kreatinínu a bilirubínu sa hlásili u ≤ 1 % pacientov po minimálne 12 mesiacoch následného sledovania. Po minimálne 60 mesiacoch následného sledovania bol kumulatívny pomer hypofosfatémie 3. alebo 4. stupňa 7 %, vzostupu kreatinínu a bilirubínu 3. alebo 4. stupňa 1 % a vzostupu transamináz 3. alebo 4. stupňa zostal 1 %. Nezistili sa žiadne prerušenia liečby dasatinibom v dôsledku týchto biochemických laboratórnych parametrov.
2-ročné následné sledovanie Vzostupy transamináz alebo bilirubínu 3. alebo 4. stupňa sa hlásili u 1 % pacientov v chronickej fáze CML (rezistentných alebo intolerantných na imatinib), ale u pacientov v pokročilej fáze CML a u pacientov s Ph+ ALL sa vzostupy hlásili so zvýšenou 1 až 7 % frekvenciou. Zvyčajne sa zvládli znížením dávky alebo prerušením liečby. V štúdii optimalizácie dávky fázy III s chronickou fázou CML sa vyskytlo zvýšenie transamináz alebo bilirubínu 3. alebo 4. stupňa u ≤ 1 % pacientov s podobným nízkym výskytom vo všetkých štyroch liečebných skupinách. V štúdii optimalizácie dávky fázy III s pokročilou fázou CML a Ph+ALL sa vyskytlo zvýšenie transamináz alebo bilirubínu 3. alebo 4. stupňa u 1 % až 5 % pacientov v jednotlivých liečených skupinách.
Približne u 5 % pacientov liečených dasatinibom, ktorí mali normálne východiskové hladiny vápnika, vznikla v určitom čase počas štúdie prechodná hypokalciémia 3. alebo 4. stupňa. Obvykle nebola žiadna súvislosť medzi zníženými hladinami vápnika a klinickými symptómami. Pacienti, u ktorých vznikla hypokalciémia 3. alebo 4. stupňa sa často zotavili po perorálnej suplementácii vápnika. Hypokalciémia 3. alebo 4. stupňa, hypokaliémia a hypofosfatémia sa vyskytli u pacientov vo všetkých fázach CML, ale so zvýšenou frekvenciou u pacientov s myeloidnou alebo lymfoidnou blastovou fázou CML a Ph+ ALL. Zvýšenie kreatinínu 3. alebo 4. stupňa sa vyskytlo u < 1 % pacientov s chronickou fázou CML a hlásil sa zvýšený výskyt od 1 do 4 % u pacientov s pokročilou fázou CML.
Pediatrická populáciaBezpečnostný profil u pediatrických pacientov bol porovnateľný s bezpečnostným profilom u dospelých. Frekvencia, typ a závažnosť nežiaducich reakcií u detí sa očakávajú rovnaké ako u dospelých.
V pediatrických štúdiách s CML bola miera laboratórnych anomálií zhodná so známym profilom laboratórnych parametrov u dospelých.
Osobitné populácieZatiaľ čo bezpečnostný profil dasatinibu u starších ľudí bol podobný profilu v mladšej populácie, u pacientov vo veku 65 rokov a starších je pravdepodobnejší výskyt často hlásených nežiaducich reakcií, ako je únava, pleurálny výpotok, dyspnoe, kašeľ, krvácanie v dolnej časti gastrointestinálneho traktu a porucha chuti a pravdepodobnejší výskyt menej často hlásených nežiaducich reakcií, ako sú distenzia brucha, závrat, perikardiálny výpotok, kongestívne srdcové zlyhanie a pokles telesnej hmotnosti a majú sa starostlivo sledovať (pozri časť 4.4).
Hlásenie podozrení na nežiaduce reakcie Hlásenie podozrení na nežiaduce reakcie po registrácii lieku je dôležité. Umožňuje priebežné monitorovanie pomeru prínosu a rizika lieku. Od zdravotníckych pracovníkov sa vyžaduje, aby hlásili akékoľvek podozrenia na nežiaduce reakcie na národné centrum hlásenia uvedené v
Prílohe V.
4.9 Predávkovanie Skúsenosti s predávkovaním dasatinibom v klinických štúdiách sú limitované z dôvodu ojedinelých prípadov. Najväčšie predávkovanie 280 mg denne počas jedného týždňa sa vyskytlo u dvoch pacientov a u oboch sa vyvinulo signifikantné zníženie počtu trombocytov. Pretože sa dasatinib spája s myelosupresiou 3. alebo 4. stupňa (pozri časť 4.4), pacienti, ktorí užili vyššiu ako odporúčanú dávku, majú byť dôkladne sledovaní na myelosupresiu a má im byť poskytnutá podporná liečba.
5. FARMAKOLOGICKÉ VLASTNOSTI 5.1 Farmakodynamické vlastnosti Farmakoterapeutická skupina: cytostatiká, inhibítory proteínkinázy, ATC kód: L01XE06
Farmakodynamické účinkyDasatinib inhibuje aktivitu BCR-ABL-kinázy a kináz rodiny SRC, ako aj niekoľkých ďalších vybraných onkogénnych kináz zahŕňajúcich kinázy c-KIT receptora, efrínového (EPH) receptora a PDGFβ receptora. Dasatinib je silným, subnanomolárnym inhibítorom BCR-ABL-kinázy s účinnosťou pri koncentrácii 0,6-0,8 nmol/l. Viaže sa na inaktívne aj aktívne konformácie enzýmu BCR-ABL.
Mechanizmus účinkuV podmienkach
in vitro je dasatinib aktívny v leukemických bunkových líniách predstavujúcich varianty ochorenia citlivého a rezistentného na imatinib. Tieto predklinické štúdie ukazujú, že dasatinib môže prekonať rezistenciu na imatinib, ktorá je dôsledkom nadmernej expresie BCR-ABL, mutácií BCR-ABL-kinázovej domény, aktivácie alternatívnych signálnych dráh zahŕňajúcich kinázy rodiny SRC (LYN, HCK) a nadmernej expresie génu pre rezistenciu na viaceré lieky. Dasatinib okrem toho inhibuje kinázy rodiny SCR pri subnanomolárnej koncentrácii.
V samostatných experimentoch
in vivo využívajúcich myšacie modely CML dasatinib zabránil progresii chronickej fázy CML do blastickej fázy a predĺžil prežívanie myší nesúcich od pacientov odvodené bunkové línie CML kultivované na rôznych miestach, vrátane centrálneho nervového systému.
Klinická účinnosť a bezpečnosťV štúdii fázy I bola hematologická a cytogenetická odpoveď pozorovaná vo všetkých fázach CML a u Ph+ ALL u prvých 84 pacientov liečených a následne sledovaných počas doby 27 mesiacov. Odpovede mali trvalý charakter vo všetkých fázach CML a u Ph+ ALL.
Vykonali sa štyri nekontrolované, otvorené klinické štúdie fázy II s jednou skupinou hodnotiace bezpečnosť a účinnosť dasatinibu u pacientov s CML v chronickej, akcelerovanej alebo myeloidnej blastickej fáze, ktorí boli buď rezistentní, alebo intolerantní na imatinib. Jedna randomizovaná, nekomparatívna štúdia sa vykonala u pacientov v chronickej fáze, u ktorých zlyhala úvodná liečba so 400 alebo 600 mg imatinibu. Počiatočná dávka dasatinibu bola 70 mg dvakrát denne. Úpravy dávky boli povolené na zlepšenie účinnosti alebo zvládnutie toxicity (pozri časť 4.2).
Dve randomizované, otvorené klinické štúdie fázy III sa vykonali s cieľom zhodnotiť účinnosť dasatinibu podávaného jedenkrát denne v porovnaní s dasatinibom podávaným dvakrát denne. Okrem toho, jedna otvorená, randomizovaná, porovnávacia štúdia fázy III bola vykonaná u dospelých pacientov s novodiagnostikovanou chronickou fázou CML.
Účinnosť dasatinibu sa zakladá na miere hematologickej a cytogenetickej odpovede.
Stálosť odpovede a odhadovaná miera prežitia poukazuje na ďalší klinický benefit dasatinibu.
V klinických štúdiách sa hodnotil celkový počet 2 712 pacientov, z ktorých 23 % bolo vo veku ≥ 65 rokov a 5 % bolo vo veku ≥ 75 rokov.
Chronická fáza CML – novodiagnostikovanáMedzinárodná otvorená, multicentrická, randomizovaná, porovnávacia štúdia fázy III sa vykonala s dospelými pacientmi s novodiagnostikovanou chronickou fázou CML. Pacienti boli randomizovaní do skupiny užívajúcich buď dasatinib 100 mg jedenkrát denne, alebo imatinib 400 mg jedenkrát denne. Primárnym koncovým ukazovateľom bola miera potvrdenej kompletnej cytogenetickej odpovede (cCCyR) počas 12 mesiacov. Sekundárne koncové ukazovatele zahŕňali čas v cCCyR (meranie trvania odpovede), čas do cCCyR, mieru veľkej molekulárnej odpovede (MMR), čas do MMR, prežívanie bez progresie (PFS) a celkové prežívanie (OS). Ostatné relevantné výsledky účinnosti zahŕňali CCyR a mieru kompletnej molekulárnej odpovede (CMR). Štúdia prebieha.
Celkovo 519 pacientov bolo randomizovaných do skupín: 259 do skupiny dasatinibu a 260 k imatinibu. Základné charakteristiky boli dobre vyvážené medzi oboma liečebnými skupinami s ohľadom na vek (medián veku bol 46 rokov pre skupinu s dasatinibom a 49 rokov pre skupinu s imatinibom, pričom pacientov vo veku 65 rokov alebo starších bolo 10 % v skupine s dasatinibom a 11 % v skupine s imatinibom), pohlavie (ženy 44 % v skupine s dasatinibom a 37 % v skupine s imatinibom), a rasu (kaukazská 51 % v skupine s dasatinibom a 55 % v skupine s imatinibom, ázijská 42 % v skupine s dasatinibom a 37 % v skupine s imatinibom). Na začiatku bola distribúcia Hasfordovho skóre podobná v dasatinibom a imatinibom liečenej skupine (nízke riziko: 33 % a 34 %, stredné riziko 48 % a 47 %, vysoké riziko: 19 % a 19 % v skupine s dasatinibom a v skupine s imatinibom v uvedenom poradí).
V minimálne 12 mesačnom následnom sledovaní, 85 % pacientov randomizovaných do skupiny s dasatinibom a 81 % pacientov randomizovaných do skupiny s imatinibom stále dostávalo prvolíniovú liečbu. Prerušenie počas 12 mesiacov z dôvodu progresie ochorenia sa vyskytlo u 3 % pacientov liečených dasatinibom a u 5 % pacientov liečených imatinibom.
V minimálne 60 mesačnom následnom sledovaní, 60 % pacientov randomizovaných do skupiny s dasatinibom a 63 % pacientov randomizovaných do skupiny s imatinibom stále dostávalo prvolíniovú liečbu. Prerušenie liečby počas 60 mesiacov z dôvodu progresie ochorenia sa vyskytlo u 11 % pacientov liečených dasatinibom a u 14 % pacientov liečených imatinibom.
Výsledky účinnosti sú uvedené v tabuľke 8. Štatisticky významne väčší podiel pacientov v skupine s dasatinibom dosiahol cCCyR v priebehu prvých 12 mesiacov liečby v porovnaní s pacientmi v skupine s imatinibom. Účinnosť dasatinibu bola konzistentne preukázaná v rôznych podskupinách, zahŕňajúc vek, pohlavie a východiskové Hasfordovo skóre.
Tabuľka 8: Výsledky účinnosti zo štúdie fázy 3 s novodiagnostikovanými pacientmi s chronickou fázou CML
| dasatinib
n= 259
| imatinib
n= 260
| p-hodnota
|
| Miera odpovede (95% CI)
|
Cytogenetická odpoveď
|
|
|
|
v priebehu 12 mesiacov
|
|
|
|
cCCyRa
| 76,8 % (71,2–81,8)
| 66,2 % (60,1–71,9)
| p< 0,007*
|
CCyRb
| 85,3 % (80,4-89,4)
| 73,5 % (67,7-78,7)
| ⎯
|
v priebehu 24 mesiacov
|
|
|
|
cCCyRa
| 80,3 %
| 74,2 %
| ⎯
|
CCyRb
| 87,3 %
| 82,3 %
| ⎯
|
v priebehu 36 mesiacov
|
|
|
|
cCCyRa
| 82,6 %
| 77,3 %
| ⎯
|
CCyRb
| 88,0 %
| 83,5 %
| ⎯
|
v priebehu 48 mesiacov
|
|
|
|
cCCyRa
| 82,6 %
| 78,5 %
| ⎯
|
CCyRb
| 87,6 %
| 83,8 %
| ⎯
|
v priebehu 60 mesiacov
|
|
|
|
cCCyRa
| 83,0 %
| 78,5 %
| ⎯
|
CCyRb
| 88,0 %
| 83,8 %
| ⎯
|
Veľká molekulárna odpoveďc
|
|
|
|
12 mesiacov
| 52,1 % (45,9–58,3)
| 33,8 % (28,1–39,9)
| p< 0,00003*
|
24 mesiacov
| 64,5 % (58,3-70,3)
| 50 % (43,8-56,2)
| ⎯
|
36 mesiacov
| 69,1 % (63,1-74,7)
| 56,2 % (49,9-62,3)
| ⎯
|
48 mesiacov
| 75,7 % (70,0-80,8)
| 62,7 % (56,5-68,6)
| ⎯
|
60 mesiacov
| 76,4 % (70,8-81,5)
| 64,2 % (58,1-70,1)
| p=0,0021
|
| Pomer rizika (HR)
|
|
| počas 12 mesiacov (99,99 % CI)
|
|
Čas do cCCyR
| 1,55 (1,0-2,3)
| p< 0,0001*
|
Čas do MMR
| 2,01 (1,2-3,4)
| p< 0,0001*
|
Trvania cCCyR
| 0,7 (0,4-1,4)
| p< 0,035
|
| počas 24 mesiacov (95 % CI)
|
|
Čas do cCCyR
| 1,49 (1,22-1,82)
| ⎯
|
Čas do MMR
| 1,69 (1,34-2,12)
| ⎯
|
Trvania cCCyR
| 0,77 (0,55-1,10)
| ⎯
|
| počas 36 mesiacov (95 % CI)
|
|
Čas do cCCyR
| 1,48 (1,22-1,80)
| ⎯
|
Čas do MMR
| 1,59 (1,28-1,99)
| ⎯
|
Trvania cCCyR
| 0,77 (0,53-1,11)
| ⎯
|
| počas 48 mesiacov (95 % CI)
|
|
Čas do cCCyR
| 1,45 (1,20-1,77)
| ⎯
|
Čas do MMR
| 1,55 (1,26-1,91)
| ⎯
|
Trvania cCCyR
| 0,81 (0,56-1,17)
| ⎯
|
| počas 60 mesiacov (95 % CI)
|
|
Čas do cCCyR
| 1,46 (1,20-1,77)
| p=0,0001
|
Čas do MMR
| 1,54 (1,25-1,89)
| p<0,0001
|
Trvania cCCyR
| 0,79 (0,55-1,13)
| p=0,1983
|
a Potvrdená kompletná cytogenetická odpoveď (cCCyR) je definovaná ako odpoveď známa z dvoch po sebe idúcich udalostí (najmenej 28 dní odstup).
b Kompletná cytogenetická odpoveď (CCyR) je založená na jednom cytogenetickom zhodnotení kostnej drene.
c Veľká molekulárna odpoveď (v akomkoľvek čase) bola definovaná ako BCR-ABL podiely ≤ 0,1 % podľa RQ-PCR vo vzorkách periférnej krvi štandardizovaných na Medzinárodnej stupnici. Ide o kumulatívne miery predstavujúce minimálne sledovanie pre stanovený časový rámec.
* Upravené na Hasfordovo skóre a uvedená štatistická významnosť na preddefinovanú nominálnu hodnotu významnosti.
CI = interval spoľahlivosti
Po 60 mesačnom následnom sledovaní bol medián času do cCCyR 3,1 mesiaca v skupine s dasatinibom a 5,8 mesiaca v skupine s imatinibom u pacientov s potvrdenou CCyR. Medián času do MMR bol po 60 mesačnom následnom sledovaní 9,3 mesiaca v skupine s dasatinibom a 15,0 mesiacov v skupine s imatinibom u pacientov s MMR. Tieto výsledky sú zhodné s tými, ktoré sa zistili po 12, 24 a 36 mesiacoch.
Čas do MMR je zobrazený graficky na Grafe 1. Čas do MMR bol rovnomerne kratší u pacientov liečených dasatinibom v porovnaní s pacientmi liečenými imatinibom.
Graf 1: Odhad času veľkej molekulárnej odpovede (MMR) podľa Kaplana-Meiera 
___ Dasatinib
| ------ Imatinib
 Cenzurovaní Cenzurovaní
|
 Cenzurovaní Cenzurovaní
|
SKUPINA
| # RESPONDÉRI / # RANDOMIZOVANÍ
| POMER RIZIKA (95 % CI)
|
|
|
|
Dasatinib
| 198/259
|
|
Imatinib
| 167/260
|
|
Dasatinib vs. imatinib
|
| 1,54 (1,25 – 1,89)
|
Miery cCCyR v dasatinibom a imatinibom liečenej skupine, v uvedenom poradí, počas 3 mesiacov (54 % a 30 %), počas 6 mesiacov (70 % a 56 %) a počas 9 mesiacov (75 % a 63 %), počas 24 mesiacov (80 % a 74 %), počas 36 mesiacov (83 % a 77 %), počas 48 mesiacov (83 % a 79 %) a počas 60 mesiacov (83 % a 79 %) boli zhodné s primárnym koncovým ukazovateľom. Miery MMR v dasatinibom a imatinibom liečenej skupine, v uvedenom poradí počas 3 mesiacov (8 % a 0,4 %), 6 mesiacov (27 % a 8 %), 9 mesiacov (39 % a 18 %), 12 mesiacov (46 % a 28 %), 24 mesiacov (64 % a 46 %), 36 mesiacov (67 % a 55 %), 48 mesiacov (73 % a 60 %) a počas 60 mesiacov (76 % a 64 %) boli tiež v zhode s primárnym koncovým ukazovateľom.
Pomery MMR pri špecifických časových bodoch sú zobrazené graficky na Grafe 2. Pomery MMR boli rovnomerne vyššie u pacientov liečených dasatinibom v porovnaní s pacientmi liečenými imatinibom.
Graf 2: Hodnoty MMR v priebehu času – všetci randomizovaní pacienti v štúdii fázy 3 s novodiagnostikovanými pacientmi v chronickej fáze CML
| N
|
______ Dasatinib 100 mg jedenkrát denne
| 259
|
--------- Imatinib 400 mg jedenkrát denne
| 260
|
|
|
Podiel pacientov, ktorí dosiahli pomer BCR-ABL ≤ 0,01 % (4-log zníženie) v akomkoľvek čase bol vyšší v dasatinibom liečenej skupine v porovnaní s imatinibom liečenej skupine (54,1 % oproti 45 %). Podiel pacientov, ktorí dosiahli pomer BCR-ABL ≤ 0,032% (4,5-log zníženie) v akomkoľvek čase bol vyšší v dasatinibom liečenej skupine v porovnaní s imatinibom liečenej skupine (44 % proti 34 %).
Pomery MR4.5 v priebehu času sú zobrazené graficky na Grafe 3. Pomery MR4.5 boli v priebehu času rovnomerne vyššie u pacientov liečených dasatinibom v porovnaní s pacientmi liečenými imatinibom.
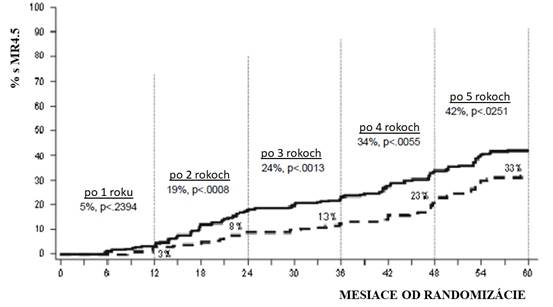 Graf 3: Hodnoty MR4.5 v priebehu času – všetci randomizovaní pacienti v štúdii fázy 3 s novodiagnostikovanými pacientmi v chronickej fáze CML
Graf 3: Hodnoty MR4.5 v priebehu času – všetci randomizovaní pacienti v štúdii fázy 3 s novodiagnostikovanými pacientmi v chronickej fáze CML
| N
|
______ Dasatinib 100 mg jedenkrát denne
| 259
|
--------- Imatinib 400 mg jedenkrát denne
| 260
|
Miera MMR v akomkoľvek čase v každej rizikovej skupine určená Hasfordovým skóre bola vyššia v dasatinibom liečenej skupine v porovnaní s imatinibom liečenej skupine (nízke riziko: 90 % a 69 %; stredné riziko: 71 % a 65 %; vysoké riziko: 67 % a 54 %) v uvedenom poradí.
V ďalšej analýze dosiahlo viac pacientov liečených dasatinibom (84 %) skorú molekulárnu odpoveď (definovanú ako hladiny BCR-ABL ≤ 10 % po 3 mesiacoch) v porovnaní s pacientmi liečenými imatinibom (64 %). Pacienti s dosiahnutou skorou molekulárnou odpoveďou mali nižšie riziko transformácie, vyšší pomer prežívania bez progresie (PFS, progression-free survival) a vyšší pomer celkového prežívania (OS, overall survival), ako je uvedené v tabuľke 9.
Tabuľka 9: Pacienti s dasatinibom s BCR-ABL ≤ 10 % a > 10 % po 3 mesiacoch
| Pacienti s BCR-ABL ≤ 10% po 3 mesiacoch
| Pacienti s BCR-ABL > 10% po 3 mesiacoch
|
Dasatinib N = 235
|
Počet pacientov (%)
| 198 (84,3)
| 37 (15,7)
|
Transformácia po 60 mesiacoch, n/N (%)
| 6/198 (3,0)
| 5/37 (13,5)
|
Pomer PFS po 60 mesiacoch (95 % CI)
| 92,0 % (89,6; 95,2)
| 73,8 % (52,0; 86,8)
|
Pomer OS po 60 mesiacoch (95 % CI)
| 93,8 % (89,3; 96,4)
| 80,6 % (63,5; 90,2)
|
Hodnoty OS pri špecifických časových bodoch sú zobrazené na Grafe 4. Hodnota OS bola rovnomerne vyššia u pacientov liečených dasatinibom, ktorí dosiahli hladinu BCR-ABL ≤ 10 % po 3 mesiacoch než u tých, ktorí ju nedosiahli.
Graf 4: Grafické znázornenie orientačných bodov celkového prežívania pri dasatinibe pomocou hladiny BCR-ABL (≤ 10 % alebo > 10 %) po 3 mesiacoch v štúdii fázy 3 s novodiagnostikovanými pacientmi s chronickou fázou CML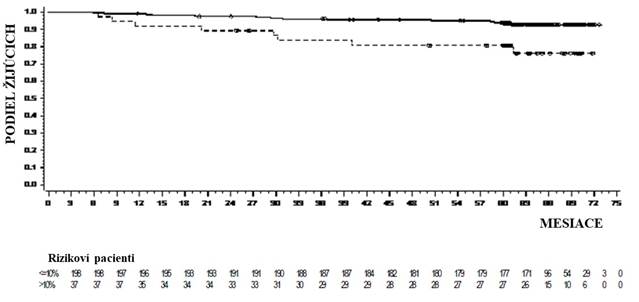
____≤10%
|
| ------ >10%
|
|
 Cenzurovaní Cenzurovaní
|
|  Cenzurovaní Cenzurovaní
|
|
SKUPINA
| # ÚMRTIA / # Pacient, ktorý ukončil štúdiu
| MEDIÁN (95% CI)
| POMER RIZIKA (95% CI)
|
≤10 %
| 14/198
| .(. - .)
|
|
>10 %
| 8/37
| .(. - .)
|
|
|
|
| 0,29 (0,12 – 0,69)
|
Progresia ochorenia bola definovaná ako zvýšenie bielych krviniek napriek zodpovedajúcej liečbe, strata CHR, čiastočná CyR alebo CCyR, progresia do akcelerovanej fázy alebo blastovej fázy alebo smrť. Odhadovaná miera 60-mesačného PFS bola 88,9 % (CI: 84 % – 92,4 %) v dasatinibom a imatinibom liečenej skupine. Zmena na akcelerovanú alebo blastovú fázu po 60 mesiacoch sa vyskytla u niekoľkých dasatinibom liečených pacientov (n=8; 3 %) v porovnaní s pacientmi liečenými imatinibom (n = 15; 5,8 %). Odhadovaná miera 60-mesačného prežitia pre dasatinibom a imatinibom liečených pacientov bola 90,9 % (CI: 86,6 % – 93,8 %) a 89,6 % (CI: 85,2 % – 92,8 %), v uvedenom poradí. Medzi dasatinibom a imatinibom nebol rozdiel v OS (HR 1,01; 95 % CI: 0,58 – 1,73; p= 0,9800) a PFS (HR 1,00, 95 % CI: 0,58 – 1,72, p = 0,9998).
U pacientov, u ktorých sa zaznamenala progresia ochorenia alebo ukončenie liečby dasatinibom alebo imatinibom, sa vykonalo sekvenovanie BCR-ABL na krvných vzorkách od pacientov, u ktorých boli dostupné. V obidvoch liečených skupinách sa pozoroval podobný pomer výskytu mutácií. Mutácie detekované u pacientov liečených dasatinibom boli T315I, F317I/L a V299L. V skupine liečenej imatinibom sa detegovalo iné spektrum mutácií. Na základe
in vitro údajov sa dasatinib neprejavuje ako účinný voči mutácii T315I.
Chronická fáza CML – Rezistencia alebo intolerancia na predošlú liečbu imatinibomVykonali sa dve klinické štúdie s pacientmi rezistentnými alebo intolerantnými na imatinib; primárnym koncovým ukazovateľom účinnosti v týchto štúdiách bola veľká cytogenetická odpoveď (MCyR).
1. štúdia Otvorená, randomizovaná, nekomparatívna, multicentrická štúdia sa vykonala s pacientmi, u ktorých zlyhala úvodná liečba so 400 alebo 600 mg imatinibu. Boli randomizovaní (2:1) buď do skupiny s dasatinibom (70 mg dvakrát denne) alebo s imatinibom (400 mg dvakrát denne). Prechod do alternatívnej liečebnej skupiny bol povolený vtedy, ak pacienti vykazovali prejavy progresie ochorenia alebo intoleranciu, ktorú nebolo možné zvládnuť úpravou dávky. Primárny koncový ukazovateľ bol MCyR po 12 týždňoch. Sú dostupné výsledky u 150 pacientov: 101 pacientov bolo randomizovaných do skupiny s dasatinibom a 49 pacientov do skupiny s imatinibom (všetci pacienti boli rezistentní na imatinib). Medián času od stanovenia diagnózy po randomizáciu bol 64 mesiacov v skupine s dasatinibom a 52 mesiacov v skupine s imatinibom.
Všetci pacienti boli po predošlej intenzívnej liečbe. Predošlá úplná hematologická odpoveď (CHR) na imatinib sa dosiahla u 93 % z celkovej populácie pacientov. Predošlá MCyR na imatinib sa dosiahla u 28 % pacientov v skupine s dasatinibom a u 29 % pacientov v skupine s imatinibom. Medián trvania liečby bol 23 mesiacov pre skupinu s dasatinibom (pričom dosiaľ bolo 44 % pacientov liečených počas > 24 mesiacov) a 3 mesiace pre skupinu s imatinibom (pričom dosiaľ bolo 10 % pacientov liečených počas > 24 mesiacov). Pred prechodom do druhej skupiny liečby dosiahlo CHR v skupine s dasatinibom deväťdesiattri percent pacientov a v skupine s imatinibom 82 % pacientov.
Počas 3 mesiacov došlo k MCyR častejšie v skupine s dasatinibom (36 %) ako v skupine s imatinibom (29 %). Pozoruhodné je, že v skupine s dasatinibom hlásilo úplnú cytogenetickú odpoveď (CCyR) 22 % pacientov, pričom v skupine s imatinibom dosiahlo CcyR len 8 %. Pri dlhšej liečbe a sledovaní (medián 24 mesiacov) sa MCyR dosiahla u 53 % pacientov liečených dasatinibom (CCyR u 44 %) a u 33 % pacientov liečených imatinibom (CCyR u 18 %) pred prechodom do druhej skupiny. Medzi pacientmi, ktorí užívali imatinib v dávke 400 mg pred vstupom do štúdie, MCyR dosiahlo 61 % pacientov v skupine s dasatinibom a 50 % v skupine s imatinibom. '
Na základe Kaplanových-Meierových odhadov pomer pacientov, ktorí si udržali MCyR počas 1 roka bol 92 % (95 % CI: [85% – 100 %]) pre dasatinib (CCyR 97 %, 95 % CI: [92 % – 100%]) a 74% (95%
CI: [49 % – 100 %]) pre imatinib (CCyR 100 %). Pomer pacientov, ktorí si udržali MCyR počas 18 mesiacov bol 90 % (95 % CI: [82% – 98%]) pre dasatinib (CCyR 94%, 95 % CI: [87% – 100 %]) a 74 % (95 % CI: [49 % – 100 %]) pre imatinib (CCyR 100 %).
Na základe Kaplanových-Meierových odhadov pomer pacientov, ktorí mali progresiu prežívania (PFS) počas 1 roka bol 91% (95 % CI: [85 % – 97%]) pre dasatinib a 73 % (95 % CI: [54 % – 91 %]) pre imatinib. Pomer pacientov, ktorí mali PFS počas 2 rokov bol 86 % (95 % CI: [78% – 93%]) pre dasatinib a 65% (95 % CI: [43% – 87%]) pre imatinib.
Z celkového počtu 43 % pacientov v skupine s dasatinibom a 82 % pacientov v skupine s imatinibom došlo k zlyhaniu liečby, ktoré bolo definované ako progresia ochorenia alebo prechod do druhej skupiny liečby (nedostatočná odpoveď, intolerancia skúšaného lieku, atď.).
Výskyt veľkej cytogenetickej odpovede (definovaný ako BCR-ABL/kontrola transkriptov ≤ 0,1 % podľa RQ-PCR vo vzorke periférnej krvi) pred prechodom do druhej skupiny bol 29 % pre dasatinib a 12 % pre imatinib.
2. štúdia Otvorená, multicentrická štúdia s jednou skupinou sa vykonala s pacientmi rezistentnými alebo intolerantnými na imatinib (napr. pacienti, ktorí majú skúsenosť so signifikantnou toxicitou počas liečby imatinibom, ktorá vylúčila ďalšiu liečbu).
Dasatinib 70 mg dvakrát denne užívalo celkovo 387 pacientov (288 rezistentní a 99 intolerantní na imatinib). Medián času od stanovenia diagnózy po začiatok liečby bol 61 mesiacov. Väčšina pacientov (53 %) dostala predošlú liečbu imatinibom trvajúcu viac ako 3 roky. Väčšina rezistentných pacientov (72 %) užívala > 600 mg imatinibu. Okrem imatinibu dostalo 35 % pacientov aj predošlú cytotoxickú chemoterapiu, 65 % dostalo predošlú liečbu interferónom a 10 % bolo po predošlej transplantácii kmeňových buniek. Tridsaťosem percent pacientov malo na začiatku liečby mutácie, o ktorých je známe, že vyvolávajú rezistenciu na imatinib. Medián trvania liečby dasatinibom bol 24 mesiacov, pričom dosiaľ bolo 51 % pacientov liečených počas > 24 mesiacov. Výsledky účinnosti sú uvedené v tabuľke 10. MCyR sa dosiahla u 55 % pacientov rezistentných na imatinib a 82 % pacientov intolerantných na imatinib. Pri minimálne 24-mesačnom sledovaní malo 21 z 240 pacientov, ktorí dosiahli McyR, progresiu ochorenia a nedosiahli medián trvania MCyR.
Na základe Kaplanových-Meierových odhadov si 95 % (95 % CI: [92 % – 98 %]) pacientov udržalo MCyR počas 1 roka a 88 % (95 % CI: [83 % – 93 %]) si udržalo MCyR počas 2 rokov. Pomer pacientov, ktorí si udržali CCyR počas roka bol 97 % (95 % CI: [94 % – 99 %]) a počas 2 rokov bol 90 % (95 %
CI: [86 % – 95 %]). Štyridsaťdva percent pacientov rezistentných na imatinib bez predchádzajúcej MCyR na imatinib (n= 188) dosiahlo MCyR s dasatinibom.
Vyskytlo sa 45 odlišných BCR-ABL mutácií u 38 % pacientov zaradených do tejto štúdie. Úplná hematologická odpoveď alebo MCyR bola dosiahnutá u pacientov majúcich množstvo BCR-ABL mutácií súvisiacich s rezistenciou na imatinib okrem T315I. Podiel MCyR v 2. roku bol podobný či pacienti mali na začiatku liečby nejakú BCR-ABL mutáciu, P-loop mutáciu alebo nemali mutáciu (63 %, 61 % a 62 %).
Medzi pacientmi rezistentnými na imatinib bol odhadovaný pomer PFS 88 % (95 % CI: [84 % – 92 %]) v 1. roku a 75 % (95 % CI: [69 % – 81 %]) v 2 roku. Medzi pacientmi intolerantnými na imatinib bol odhadovaný pomer PFS 98 % (95 % CI: [95% – 100%]) v 1. roku a 94% (95 % CI: [88%
– 99%]) v 2 roku.
Pomer veľkej molekulárnej odpovede po 24 mesiacoch bol 45 % (35 % pre imatinib rezistentných pacientov a 74 % pre imatinib intolerantných pacientov).
Akcelerovaná fáza CMLOtvorená, multicentrická štúdia s jednou skupinou sa vykonala s pacientmi intolerantnými alebo rezistentnými na imatinib. Dasatinib 70 mg dvakrát denne užívalo celkovo 174 pacientov (161 rezistentní a 13 intolerantní na imatinib). Medián času od stanovenia diagnózy po začiatok liečby bol 82 mesiacov. Medián trvania liečby dasatinibom bol 14 mesiacov, pričom dosiaľ bolo 31% pacientov liečených počas > 24 mesiacov. Pomer veľkej molekulárnej odpovede (hodnotený u 41 pacientov s CCyR) po 24 mesiacoch bol 46 %. Ďalšie výsledky účinnosti sú uvedené v tabuľke 10.
Myeloidná blastická fáza CMLOtvorená, multicentrická štúdia s jednou skupinou sa vykonala s pacientmi intolerantnými alebo rezistentnými na imatinib. Dasatinib 70 mg dvakrát denne užívalo celkovo 109 pacientov (99 rezistentní a 10 intolerantní na imatinib). Medián času od stanovenia diagnózy po začiatok liečby bol 48 mesiacov. Medián trvania liečby dasatinibom bol 3,5 mesiacov, pričom doposiaľ bolo 12 % pacientov liečených počas > 24 mesiacov. Pomer veľkej molekulárnej odpovede (hodnotený u 19 pacientov s CCyR) po 24 mesiacoch bol 68 %. Ďalšie výsledky účinnosti sú uvedené v tabuľke 10.
Lymfoidná blastická fáza CML a Ph+ ALL Otvorená, multicentrická štúdia s jednou skupinou sa vykonala s pacientmi v lymfoidnej blastickej fáze CML alebo s Ph+ ALL, ktorí boli rezistentní alebo intolerantní na predošlú liečbu imatinibom. Dasatinib 70 mg dvakrát denne užívalo celkovo 48 pacientov v lymfoidnej blastickej fáze CML (42 rezistentní a 6 intolerantní na imatinib). Medián času od stanovenia diagnózy po začiatok liečby bol 28 mesiacov. Medián trvania liečby dasatinibom bol 3 mesiac, pričom dosiaľ bolo 2 % pacientov liečených počas > 24 mesiacov. Pomer veľkej molekulárnej odpovede (všetkých 22 liečených pacientov s CCyR) po 24 mesiacoch bol 50 %. Okrem toho dasatinib 70 mg dvakrát denne užívalo 46 pacientov s Ph+ ALL (44 rezistentní a 2 intolerantní na imatinib). Medián času od stanovenia diagnózy po začiatok liečby bol 18 mesiacov. Medián trvania liečby dasatinibom bol 3 mesiace, pričom dosiaľ bolo 7 % pacientov liečených počas > 24 mesiacov. Pomer veľkej molekulárnej odpovede (všetkých 25 liečených pacientov s CCyR) po 24 mesiacoch bol 52 %. Ďalšie výsledky účinnosti sú uvedené v tabuľke 10. Za zmienku stojí, že veľká hematologická odpoveď (MaHR) bola dosiahnutá rýchlo (väčšinou do 35 dní od prvého podania dasatinibu u pacientov v lymfoidnej blastickej fáze CML, a do 55 dní u pacientov s Ph+ ALL).
Tabuľka 10: Účinnosť dasatinibu vo fáze II klinických štúdií s jednou skupinoua
| Chronická fáza
(n= 387)
| Akcelerovaná fáza
(n= 174)
| Myeloidná blastová fáza (n= 109)
| Lymfoidná blastová fáza
(n= 48)
| Ph+ ALL
(n= 46)
|
Pomer hematologickej odpovedeb (%)
|
MaHR (95 % CI)
| n/a
| 64% (57-72)
| 33% (24-43)
| 35% (22-51)
| 41% (27-57)
|
CHR (95 % CI)
| 91% (88-94)
| 50% (42-58)
| 26% (18-35)
| 29% (17-44)
| 35% (21-50)
|
NEL (95 % CI)
| n/a
| 14% (10-21)
| 7% (3-14)
| 6% (1-17)
| 7% (1-18)
|
Trvanie MaHR (%; Kaplanove-Meierove odhady)
|
1. rok
| n/a
| 79% (71-87)
| 71% (55-87)
| 29% (3-56)
| 32% (8-56)
|
2. rok
| n/a
| 60% (50-70)
| 41% (21-60)
| 10% (0-28)
| 24% (2-47)
|
Cytogenetická odpoveďc (%)
|
MCyR (95 % CI)
| 62% (57-67)
| 40% (33-48)
| 34% (25-44)
| 52% (37-67)
| 57% (41-71)
|
CCyR (95 % CI)
| 54% (48-59)
| 33% (26-41)
| 27% (19-36)
| 46% (31-61)
| 54% (39-69)
|
Prežívanie (%; Kaplanove-Meierove odhady)
|
Bez progresie
|
1. rok
| 91% (88-94)
| 64% (57-72)
| 35% (25-45)
| 14% (3-25)
| 21% (9-34)
|
2. rok
| 80% (75-84)
| 46% (38-54)
| 20% (11-29)
| 5% (0-13)
| 12% (2-23)
|
Celkovo
|
1. rok
| 97% (95-99)
| 83% (77-89)
| 48% (38-59)
| 30% (14-47)
| 35% (20-51)
|
2. rok
| 94% (91-97)
| 72% (64-79)
| 38% (27-50)
| 26% (10-42)
| 31% (16-47)
|
| | | | | | |
Údaje uvedené v tabuľke sú zo štúdií s užívanou začiatočnou dávkou 70 mg dvakrát denne. Pozri časť 4.2 pre odporučenú začiatočnú dávku.
a Čísla uvedené zvýrazneným písmom sú výsledky primárnych koncových ukazovateľov.
b Kritéria hematologickej odpovede (všetky odpovede boli potvrdené po 4 týždňoch): Veľká hematologická odpoveď (MaHR) = úplná hematologická odpoveď (CHR) + žiadna prítomnosť leukémie (NEL).
CHR (chronická CML): WBC ≤ zdravotníckeho zariadenia ULN, trombocyty < 450 000/mm
3, bez blastov alebo promyelocytov v periférnej krvi, < 5% myelocytov plus metamyelocyty v periférnej krvi, bazofily v periférnej krvi < 20 % a žiadne extramedulárne postihnutie.
CHR (pokročilá CML/Ph+ ALL): WBC ≤ zdravotníckeho zariadenia ULN, ANC ≥ 1 000/mm
3, trombocyty ≥ 100 000/mm
3, bez blastov alebo promyelocytov v periférnej krvi, blasty kostnej drene ≤ 5%, < 5% myelocyty plus metamyelocyty v periférnej krvi, bazofily v periférnej krvi < 20% a žiadne extramedulárne postihnutie.
NEL: rovnaké kritéria ako pre CHR ale ANC ≥ 500/mm
3 a < 1 000/mm
3, alebo trombocyty ≥ 20 000/mm
3 a ≤ 100 000/mm
3.
c Kritéria cytogenetickej odpovede: úplná (0 % Ph+ metafáza) alebo čiastočná (> 0 % – 35 %). MCyR (0 % – 35 %) zahŕňa úplné aj čiastočné odpovede.
n/a = neaplikovateľný; CI = interval spoľahlivosti; ULN = horný limit normálneho rozpätia.
Výsledok u pacientov s transplantáciou kostnej drene po liečbe dasatinibom nie je úplne zhodnotený.
Klinické štúdie fázy III u pacientov s CML v chronickej, akcelerovanej alebo myeloidnej blastovej fáze a Ph+ ALL, ktorí boli rezistentní alebo intolerantní na imatinibDve randomizované, otvorené štúdie sa vykonali na zhodnotenie účinnosti dasatinibu podávaného jedenkrát denne v porovnaní s dasatinibom podávaným dvakrát denne. Výsledky uvedené nižšie sú založené na minimálne 2-ročnom a 7-ročnom následnom sledovaní po začatí liečby dasatinibom.
1. štúdia V štúdii s chronickou fázou CML bola MCyR primárnym koncovým ukazovateľom u pacientov rezistentných na imatinib. MCyR bola hlavným sekundárnym koncovým ukazovateľom pri celkovej dennej dávke u pacientov rezistentných na imatinib. Ďalšie sekundárne koncové ukazovatele zahŕňali trvania MCyR, PFS a celkového prežitia. Z celkového počtu 670 pacientov, z ktorých bolo 497 rezistentných na imatinib, boli pacienti v skupinách randomizovaní na dasatinib v dávke 100 mg jedenkrát denne, 140 mg jedenkrát denne, 50 mg dvakrát denne alebo 70 mg dvakrát denne. Medián trvania liečby všetkých pacientov stále liečených s minimálne 5-ročným následným sledovaním (n=205) bol 59 mesiacov (rozpätie 28 – 66 mesiacov). Medián trvania liečby všetkých pacientov po 7ročnom následnom sledovaní bol 29,8 mesiaca (rozpätie < 1 – 92,9 mesiaca).
Účinnosť sa dosiahla vo všetkých skupinách liečených dasatinibom v dávkovacej schéme jedenkrát denne dokazujúc porovnateľnú účinnosť (nie horšiu) dávkovacej schémy dvakrát denne primárneho koncového ukazovateľa účinnosti (rozdiel v MCyR 1,9 %, 95 % interval spoľahlivosti [-6,8 % – 10,6 %]); schéma dávkovania 100 mg jedenkrát denne však potvrdila zlepšenú bezpečnosť a znášanlivosť. Výsledky účinnosti sú uvedené v tabuľkách 11 a 12.
Tabuľka 11: Účinnosť dasatinibu v štúdii fázy III optimalizácie dávky: rezistencia alebo intolerancia na imatinib, chronická fáza CML (2-ročné výsledky)aVšetci pacienti
| n=167
|
Pacienti rezistentní na imatinib
| n=124
|
Pomer hematologickej odpovedeb (%) (95 % CI)
|
CHR
| 92 % (86–95)
|
Cytogenetická odpoveďc (%) (95 % CI)
|
MCyR
|
|
Všetci pacienti
| 63 % (56–71)
|
Pacienti rezistentní na imatinib
| 59 % (50–68)
|
CCyR
|
|
Všetci pacienti
| 50 % (42–58)
|
Pacienti rezistentní na imatinib
| 44 % (35–53)
|
Veľká molekulárna odpoveď u pacientov, ktorí dosiahli CCyRd (%) (95 % CI)
|
Všetci pacienti
| 69 % (58–79)
|
Pacienti rezistentní na imatinib
| 72 % (58–83)
|
a Výsledky hlásené pri odporúčanej začiatočnej dávke 100 mg jedenkrát denne.
b Kritéria hematologickej odpovede (všetky odpovede potvrdené po 4 týždňoch): Kompletná hematologická odpoveď (CHR) (chronická CML): WBC ≤ ULN zdravotníckeho zariadenia, trombocyty < 450 000/mm
3, žiadne blasty alebo promyelocyty v periférnej krvi, <5 % myelocytov plus metamyelocytov v periférnej krvi, bazofily v periférnej krvi < 20 % a žiadne extramedulárne postihnutia.
c Kritéria cytogenetickej odpovede: úplná (0 % Ph+ metafáza) alebo čiastočná (> 0 %–35 %). MCyR (0 %–35 %) zahŕňa úplné aj čiastočné odpovede.
d Kritéria veľkej molekulárnej odpovede: Definované ako BCR-ABL/kontrola transkriptorov ≤ 0,1 % podľa RQ-PCR vo vzorkách periférnej krvi.
Tabuľka 12: Dlhodobá účinnosť dasatinibu v štúdii fázy 3 optimalizácie dávky: rezistencia alebo intolerancia na imatinib, pacienti s chronickou fázou CMLa
| Minimálne obdobie následného sledovania
|
| 1 rok
| 2 roky
| 5 rokov
| 7 rokov
|
Veľká molekulárna odpoveď
|
|
|
|
|
Všetci pacienti
| NA
| 37% (57/154)
| 44% (71/160)
| 46% (73/160)
|
Pacienti rezistentní na imatinib
| NA
| 35% (41/117)
| 42% (50/120)
| 43% (51/120)
|
Pacienti intolerantní na imatinib
| NA
| 43% (16/37)
| 53% (21/40)
| 55% (22/40)
|
Prežívanie bez progresie ochoreniab
|
|
|
|
|
Všetci pacienti
| 90% (86, 95)
| 80% (73, 87)
| 51% (41, 60)
| 42% (33, 51)
|
Pacienti rezistentní na imatinib
| 88% (82, 94)
| 77% (68, 85)
| 49% (39, 59)
| 39% (29, 49)
|
Pacienti intolerantní na imatinib
| 97% (92, 100)
| 87% (76, 99)
| 56% (37, 76)
| 51% (32, 67)
|
Celkové prežívanie
|
Všetci pacienti
| 96% (93, 99)
| 91% (86, 96)
| 78% (72, 85)
| 65% (56, 72)
| |
Pacienti rezistentní na imatinib
| 94% (90, 98)
| 89% (84, 95)
| 77% (69, 85)
| 63% (53, 71)
| |
Pacienti intolerantní na imatinib
| 100% (100, 100)
| 95% (88, 100)
| 82% (70, 94)
| 70% (52, 82)
| |
| | | | | | | |
a Výsledky hlásené pri odporúčanej začiatočnej dávke 100 mg jedenkrát denne.
b Progresia bola definovaná ako zvýšenie počtu WBC, strata CHR alebo MCyR, ≥ 30 % zvýšenie v Ph+ metafáze, potvrdené AP/BP ochorenia alebo smrť. PFS bolo analyzované na princípe úmyslu liečiť (intent-to-treat) a pacienti boli následne sledovaní na udalosti vrátane dodatočnej liečby.
Na základe Kaplanových-Meierových odhadov bol pomer pacientov liečených dasatinibom v dávke 100 mg jedenkrát denne, ktorí si udržali MCyR počas 18 mesiacov 93 % (95 % CI: [88 % – 98 %]).
Účinnosť bola tiež hodnotená u pacientov, ktorí boli intolerantní na imatinib. V tejto populácii pacientov, ktorí užívali 100 mg jedenkrát denne bola MCyR dosiahnutá u 77 % a CCyR u 67 %.
2. štúdia V štúdii s pokročilou fázou CML a Ph+ ALL bola MaHR primárnym koncovým ukazovateľom. Z celkového počtu 611 pacientov, boli pacienti randomizovaní do skupín s podávaním dasatinibu buď v dávke 140 mg jedenkrát denne alebo 70 mg dvakrát denne. Medián trvania liečby bol priemerne 6 mesiacov (rozpätie 0,03 – 31 mesiacov).
Dávkovacia schéma jedenkrát denne poukázala porovnateľnú účinnosť (nie horšiu) s dávkovacou schémou dvakrát denne primárneho koncového ukazovateľa účinnosti (rozdiel v MaHR 0,8 %, 95 % interval spoľahlivosti [-7,1 % – 8,7 %]); dávkovacia schéma 140 mg jedenkrát denne však potvrdila zlepšenie bezpečnosti a znášanlivosti.
Pomery odpovede sú uvedené v tabuľke 13.
Tabuľka 13: Účinnosť dasatinibu v štúdii fázy III optimalizácie dávky: pokročilá fáza CML a Ph+ ALL (2-ročné výsledky)a
| Akcelerovaná fáza
(n= 158)
| Myeloidná blastová fáza (n= 75)
| Lymfoidná blastová fáza (n= 33)
| Ph+ALL
(n= 40)
|
MaHRb
(95 % CI)
| 66 %
(59-74)
| 28 %
(18-40)
| 42 %
(26-61)
| 38 %
(23-54)
|
CHRb
(95 % CI)
| 47 %
(40-56)
| 17 %
(10-28)
| 21 %
(9-39)
| 33 %
(19-49)
|
NELb
(95 % CI)
| 19 %
(13-26)
| 11 %
(5-20)
| 21 %
(9-39)
| 5 %
(1-17)
|
MCyRc
(95 % CI)
| 39 %
(31-47)
| 28 %
(18-40)
| 52 %
(34-69)
| 70 %
(54-83)
|
CCyR
(95 % CI)
| 32 %
(25-40)
| 17 %
(10-28)
| 39 %
(23-58)
| 50 %
(34-66)
|
a Výsledky hlásené pri odporúčanej začiatočnej dávke 140 mg jedenkrát denne (pozri časť 4.2).
b Kritéria hematologickej odpovede (všetky odpovede boli potvrdené po 4 týždňoch): Veľká hematologická odpoveď (MaHR) = úplná hematologická odpoveď (CHR) + bez prítomnosti leukémie (NEL).
CHR: WBC ≤ ULN zdravotníckeho zariadenia, ANC ≥ 1 000/mm
3, trombocyty ≥ 100 000/mm
3, žiadne blasty alebo promyelocyty v periférnej krvi, blasty v kostnej dreni ≤ 5 %, < 5 % myelocyty plus metamyelocyty v periférnej krvi, bazofily v periférnej krvi < 20 % a žiadne extramedulárne postihnutia.
NEL: rovnaké kritériá ako pre CHR ale ANC ≥ 500/mm
3 a < 1 000/mm
3, alebo trombocyty ≥ 20 000/mm
3 a ≤ 100 000/mm
3.
c MCyR zahŕňa úplné (0 % Ph+ metafáza) aj čiastočné (> 0 % – 35 %) odpovede.
CI = interval spoľahlivosti; ULN = horný limit normálneho rozpätia.
U pacientov s akcelerovanou fázou CML liečených s dávkovacím režimom 140 mg jedenkrát denne sa nedosiahol medián trvania MaHR a medián celkového prežívania a medián PFS bol 25 mesiacov.
U pacientov s myeloidnou blastovou fázou CML liečených s dávkovacím režimom 140 mg jedenkrát denne bol medián trvania MaHR 8 mesiacov, medián PFS bol 4 mesiace a medián celkového prežívania bol 8 mesiacov. U pacientov s lymfoidnou blastovou fázou CML liečených s dávkovacím režimom 140 mg jedenkrát denne bol medián trvania MaHR 5 mesiacov, medián PFS bol 5 mesiacov a medián celkového prežívania bol 11 mesiacov.
Medián trvania MaHR u pacientov s Ph+ALL liečených s dávkovacím režimom 140 mg jedenkrát denne bol 5 mesiacov, medián PFS bol 4 mesiace a medián celkového prežívania bol 7 mesiacov.
Pediatrická populáciaEurópska agentúra pre lieky udelila odklad z povinnosti predložiť výsledky štúdií s referenčným liekom obsahujúcim dasatinib v jednej alebo vo viacerých podskupinách pediatrickej populácie s pozitívnym chromozómom Philadelphia (BCR-ABL translokácia) akútnej lymfoblastovej leukémie (informácie o použití v pediatrickej populácii, pozri časť 4.2).
Pediatrickí pacienti s CMLZo 130 pacientov s chronickou fázou CML (CML-CP) liečených v dvoch pediatrických štúdiách, otvorenom, nerandomizovanom klinickom skúšaní s rôznymi dávkami I. fázy a otvorenom, nerandomizovanom klinickom skúšaní II. fázy, bolo 84 pacientov (výhradne z klinického skúšania
II. fázy) novodiagnostikovaných s CML-CP a 46 pacientov (17 z klinického skúšania I. fázy a 29 z klinického skúšania II. fázy), bolo rezistentných alebo intolerantných na predchádzajúcu liečbu imatinibom. Deväťdesiatsedem zo 130 pediatrických pacientov s CML-CP sa liečilo tabletami s obsahom dasatinibu v dávke 60 mg/m
2 jedenkrát denne (maximálna dávka 100 mg jedenkrát denne u pacientov s vyšším BSA). Pacienti sa liečili až do progresie ochorenia alebo do neakceptovateľnej toxicity.
Kľúčové koncové ukazovatele účinnosti boli: kompletná cytogenetická odpoveď (CCyR), veľká cytogenetická odpoveď (MCyR) a veľká molekulárna odpoveď (MMR). Výsledky sú uvedené v tabuľke 14.
Tabuľka 14: Účinnosť dasatinibu u pediatrických pacientov s CML-CP Kumulatívna odpoveď v priebehu času s obdobím minimálneho následného sledovania
| 3 mesiace
| 6 mesiacov
| 12 mesiacov
| 24 mesiacov
|
CCyR
(95 % CI)
|
|
|
|
|
Novo diagnostikovaní (N = 51)a
| 43,1 %
(29,3; 57,8)
| 66,7 %
(52,1; 79,2)
| 96,1 %
(86,5; 99,5)
| 96,1 %
(86,5; 99,5)
|
Predtým imatinib
(N = 46)b
| 45,7 %
(30,9; 61,0)
| 71,7 %
(56,5; 84,0)
| 78,3 %
(63,6; 89,1)
| 82,6 %
(68,6; 92,2)
|
MCyR
(95 % CI)
|
|
|
|
|
Novo diagnostikovaní (N = 51)a
Predtým imatinib
(N = 46)b
| 60,8 %
(46,1; 74,2)
60,9 %
(45,4; 74,9)
| 90,2 %
(78,6; 96,7)
82,6 %
(68,6; 92,2)
| 98,0 %
(89,6; 100)
89,1 %
(76,4; 96,4)
| 98,0 %
(89,6; 100)
89,1 %
(76,4; 96,4)
|
MMR
(95 % CI)
Novo diagnostikovaní (N = 51)a
Predtým imatinib
(N = 46)b
|
7,8 %
(2,2; 18,9)
15,2 %
(6,3; 28,9)
|
31,4 %
(19,1; 45,9)
26,1 %
(14,3; 41,1)
|
56,9 %
(42,2; 70,7)
39,1 %
(25,1; 54,6)
|
74,5 %
(60,4; 85,7)
52,2 %
(36,9; 67,1)
|
a Pacienti z pediatrickej štúdie II. fázy s novodiagnostikovanou CML-CP, ktorí užívali perorálnu tabletovú liekovú formu
b Pacienti z pediatrickej štúdie I. fázy a II. fázy s CML-CP s rezistenciou alebo intoleranciou na imatinib, ktorí užívali perorálnu tabletovú liekovú formu
V pediatrickej štúdii I. fázy po minimálne 7 rokoch následného sledovania bol u 17 pacientov s CMLCP s rezistenciou alebo intoleranciou na imatinib medián trvania PFS 53,6 mesiaca a miera OS bola 82,4 %.
V pediatrickej štúdii II. fázy bola u pacientov, ktorí užívali tabletovú liekovú formu odhadnutá 24-mesačná miera PFS u 51 pacientov s novodiagnostikovanou CML-CP 94,0 % (82,6; 98,0) a 81,7 % (61,4; 92,0) u 29 pacientov s CML-CP s rezistenciou/intoleranciou na imatinib. Po 24 mesiacoch následného sledovania bolo OS u novodiagnostikovaných pacientov 100 % a 96,6 % u pacientov rezistentných alebo intolerantných na imatinib.
V pediatrickej štúdii II. fázy progredoval do blastovej fázy CML 1 novodiagnostikovaný pacient a 2 pacienti rezistentní alebo intolerantní na imatinib.
33 novodiagnostikovaných pediatrických pacientov s CML-CP dostalo dasatinib prášok na perorálnu suspenziu v dávke 72 mg/m
2. Táto dávka predstavuje o 30 % nižšiu expozíciu v porovnaní s odporúčanou dávkou (pozri časť 5.2. Súhrnu charakteristických vlastností lieku pre dasatinib prášok na perorálnu suspenziu). U týchto pacientov bola CCyR po 12 mesiacoch 87,9 % [95 % CI: (71,8-96,6)] a MMR: 45,5 % [95 % CI: (28,1-63,6)].
U pediatrických pacientov s CML-CP liečených dasatinibom predtým vystavených expozícii imatinibu boli na konci liečby detekované mutácie: T315A, E255K a F317L. E255K a F317L však boli detegované aj pred liečbou. Na konci liečby neboli detegované žiadne mutácie u novodiagnostikovaných pacientov s CML-CP.
5.2 Farmakokinetické vlastnosti Farmakokinetika dasatinibu sa hodnotila u 229 dospelých zdravých jedincov a u 84 pacientov.
AbsorpciaDasatinib sa u pacientov po perorálnom podaní rýchlo vstrebáva, pričom maximálne koncentrácie sa dosiahnu medzi 0,5 – 3 hodinami. Po perorálnom podaní je vzostup priemernej expozície (AUCτ) približne úmerný prírastku dávky v celom rozmedzí dávok od 25 mg do 120 mg dvakrát denne. U pacientov je celkový priemerný terminálny polčas dasatinibu približne 5 – 6 hodín.
Údaje od zdravých jedincov, ktorým sa podala jednorazová 100 mg dávka dasatinibu po 30 minútach po jedle s vysokým obsahom tuku, poukázali na 14 % zvýšenie priemernej hodnoty AUC dasatinibu. Požitie jedla s nízkym obsahom tuku 30 minút pred užitím dasatinibu viedlo k 21 % zvýšeniu priemernej hodnoty AUC dasatinibu. Pozorované vplyvy jedla nepredstavujú klinicky významné zmeny v expozícii.
Distribúcia U pacientov má dasatinib veľký zdanlivý distribučný objem (2 505 l), čo svedčí o tom, že liek sa v rozsiahlej miere distribuuje v extravaskulárnom priestore. Pri klinicky významných koncentráciách dasatinibu bola väzba na plazmatické bielkoviny približne 96 % na základe
in vitro experimentov.
BiotransformáciaDasatinib sa u ľudí v rozsiahlej miere metabolizuje, pričom do tvorby metabolitov sú zapojené viaceré enzýmy. U zdravých jedincov, ktorým bolo podaných 100 mg dasatinibu označeného [
14C], predstavoval nezmenený dasatinib 29 % cirkulujúcej rádioaktivity v plazme. Plazmatická koncentrácia a
in vitro meraná aktivita svedčia o tom, že nie je pravdepodobné, že metabolity dasatinibu majú významnú úlohu v pozorovanej farmakológii lieku. CYP3A4 je hlavným enzýmom zodpovedným za metabolizmus dasatinibu.
ElimináciaPrevláda vylučovanie stolicou, prevažne vo forme metabolitov. Po jednorazovej perorálnej dávke dasatinibu označeného [
14C] sa približne 89 % dávky vylúčilo do 10 dní, pričom 4 % rádioaktivity sa zistili v moči a 85 % rádioaktivity sa zistilo v stolici. Nezmenený dasatinib predstavoval 0,1 % dávky v moči a 19 % dávky v stolici, pričom zvyšok dávky bol vo forme metabolitov.
Porucha funkcie pečene a obličiekVplyv poruchy funkcie pečene na farmakokinetiku jednorazovej dávky dasatinibu bol hodnotený u 8 jedincov so stredne ťažkou poruchou funkcie pečene, ktorí užívali dávku 50 mg a u 5 jedincov s ťažkou poruchou funkcie pečene, ktorí užívali dávku 20 mg v porovnaní so zodpovedajúcimi zdravými jedincami, ktorí užívali dávku 70 mg dasatinibu. Priemerné C
max dasatinibu upravené na dávku 70 mg sa znížili o 47 % a AUC o 8 % u jedincov so stredne ťažkou poruchou funkcie pečene v porovnaní s osobami s normálnou funkciou pečene. U jedincov s ťažkou poruchou funkcie pečene sa priemerné C
max upravené na dávku 70 mg znížili o 43 % a AUC o 28 % v porovnaní s osobami s normálnou funkciou pečene (pozri časti 4.2 a 4.4).
Dasatinib a jeho metabolity sú v minimálnej miere vylučované obličkami.
Pediatrická populáciaFarmakokinetika dasatinibu sa hodnotila u 104 pediatrických pacientov s leukémiou alebo solídnymi nádormi (72 dostalo tabletovú liekovú formu a 32 dostalo dasatinib prášok na perorálnu suspenziu).
Farmakokinetika tabletovej liekovej formy dasatinibu sa hodnotila u 72 pediatrických pacientov s recidívou leukémie alebo s refraktérnou leukémiou alebo so solídnymi nádormi s perorálnou dávkou v rozsahu od 60 do 120 mg/m
2 jedenkrát denne a 50 až 110 mg/m
2 dvakrát denne. Údaje dvoch štúdii boli spojené a potvrdili, že sa dasatinib rýchlo absorboval. Pri všetkých hladinách dávok a vekových skupinách sa pozoroval priemerný T
max medzi 0,5 a 6 hodinami a priemerný polčas v rozsahu od 2 do 5 hodín. FK dasatinibu potvrdila proporcionalitu dávky so zvýšením expozície v súvislosti s dávkou, čo sa pozorovalo u pediatrických pacientov. Medzi deťmi a dospievajúcimi sa nepozorovali žiadne signifikantné rozdiely PK dasatinibu. Pri rôznych hladinách dávok sa geometrické priemery normalizovanej dávky dasatinibu C
max, AUC (0-T) a AUC (INF) ukázali medzi deťmi a dospievajúcimi podobné. PPK simulácia na základe modelu predpovedala, že odporúčané dávkovanie na základe telesnej hmotnosti opísané pre tablety v časti 4.2 pravdepodobne poskytne podobnú expozíciu pre tabletu v dávke 60 mg/m
2. Tieto údaje sa majú zohľadniť, ak sa pacienti prechádzajú z tabliet dasatinibu na prášok na perorálnu suspenziu alebo naopak.
5.3 Predklinické údaje o bezpečnosti Profil predklinickej bezpečnosti dasatinibu sa hodnotil v sérii štúdií
in vitro a
in vivo na myšiach, potkanoch, opiciach a králikoch.
Primárna toxicita sa vyskytla v gastrointestinálnom, hematopoetickom a lymfoidnom systéme. Gastrointestinálna toxicita bola limitovaná dávku u potkanov a opíc, keďže črevo bolo hlavným cieľovým orgánom. U potkanov boli minimálne až mierne poklesy v parametroch erytrocytov sprevádzané zmenami kostnej drene; u opíc sa podobné zmeny vyskytli s nižšou incidenciou. Lymfoidná toxicita u potkanov pozostávala z lymfoidnej deplécie lymfatických uzlín, sleziny a týmusu a zníženej hmotnosti lymfoidných orgánov. Zmeny v gastrointestinálnom, hematopoetickom a lymfoidnom systéme boli reverzibilné po ukončení liečby.
Obličkové zmeny u opíc liečených počas 9 mesiacov sa obmedzovali na zvýšenie prirodzenej mineralizácie v obličkách. Kožné krvácanie bolo pozorované v štúdii akútnej jednorazovej perorálnej dávky u opíc, ale nebolo pozorované v štúdiách opakovanej dávky ani u opíc ani u potkanov. U potkanov dasatinib inhiboval agregáciu trombocytov
in vitro a predĺžil čas krvácania z kutikuly
in vivo, ale nevyvolal spontánne krvácanie.
Aktivita dasatinibu
in vitro v teste hERG a teste na Purkyňových vláknach svedčí o možnom predĺžení repolarizácie srdcových komôr (QT interval). V štúdii s jednorazovou dávkou
in vivo na opiciach, ktoré boli pri vedomí a sledované telemetricky, však neboli žiadne zmeny v QT intervale, ani v tvare vlny na EKG.
Dasatinib nebol mutagénny v testoch
in vitro na bakteriálnych bunkách (Amesov test) a nebol genotoxický v teste
in vivo na potkaních mikronukleoch. Dasatinib mal klastogénny účinok
in vitro na deliace sa ovariálne bunky čínskeho škrečka (CHO).
Dasatinib neovplyvnil samčiu alebo samičiu fertilitu potkanov v konvenčnej štúdii fertility a štúdii včasného embryofetálneho vývoja, ale indukoval embryoletalitu v dávkach zodpovedajúcich klinickej expozícii u ľudí. V štúdiách embryofetálneho vývoja podobne spôsobil dasatinib embryoletalitu, ktorá bola spojená so zníženou veľkosťou vrhu u potkanov ako aj zmeny skeletu plodu u potkanov aj králikov. Tieto účinky sa vyskytovali pri dávkach, ktoré nespôsobovali toxické prejavy u matky naznačujúc, že dasatinib je látka so selektívnou toxicitou na reprodukciu od implementácie až po ukončenie organogenézy.
U myší vyvolal dasatinib imunosupresiu, ktorá súvisela s dávkou a bola účinne zvládnutá znížením dávky a/alebo zmenami dávkovacej schémy. Dasatinib mal fototoxický potenciál v teste fototoxicity
in vitro zameranom na prenikanie neutrálnej červene do myších fibroblastov. Dasatinib sa považoval za nefototoxický
in vivo po jednorazovom perorálnom podaní samičke myši bez srsti v expozíciách zodpovedajúcich nanajvýš 3-násobnej expozícii u ľudí po podaní odporúčanej terapeutickej dávky (vychádzajúcej z AUC).
V dvojročnej štúdii karcinogenity sa potkanom podávali perorálne dávky dasatinibu 0,3; 1 a 3 mg/kg/deň. Najvyššia dávka viedla k plazmatickej hladine expozície (AUC) vo všeobecnosti ekvivalentnej expozícii u ľudí pri odporúčanom rozsahu začiatočných dávok od 100 mg do 140 mg denne. Zistilo sa štatisticky významné zvýšenie incidencie karcinómov skvamóznych buniek aj papilómov v maternici a krčku maternice u samičiek s vysokou dávkou a adenóm prostaty u samcov s nízkou dávkou. Významnosť nálezov zo štúdie karcinogenity na potkanoch pre ľudí nie je známa.
6. FARMACEUTICKÉ INFORMÁCIE 6.1 Zoznam pomocných látok Jadro tabletymonohydrát laktózy
mikrokryštalická celulóza (E460(i))
hydroxypropylcelulóza (E463)
sodná soľ kroskarmelózy
stearan horečnatý
Obal tabletyhypromelóza
oxid titaničitý (E171)
triacetín (E1518)
6.2 Inkompatibility Neaplikovateľné.
6.3 Čas použiteľnosti 2 roky.
6.4 Špeciálne upozornenia na uchovávanie Blister: Uchovávajte v pôvodnom obale na ochranu pred vlhkosťou. Tento liek nevyžaduje žiadne zvláštne teplotné podmienky na uchovávanie.
Fľaša: Uchovávajte v pôvodnom obale na ochranu pred vlhkosťou. Fľašu uchovávajte pevne uzavretú. Tento liek nevyžaduje žiadne zvláštne teplotné podmienky na uchovávanie.
6.5 Druh obalu a obsah balenia Dasatinib Teva 50 mg, 70 mg filmom obalené tabletyOPA/Al/PVC//hliníkové blistre
Veľkosť balenia: 30 a 60 filmom obalených tabliet v blistroch alebo 56 x 1 a 60 x 1 filmom obalená tableta v perforovaných blistroch s jednotlivou dávkou.
Fľaše z polyetylénu s vysokou hustotou (HDPE) obsahujúce vysúšadlo silikagél a uzavreté polypropylénovým (PP) detským bezpečnostným uzáverom.
Veľkosť balenia: 60 filmom obalených tabliet
Dasatinib Teva 100 mg filmom obalené tabletyOPA/Al/PVC//hliníkové blistre
Veľkosť balenia: 30 filmom obalených tabliet v blistroch alebo 30 x 1 filmom obalená tableta v perforovaných blistroch s jednotlivou dávkou.
Fľaše z polyetylénu s vysokou hustotou (HDPE) obsahujúce vysúšadlo silikagél a uzavreté polypropylénovým (PP) detským bezpečnostným uzáverom.
Veľkosť balenia: 30 filmom obalených tabliet
Na trh nemusia byť uvedené všetky veľkosti balenia.
6.6 Špeciálne opatrenia na likvidáciu a iné zaobchádzanie s liekom Filmom obalené tablety pozostávajú z jadra tablety, ktoré je obklopené filmovým obalom, aby sa zabránilo vystaveniu zdravotníckych pracovníkov liečivu. Pri manipulácii s filmom obalenými tabletami, ktoré sú neúmyselne rozdrvené alebo zlomené sa na náležitú likvidáciu odporúča použiť jednorazové rukavice určené pre chemoterapeutiká, aby sa minimalizovalo riziko kožnej expozície.
Všetok nepoužitý liek alebo odpad vzniknutý z lieku sa má zlikvidovať v súlade s národnými požiadavkami.
7. DRŽITEĽ ROZHODNUTIA O REGISTRÁCII Teva B.V.
Swensweg 5
2031 GA Haarlem
Holandsko
8. REGISTRAČNÉ ČÍSLO Dasatinib Teva 50 mg: 44/0054/19-S
Dasatinib Teva 70 mg: 44/0055/19-S
Dasatinib Teva 100 mg: 44/0056/19-S
9. DÁTUM PRVEJ REGISTRÁCIE/ PREDĹŽENIA REGISTRÁCIE Dátum prvej registrácie:
10. DÁTUM REVÍZIE TEXTU 03/2019